Амато лузитано описывает венозные клапаны непарных вен
1403 Очки с вогнутыми линзами для коррекции миопии.
Начало XVI века: Парацельс разрабатывает принципы химической фармакологии (ятрохимия).
1414 Во Франции впервые описана инфлюэнца (грипп).
1452 В Германии, в Регенсбурге, основана первая профессиональная ассоциация акушерок.
1457 Издание Гутенбергом первой в Европе медицинской печатной книги – «Календарь Пургатон».
1493 Христофор Колумб обнаружил, что туземцы Америки используют табак как лечебное средство.
1500 Первое свидетельство о кесаревом сечении, произведенном живой женщине.
1504 В Германии для рыцаря-наемника Гетца фон Берлихингена сделана железная рука-протез.
1505 В Эдинбурге учрежден Королевский хирургический колледж.
1514 – 1564 Годы жизни Андреаса Везалия, великого итальянского анатома.
1518 – 1525 Оспа достигает обеих Америк, эпидемия поражает империи ацтеков и инков.
1530 Швейцарский врач и алхимик Филипп Парацельс впервые применил для лечения настойку опиума.
1540 Английские цирюльники и хирурги объединяются в «Общину цирюльников и хирургов».
1542 Французский врач Жан Фернель впервые описал аппендицит.
1543Андреас Везалий публикует «De humani corporis fabrica», в которой исправляет греческие медицинские ошибки и которая революционизирует европейскую медицину.
1543 Нидерландский анатом Андреас Везалий опубликовал восьмитомный труд «О строении тела человека» — первую книгу об анатомии человека, полностью основанную на наблюдениях.
1545 Французский врач Амбруаз Паре применяет хирургические методы для лечения огнестрельных ран.
1546 Джироламо Фракасторо предположил, что эпидемические заболевания вызываются передачей некоторой семеподобной сущности.
1545 Трактат французского хирурга Амбруаза Паре рекомендует пользовать раны не кипящим маслом, а смягчающими мазями.
1546 Итальянский врач Гироламус Фракасториус предположил, что заболевания вызываются мельчайшими организмами.
1549 В Падуе действует первый анатомический театр. Особая его планировка позволяет каждому студенту видеть весь процесс анатомирования.
1550 Французский врач Амбруаз Паре ввел лигатуру для остановки артериального кровотечения во время операции.
1553 Испанский врач Мигель Сервет описывает циркуляцию крови через лёгкие. Он был обвинён в ереси (за свои теологические взгляды, а не за медицинские идеи) как католиками, так и протестантами. Сожжён на костре за ересь в том же году в возрасте 44 года.
1556 Амато Лузитано описывает венозные клапаны непарных вен (Ázigos).
1559 Реальдо Коломбо детально описывает циркуляцию крови через лёгкие.
1561 Итальянский анатом Габриеле Фаллопий описывает строение женских органов деторождения. Его именем названы фаллопиевы трубы.
1563 Гарсия де Орта своим трактатом о заболеваниях Индии и их лечении основывает тропическую медицину.
1649 Французский философ и ученый Рене Декарт вводит понятие рефлекторной дуги.
1652 Датский ученый Томас Бартолин исследует лимфатическую систему.
1658 Швейцарский патолог Иоганн Вепфер открыл, что апоплексический удар вызывается кровоизлиянием в мозг
1666 Английский врач Ричард Лоуэр впервые продемонстрировал переливание крови от одной собаки к другой. Позже (1667) французский врач Жан-Батист Дени сделал переливание крови овцы мальчику.
1666 Английский врач Томас Сиденхем открыл, что железо помогает при лечении анемии.
1 674 Французский врач Морель накладывает жгут на конечность для остановки кровотечения.
1579 Изготовлены первые стеклянные глаза.
1590 Гансем и Захарией Янссенсами изобретен микроскоп со сложным объективом.
1596 Ли Шичжэнь публикует Běncǎo Gāngmù («Трактат о лекарственных растениях»), содержащий описание 1892 различных трав и других медицинских средств, а также 11 096 предписаний для лечения распространенных заболеваний.

Рабле
(1494–1553)

Кардано
(1506-1576)
Рене Декарт
Жан Фернель

Везалий
(1514-1564)

Гарвей
(1578-1657)
Мигель Сервет

Сиденгам
(1624-1689)

Мальпиги
(1628-1694)
Лузитано, Амато
Захарий Янсен
(1585 – 1632)
Амато лузитано описывает венозные клапаны непарных вен
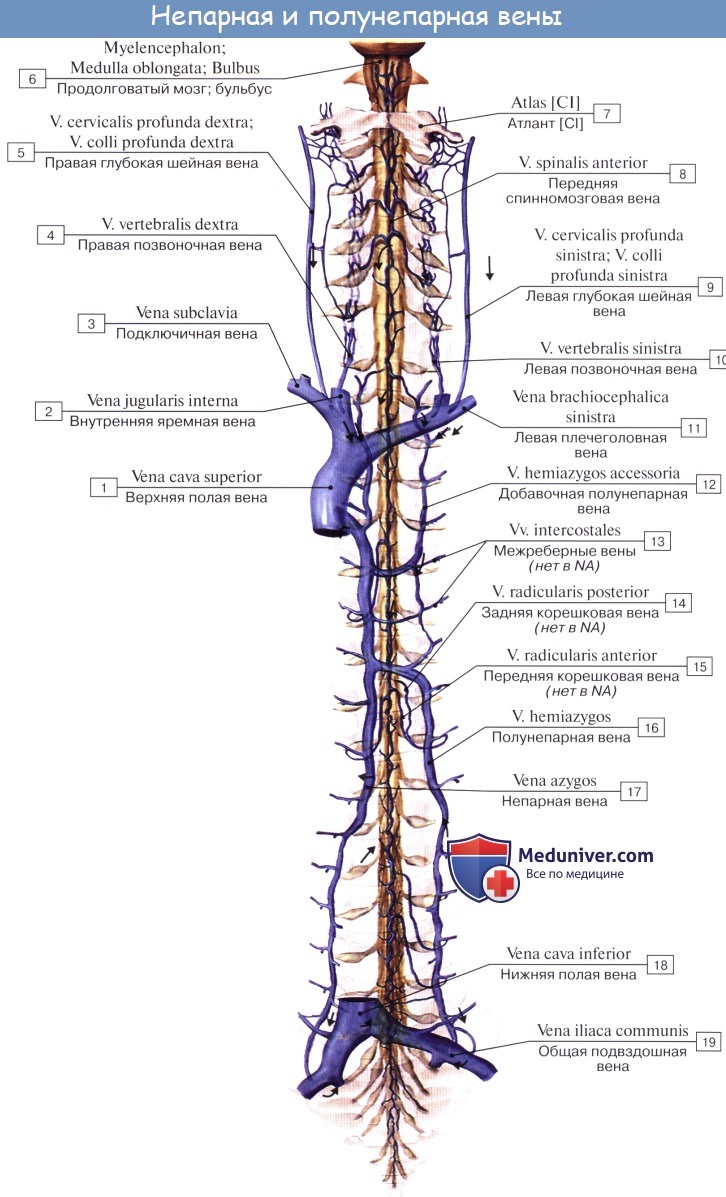
Вены непарная — v. azygos, и полунепарная — v. hemiazygos
V. azygos, непарная вена, и v. hemiazygos, полунепарная вена, образуются в брюшной полости из восходящих поясничных вен, vv. lumbales ascendentes, соединяющих поясничные вены в продольном направлении. Они идут кверху позади m. psoas major и проникают в грудную полость между мышечными пучками ножки диафрагмы: v. azygos — вместе с правым n. splanchnicus, v. hemiazygos — с левым n. splanchnicus или симпатическим стволом.
В грудной полости v. azygos поднимается вдоль правой боковой стороны позвоночного столба, тесно прилегая к задней стенке пищевода. На уровне IV или V позвонка она отходит от позвоночного столба, и, перегнувшись через корень правого легкого, впадает в верхнюю полую вену. Кроме ветвей, выносящих кровь из органов средостения, в непарную вену впадают девять правых нижних межреберных вен и через них — вены позвоночных сплетений. Вблизи места, где непарная вена перегибается через корень правого легкого, она принимает в себя v. intercostalis superior dextra, образующуюся из слияния верхних трех правых межреберных вен.
На левой боковой поверхности тел позвонков позади нисходящей грудной аорты лежит v. hemiazygos. Она поднимается лишь до VII или VIII грудного позвонка, затем поворачивает вправо и, пройдя наискось кверху по передней поверхности позвоночного столба позади грудной аорты и ductus thoracicus, вливается в v. azygos.
Она принимает в себя ветви из органов средостения и нижние левые межреберные вены, а также вены позвоночных сплетений. Верхние левые межреберные вены вливаются в v. hemiazygos accessoria, которая идет сверху вниз, располагаясь, так же как и v. hemiazygos, на левой боковой поверхности тел позвонков, и вливается либо в v. hemiazygos, либо непосредственно в v. azygos, перегнувшись вправо через переднюю поверхность тела VII грудного позвонка.
Основы венозной системы нижних конечностей
Своеобразное строение венозных сосудов и состав их стенок определяет их емкостные свойства. Вены отличаются от артерий тем, что являются трубками с тонкими стенками и просветами сравнительно большого диаметра. Так же как и стенки артерий, в состав венозных стенок входят гладкомышечные элементы, эластические и коллагеновые волокна, среди которых последних гораздо больше.
В венозной стенке выделяются структуры двух категорий:
— опорные структуры, к которым относятся ретикулиновые и коллагеновые волокна;
— упруго-сократительные структуры, к которым относятся эластические волокна и гладкомышечные клетки.
Коллагеновые волокна в обычных условиях поддерживают нормальную конфигурацию сосуда, а если на сосуд оказывается какое-либо экстремальное воздействие, то эти волокна сохраняют ее. В формировании тонуса внутри сосуда коллагеновые сосуды участия не принимают, а также они не оказывают влияние на сосудодвигательные реакции, так как за их регуляцию отвечают гладкомышечные волокна.
Вены состоят из трех слоев:
— адвентиция – наружный слой;
— медиу – средний слой;
— интиму – внутренний слой.
Между этими слоями находится эластические мембраны:
— внутренняя, которая выражена в большей степени;
— наружная, которая весьма слабо различается.
Среднюю оболочку вен в основном составляют гладкомышечные клетки, которые расположены по периметру сосуда в виде спирали. Развитие мышечного слоя зависит от ширины диаметра венозного сосуда. Чем больше диаметр вены, тем мышечный слой развит больше. Число гладкомышечных элементов становится больше сверху вниз. Мышечные клетки, составляющие среднюю оболочку, находятся в сети коллагеновых волокон, которые сильно извиты и в продольном, и в поперечном направлении. Эти волокна распрямляются только тогда, когда происходит сильное растяжение венозной стенки.
Поверхностные вены, которые располагаются в подкожной клетчатке, имеют весьма развитый гладкомышечный строй. Это объясняет тот факт, что поверхностные вены в отличие от расположенных на том же уровне имеющих такой же диаметр глубоких вен, отлично противостоят и гидростатическому, и гидродинамическому давлению за счет того, что их стенки имеют эластическое сопротивление. Венозная стенка имеет толщину, которая обратно пропорциональна величине окружающего сосуд мышечного слоя.
Наружный слой вены, или адвентицию, составляет плотная сеть коллагеновых волок, которые создают своеобразный каркас, а также небольшое количество мышечных клеток, которые имеют продольное расположение. Этот мышечный слой с возрастом развивается, наиболее отчетливо его можно наблюдать в венозных сосудах нижних конечностей. Роль дополнительной опоры играют венозные стволы более или менее крупного размера, окруженные плотной фасцией.
Строение стенки вены определяется ее механическими свойствами: в радиальном направлении венозная стенка имеют высокую степень растяжимости, а в продольном направлении – малую. Степень растяжимости сосуда зависит от двух элементов венозной стенки – гладкомышечных и коллагеновых волокон. Жесткость венозных стенок во время их сильной дилатации зависит от коллагеновых волокон, которые не дают венам очень сильно растягиваться исключительно в условиях значительного повышения давления внутри сосуда. Если же изменения внутрисосудистого давления имеют физиологических характер, то за упругость венозных стенок отвечают гладкомышечные элементы.
Венозные клапаны
Венозные сосуды имеют важную особенность – в них есть клапаны, с помощью которых возможен центростремительный ток крови в одном направлении. Количество клапанов, а также их расположение служит для обеспечения кровотока к сердцу. На нижней конечности самое большее число клапанов расположено в дистальных отделах, а именно немного ниже того места, где находится устье крупного притока. В каждой из магистралей поверхностных вен клапаны расположены на расстоянии 8-10 см друг от друга. У коммуникантных вен, за исключением бесклапанных перфорантов стопы, также есть клапанный аппарат. Часто перфоранты могут впадать в глубокие вены несколькими стволами, которые по внешнему виду напоминают канделябры, что препятствует ретроградному кровотока вместе с клапанами.
Клапаны вен обычно имеют двустворчатое строение, и на то, как они распределяются в том или ином сегменте сосуда, зависит от степени функциональной нагрузки.
Каркасом для основы створок венозных клапанов, которые состоят из соединительной ткани, служит отрог внутренней эластической мембраны. У створки клапаны есть две покрытые эндотелием поверхности: одна – со стороны синуса, вторая – со стороны просвета. Гладкомышечные волокна, расположенные у основания створок, направленные вдоль оси вены, в результате изменения своего направления на поперечное создают циркулярный сфинктер, пролабирующий в синус клапана в виде своеобразного ободка крепления. Строму клапана формируют гладкомышечные волокна, которые пучками в виде веера идут на створки клапана. С помощью электронного микроскопа можно обнаружить имеющие продолговатую форму утолщения – узелки, которые расположены на свободном крае створок клапанов крупных вен. По мнению ученых, это своеобразные рецепторы, которые фиксируют тот момент, когда створки смыкаются. Створки интактного клапана имеют длину, превышающую диаметр сосуда, поэтому если они закрыты, то на них наблюдаются продольные складки. Избыточной длиной створок клапана, в частности, обусловлен физиологический пролапс.
Венозный клапан – это структура, имеющую достаточную прочность, которая может выдерживать давление до 300 мм рт. ст. Однако в синусы клапанов крупных вен через впадающие в них тонкие притоки, не имеющие клапанов, сбрасывается часть крови, из-за чего давление над створками клапана снижается. Помимо этого, ретроградная волна крови рассеивается об ободок крепления, что приводит к снижению ее кинетической энергии.
С помощью при жизни проведенной фиброфлебоскопии можно представить себе, как работает венозный клапан. После попадания ретроградной волны крови в синусы клапана, его створки приходят в движение и смыкаются. Узелки передают сигнал о том, что они соприкоснулись, мышечному сфинктеру. Сфинктер начинает расширятся до тех пор, пока не достигнет того диаметра, при котором створки клапана вновь раскроются и надежно перекроют ретроградной волны крови путь. Когда в синусе давление становится выше порогового уровня, то происходит раскрытие устья дренирующих вен, что приводит к снижению венозной гипертензии до безопасного уровня.
Анатомическое строение венозного бассейна нижних конечностей
Вены нижних конечностей делятся не поверхностные и глубокие.
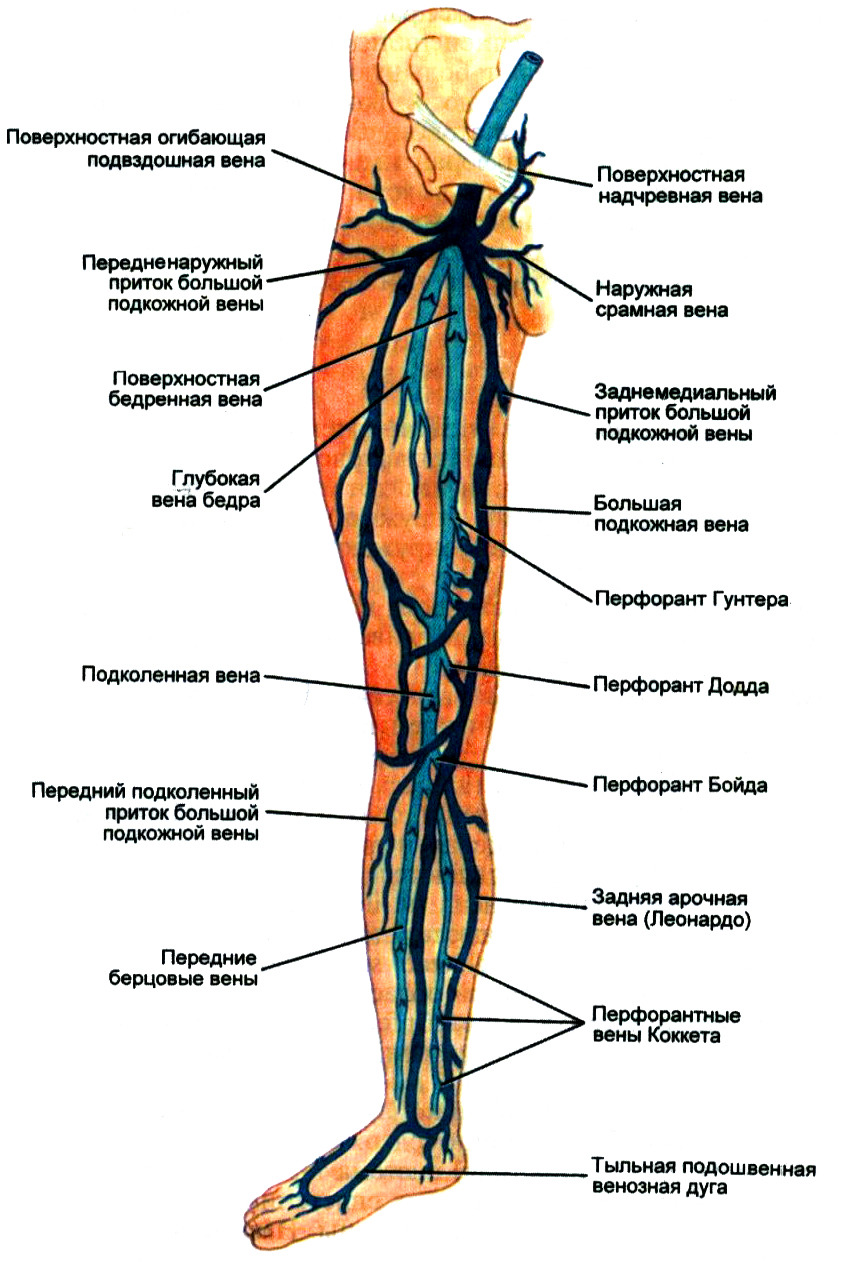
К поверхностным венам относятся кожные вены стопы, расположенные на подошвенной и тыльной поверхности, большие, малые подкожные вены и их многочисленные притоки.
Подкожными венами в области стопы формируются две сети: кожная венозная подошвенная сеть и кожная венозная сеть тыла стопы. Общими тыльными пальцевыми венами, которые входят в кожную венозную сеть тыла стопы, в результате того, что они анастомозируют между собой, образуется кожная тыльная дуга стопы. Концы дуги имеют продолжение в проксимальном направлении и образуют два ствола, идущих в продольном направлении – медиальную краевую вену (v. marginalis medialis) и краевую латеральную вену (v. marginalis lateralis). На голени эти вены имеют продолжение в виде большой и малой подкожной вены соотвественно. На подошвенной поверхности стопы выделяется подкожная венозная подошвенная дуга, которая широко анастомозируя с краевыми венами, отправляет межголовчатые вены в каждый из межпальцевых промежутков. Межголовчатые вены, в свою очередь, анастомозируют с теми венами, которые образуют тыльную дугу.
Продолжением медиальной краевой вены (v. marginalis medialis) является большая подкожная вена нижней конечности (v. saphena magna), которая по переднему краю внутренней стороны лодыжки переходит на голень, а затем, проходя по медиальному краю большеберцовой кости, огибает медиальный мыщелок, выходит на внутреннюю поверхность бедра с задней стороны коленного сустава. В области голени БПВ находится около подкожного нерва, с помощью которого происходит иннервация кожного покрова на стопе и голени. Эта особенность анатомического строения должна учитываться при флебэктомии, так как из-за повреждения подкожного нерва могут появиться долговременные, а иногда и пожизненные нарушения иннервации кожного покрова в области голени, а также привести к парестезиям и каузалгиям.
В области бедра большая подкожная вена может иметь от одного до трех стволов. В области имеющей овальную форму ямки (hiatus saphenus) находится устье БПВ (сафенофеморальный анастомоз). В этом месте ее терминальный отдел делает перегиб через сероповидный отросток широкой фасции бедра и, в результате прободения решётчатой пластинки (lamina cribrosa), впадает в бедренную вену. Местоположение сафенофеморального анастомоза может располагаться на 2-6 м ниже того места, где находится пупартовая связка.
К большой подкожной вене по всей ее длине присоединяется много притоков, которые несут кровь не только с области нижних конечностей, из наружных половых органов, с области передней брюшной стенки, а также с кожи и подкожной клетчатки, находящихся в ягодичной области. В нормальном состоянии большая подкожная вена имеет ширину просвета 0,3 – 0,5 см и имеет от пяти до десяти пар клапанов.
Постоянные венозные стволы, которые впадают в терминальный отдел большой подкожной вены:
- v. pudenda externa – наружная половая, или срамная, вена. Возникновение рефлюкса по данной вене может привести к промежностному варикозу;
- v. epigastrica superfacialis – поверхностная надчревная вена. Данная вена является наиболее постоянным притоком. Во время хирургического вмешательства этот сосуд служит важным ориентиром, по которому можно определить непосредственную близость сафенофеморального соустья;
- v. circumflexa ilei superfacialis – поверхностная вена. Данная вена расположена вокруг подвздошной кости;
- v. saphena accessoria medialis – заднемедиальная вена. Данную вену также называют добавочной медиальной подкожной веной;
- v. saphena accessoria lateralis – переднелатеральная вена. Данную вену также называют добавочной латеральной подкожной веной.
Наружная краевая вена стопы (v. marginalis lateralis) продолжается малой подкожной веной (v. saphena parva). Она проходит по задней части латеральной лодыжки, а затем идет кверху: сначала по наружному краю ахиллова сухожилия, а потом по его задней поверхности, располагаясь рядом со средней линией задней поверхности голени. С этого момента малая подкожная вена может иметь один ствол, иногда два. Рядом с малой подкожной веной находится медиальный кожный нерв икры (n. cutaneus surae medialis), благодаря которому кожа заднемедиальной поверхности голени иннервируется. Это объясняет тот факт, что использование в данной области травматичной флебэктомии чревато неврологическими нарушениями.
Малая подкожная вена, проходя по месту соединения средней и верхней третей голени, проникает в зону глубокой фасции, располагаясь между ее листками. Доходя до подколенной ямки, МПВ проходит сквозь глубокий листок фасции и чаще всего соединяется с подколенной веной. Однако в некоторых случаях малая подкожная вена проходит над подколенной ямкой и соединяется либо с бедренной веной, либо с притоками глубокой вены бедра. В редких случаях МПВ впадает в один из притоков большой подкожной вены. В зоне верхней трети голени между малой подкожной веной и системой большой подкожной вены образуется множество анастомозов.
Самым крупным постоянным приустьевым притоком малой подкожной вены, имеющим эпифасциальное расположение, является бедренно-подколенная вена (v. Femoropoplitea), или вена Джиакомини. Эта вена связывает МПВ большой подкожной веной, расположенной на бедре. Если по вене Джиакомини из бассейна БПВ возникает рефлюкс, то из-за этого может начаться варикозное расширение малой подкожной вены. Однако может сработать и обратный механизм. Если возникает клапанная недостаточность МПВ, то варикозную трансформацию можно наблюдать на бедренно-подколенной вене. Кроме того, в данный процесс будет вовлечена и большая подкожная вена. Это нужно учитывать во время хирургического вмешательства, так как в случае сохранения бедренно-подколенная вена может быть причиной возврата варикоза у пациента.
Глубокая венозная система
К глубоким венам относятся вены, расположенные с тыльной стороны стопы и подошвы, на голени, а также в зоне колена и бедра.
Глубокую венозную систему стопы формируют парные вены-спутницы и расположенные возле них артерии. Вены-спутницы двумя глубокими дугами огибают тыльную и подошвенную область стопы. Тыльная глубокая дуга отвечает за формирование передних большеберцовых вен — vv. tibiales anteriores, подошвенная глубокая дуга отвечает за формирование задних большеберцовых (vv. tibiales posteriores) и принимающих малоберцовых (vv. peroneae) вен. То есть тыльные вены стопы образуют передние большеберцовые вены, а задние большеберцовые вены образуются из подошвенных медиальных и латеральных вен стопы.
На голени венозная система состоит из трех пар глубоких вен – передней и задней большеберцовой веной и малоберцовой веной. Основная нагрузка по оттоку крови с периферии возложена на задние большеберцовые вены, в которые, в свою очередь, дренируются малоберцовые вены.
В результате слияния глубоких вен голени образуется короткий ствол подколенной вены (v. poplitea). Коленная вена принимает в себя малую подкожную вену, а также парные вены коленного сустава. После того как коленная вена через нижнее отверстие бедренно-подколенного канала попадает в этот сосуд, она начинает называться бедренная вена.
Система суральных вен состоит из парных икроножных мышц (vv. Gastrocnemius), дренирующих в подколенную вену синус икроножной мышцы, и непарной камбаловидной мышцы (v. Soleus), отвечающей за дренаж в подколенную вену синуса камбаловидной мышцы.
На уровне суставной щели в подколенную вену общим устьем или раздельно, выходя из головок икроножной мышцы (m. Gastrocnemius), впадает медиальная и латеральная икроножная вена.
Рядом с камбаловидной мышцей (v. Soleus) постоянно проходит одноименная артерия, которая в свою очередь является ветвью подколенной артерией (а. poplitea). Камбаловидная вена самостоятельно впадает в подколенную вену или же проксимальнее того места, где находится устье икроножных вен, или же впадает в него.
Бедренная вена (v. femoralis) большинством специалистов подразделяется на две части: поверхностная бедренная вена (v. femoralis superfacialis) расположена дальше от места впадения глубокой вены бедра, общая бедренная вена (v. femoralis communis) расположена ближе к тому месту, где в нее впадает глубокая вена бедра. Данное подразделение важно как в анатомическом отношении, так и в функциональном.
Самым дистально расположенным крупным притоком бедренной вены является глубокая вена бедра (v. femoralis profunda), которая впадает в бедренную вену примерно на 6-8 см ниже того места, где расположена паховая связка. Немного ниже находится место впадения в бедренную вену притоков, имеющим небольшой диаметр. Эти притоки соответствуют небольшим ответвлениям бедренной артерии. Если латеральная вена, которая окружает бедро, имеет не один ствол, а два или три, то на этом же месте в бедренную вену впадает ее нижняя ветвь латеральной вены. Помимо вышеперечисленных сосудов, в бедренную вену, в том месте, где расположено устье глубокой вены бедра, чаще всего находится место впадения двух вен-спутниц, образующих параартериальное венозное русло.
Кроме большое подкожной вены, в общую бедренную вену также впадает медиальная латеральная вены, которые идут вокруг бедра. Медиальная вена находится проксимальнее, чем латеральная. Место ее впадения может располагаться либо на одном уровне с устьем большой подкожной вены, либо немного выше его.
Перфорантные вены
Венозные сосуды с тонкими стенками и различным диаметром – от нескольких долей миллиметра до 2 мм – называются перфорантными венами. Зачастую эти вены характеризуются косым ходом и имеют длину 15 см. У большинства перфорантных вен есть клапаны, которые служат для направления движения крови от поверхностных вен в глубокие вены. Одновременно с перфорантными венами, у которых есть клапаны, существуют бесклапанные, или нейтральные. Такие вены чаще всего расположены не стопе. Количество бесклапанных перфорантов по сравнению с клапанными составляет 3-10 %.
Прямые и непрямые перфорантные вены
Прямые перфорантные вены – это сосуды, с помощью которых глубокая и поверхнастная вены соединяются между собой. В качестве самого типичного примера прямой перфорантной вены можно привести сафеноподколенное соустье. Количество прямых перфорантных вен в организме человека не так много. Они являются более крупными и в большинстве случаев располагаются в дистальных областях конечностей. Например, на голени в сухожильной части расположены перфорантные вены Коккета.
Основной задачей непрямых перфорантных вен является соединение подкожной вены с мышечной, которая имеет прямое или опосредованное сообщение с глубокой веной. Количество непрямых перфорантных вен достаточно большое. Это чаще всего очень мелкие вены, которые в большей части находятся там, где расположены мышечные массивы.
И прямые, и непрямые перфорантные вены зачастую имеют сообщение не с самим стволом подкожной вены, а лишь с одним из его притоков. К примеру, проходящими по внутренней поверхности нижней трети голени перфорантными венами Коккета, на которых достаточно часто наблюдается развитие варикозной и посттромбофлебической болезни, с глубокими венами соединяется не сам ствол большой подкожной вены, а лишь ее задняя ветвь, так называемая вена Леонардо. Если не учитывать эту особенность, то это может привести к рецидиву заболевания, несмотря на то, что во время операции ствол большой подкожной вены был удален. Всего в организме человека насчитывается более 100 перфорантов. В области бедра, как правило, находятся непрямые перфорантные вены. Больше всего их в нижней и средней трети бедра. Данные перфоранты расположены поперечно, с их помощью большая подкожная вена соединяется с бедренной веной. Количество перфорантов разное – от двух до четырех. В нормальном состоянии кровь по данным перфорантным венам течет исключительно в бедренную вену. Крупные перфорантные вены наиболее часто моожно встретить непосредственно около того места, где бедренная вены входит (перфорант Додда), и где она выходит (перфорант Гунтера) из гунтерова канала. Встречаются случаи, когда с помощью коммуникантных вен большая подкожная вена соединяется не с основным стволом бедренной вены, а с глубокой веной бедра или с веной, которая идет рядом с основным стволом бедренной вены.