Антикоагулянтная терапия у пациентов с клапанными пороками сердца
*Пятилетний импакт фактор РИНЦ за 2020 г.
Институт клинической кардиологии им. А.Л. Мясникова РКНПК МЗ РФ
В последние годы показания к антикоагулянтной терапии у пациентов, страдающих заболеваниями сердца и сосудов, прогрессивно расширяются. В значительной мере это обусловлено результатами международных многоцентровых исследований, появлением новых антикоагулянтных препаратов и созданием более безопасных и надежных тест–систем контроля уровня гипокоагуляции.
Между тем, тактика антикоагулянтной терапии даже для группы больных с наибольшим риском тромбоэмболических осложнений, страдающих “клапанной болезнью” сердца, не имеет строгих, научно–обоснованных протоколов. Обобщенные научные результаты позволяют говорить не о стандартах, а о современных рекомендациях, которые в целом могут быть распространены на группу пациентов и оказывают помощь при индивидуализации назначений у конкретного пациента (R.Becker, J.Ansell., 1995; J.Acar et al.,1996; Е.П. Панченко, А.Б. Добровольский, 1999; С.Л. Дземешкевич, Л.У. Стивенсон, 2000; F.Unger et al., 2000). Речь можно вести лишь о принципах, которые с известной периодичностью следует пересматривать по мере совершенствования кардиохирургии и роста возможностей медикаментозной антикоагулятной терапии.
Чтобы правильно использовать эти принципы и обоснованно их индивидуализировать, необходимо знать основные положения и достижения современной хирургии клапанов сердца:
• диагностику стадий заболевания и патогенетические механизмы компенсации
• виды клапанных протезов и варианты пластических реконструкций клапанов и предсердий
• особенности течения раннего периода после операции и последствия перенесенных послеоперационных осложнений
• достоверность использованных методик тест–контроля эффективности антикоагулянтной терапии
• учитывать образ жизни пациента и сопутствующие заболевания (прежде всего это язвенная болезнь, гипертония, атеросклероз с гиперлипидемией, сахарный диабет, заболевания печени).
Перечисленное – это по сути алгоритм анализа конкретной ситуации перед принятием решения о вмешательстве в протокол антикоагулянтной терапии, подобранной в учреждении, где выполнено оперативное вмешательство.
В настоящей публикации мы излагаем взгляд на проблему, принятый в Отделе сердечно–сосудистой хирургии РКНПК МЗ РФ с учетом возможностей и уровня российской кардиологии и хирургии.
Современная антикоагулянтная терапия состоит из применения непрямых антикоагулянтов (сегодня в России это Фенилин, Синкумар и Варфарин) и антиагрегантов (Аспирин и его кишечно–растворимые формы: Аспирин– Кардио, ТромбоАСС). В раннем послеопреационном периоде и при ряде клинических ситуаций отдаленного послеоперационного периода необходимо использование гепарина. К сожалению, протоколы терапии гепаринами с низким молекулярным весом у пациентов с патологией клапанов сердца не отработаны, официальные рекомендации согласительных международных комиссий, основанные на результатах рандомизированных исследований, отсутствуют.
Оценка эффективности непрямых антикоагулянтов (НАКГ), как основных препаратов в профилактике тромбоэмболических осложнений у пациентов с заболеваниями клапанов сердца, в России значительно устарела. Поэтому, прежде чем анализировать весь спектр клинических ситуаций, влияющих на тактику антикоагулянтной терапии, необходимо определить современные требования к оценке терапии НАКГ.
К сожалению, в большинстве поликлиник и даже клиник России для оценки эффективности терапии непрямыми антикоагулянтами используют расчет протромбинового индекса (ПТИ), рекомендуя у пациентов с протезами клапанов сердца поддерживать его на уровне 30–50%. Между тем, современные исследования свидетельствуют о том, что ПТИ является некалиброванной величиной, информативность этого показателя недостаточна и существует опасность получения грубой ошибки. В течение последних лет все экспертные комитеты рекомендуют использовать для контроля терапии непрямыми антикоагулянтами величину Международного Нормализованного Отношения – МНО (INR– английская аббревиатура). Этот показатель учитывает чувствительность используемого тромбопластина, т.н. Международный Индекс Чувствительности – МИЧ (ISI– английская аббревиатура). Перевод всей службы коагулологии России на определение МНО нам представляется важнейшей и неотложной задачей (Е.П. Панченко, А.Б.Добровольский,1999). В последние годы в клиниках, внедривших в клиническую практику систему раннего и постоянного, домашнего самоконтроля пациентами состояния свертывающей системы крови (ESCAT – Early Self Controlled Anticoagulation Trial ) достигнуто значительное снижение риска тромбоэмболий и кровотечений, связанных с терапией НАКГ. Для этой цели уже разработаны простые и удобные в использовании мониторы – CoaguCheck Plus и INRange.
Читайте также: Гидравлические клапана код тн вэд
Рандомизированные исследования свидетельствуют о том, что эта система позволяет проводить оптимальный вариант антикоагуляции низкой интенсивности с минимальным риском как тромбоэмболических, так и геморрагических осложнений (Schutt U. et al .,2000).Тромбоэмболии у пациентов с механическими клапанами сердца удалось снизить практически в 2 раза. Это означает, что по значимости для улучшения отдаленных результатов протезирования клапанов сердца внедрение системы ESCAT сравнимо ,пожалуй, лишь с идеей обшивания седла искусственного клапанного протеза специальной манжеткой. Известно, что это предложение, сделанное более чем 30 лет назад A.Starr и Н.М.Амосовым, позволило снизить частоту тромбоэмболий с 63% до 17% (A.Starr et al.,1967). Наш начальный опыт работы в этом направлении подтверждает оптимизм авторов системы ESCAT и нуждается в дальнейшем расширенном внедрении ее в практику российских кардиологов.
Учет характера и объема хирургического вмешательства на клапанах сердца чрезвычайно важен для выбора тактики и протокола антикоагулянтной терапии. С учетом требуемой интенсивности антикоагуляции все виды хирургических вмешательств на клапанах сердца следует разделить на три группы: пластические реконструкции, имплантация механических протезов, имплантация биологических протезов и трансплантатов. Этот набор хирургических методик применим к любому из клапанов сердца (аортальный, митральный или трикуспидальный). Следует помнить, что пластические операции на аортальном клапане выполняют редко. И, напротив, протезирование трикуспидального клапана – последнее из возможных решений и у больных с приобретенными пороками также выполняется крайне редко. Пластика и протезирование митрального клапана – это хирургические процедуры, выполняемые примерно в соотношении 1:1.
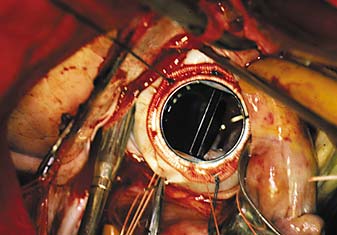
Рис 1. Один из лучших современных протезов для замены митрального клапана — двухстворчатый протез SuMit (США). Супрааннулярное расположение позволяет надежно имплантировать протез,сохраняя при этом подклапанные структуры — хорды и папиллярные мышцы; бортик манжеты протеза, выступающий в предсердие — препятствие для напластований фибрина на створки протеза и,следовательно, условие для снижения риска дисфункций и тромбоэмболий.
Рис 2.Пластические реконструкции при митральной недостаточности и, нередко, при митральном стенозе завершают имплантацией опорного кольца. Период эндотелизации последнего составляет около 3 мес — это время обязательной, тщательно контролируемой терапии НАКГ. На интраоперационном снимке кольцо AnnuloFlo (США) в митральной позиции.
С учетом этих возможностей современной кардиохирургии тактика антикоагулянтной терапии имеет существенные отличия. Начиная со второго дня после операции (через 24 часа) все наши пациенты получают в течение 5–7 дней гепарин 2500 (6 раз п/к. Далее до 3–х мес – непрямые антикоагулянты с поддержанием МНО на цифрах 2,0–3,0.
В дальнейшем у пациентов с пластикой аортального клапана или после его замены биопротезом можно отменить непрямые антикоагулянты, назначив в качестве постоянной терапии аспирин. Мы не поддерживаем ту точку зрения, что у молодых пациентов с механическим аортальным протезом возможна отмена непрямых антикоагулянтов и назначение только антиагрегантов: независимо от типа механических протезов считаем необходимой пожизненную антикоагулянтную терапию низкой интенсивности с поддержанием МНО на цифрах 2,0–2,5.
Читайте также: Сколько живут с искусственным аортальным клапаном сердца
Изолированная пластическая реконструкция трикуспидального клапана практически не встречается в кардиохирургической практике (только у пациентов с болезнью Эбштейна), поэтому тактика антикоагулянтной терапии у них определяется объемом и характером вмешательства на других клапанах сердца, чаще митральном. Протезировать трикуспидальный клапан при такой сочетанной патологии нам не приходилось ни разу – практически всегда возможны надежные варианты реконструкции. По данным литературы, в связи с большим риском тромбозов механическихх протезов в трикуспидальную позицию предпочтительнее имплантировать биопротезы. С нашей точки зрения, даже при замене трикуспидального клапана биопротезом, интенсивность антикоагулянтной терапии должна быть выше, чем в других группах пациентов и при этом МНО следует поддерживать от 3,0 до 4,0.
Пациенты с митральным пороком сердца являются наиболее рискованными в плане риска тромбоэмболий : мерцательная аритмия и размеры левого предсердия более 5 см уже сами по себе являются показанием к постоянной терапии непрямыми антикоагулянтами. У пациентов с иснусовым ритмом и пластической реконструкцией митрального клапана (даже при анулопластике кольцом) антикоагулянты могут быть отменены через три месяца. Однако, даже при самом благоприятном течении послеоперационного периода мы рекомендуем им антиагреганты пожизненно (100–325 мг).
Если, несмотря на проводимую терапию НАКГ, у пациента – носителя искусственного клапанного протеза возник эпизод нарушения кровообращения, необходимо усиление антикоагулянтной терапии, даже при отсутствии стойкого неврологического дефицита. Как правило,в такой ситуации рекомендуют добавление антиагрегантной терапии. При наличии ЭХО–признаков избыточного тромбообразования на протезе, появлении клиники его дисфункции или при повторных тромбоэмболиях нужно ставить вопрос перед кардиохирургами о необходимости повторного хирургического вмешательства.
Антикоагулянтная терапия и некардиологические инвазивные (хирургические) процедуры или операции представляют одну из самых серьезных проблем отдаленого периода после протезирования клапанов сердца: риск кроется в необходимости прекращения или снижения интенсивности антикоагулянтной терапии (Ch. Gohlke–Barwolf, 2000).
Стоматологические вмешательства ставят эти вопросы наиболее часто. Наш опыт свидетельствует о том , что общую стратегию антикоагулянтной терапии у таких пациентов менять не следует: риск тромбоэмболий при отмене антикоагулянтов выше, чем риск кровотечения при продолжении приема непрямых антикоагулянтов. Применяемая нами антикоагулянтная терапия умеренной интенсивности позволяет выполнять практически любые стандартные дентологические вмешательства. За 1–2 суток до этого следует снизить МНО до уровня 2,0–2,5.
Такая же тактика, с удержанием МНО более 2, но менее 2,5 неоходима и при выполнении катетеризации сердца и сосудов. Естественно, после выполнения процедуры необходим повышеный контроль и местные мероприятия (давящая повязка, груз, холод) в зоне пункции.
При абдоминальных оперативных вмешательствах необходима отмена непрямых антикоагулянтов с переходом на терапию гепарином. Гепаринотерапию начинают при снижениии МНО до уровня менее 2,0, дозы контролируют по уровню АЧТВ, добиваясь его удлинения в 1,5–2,0 раза. Длительность перерыва в приеме непрямых антикоагулянтов определяется конкретной клинической ситуацией: при отсутствии признаков послеоперационного кровотечения (6–12 часов) вновь следует назначить непрямые антикоагулянты и отменить гепарин при достижении МНО 2,0 и более.
При неотложных, значительных по объему операциях, необходимо переходить на гепарин и при этом обязательно иметь и проводить инфузию свежезамороженной плазмы. Возможна потребность во внутривенном применении Вит К, несмотря на опасность анафилактической реакции.
Непрямые антикоагулянты, протезы клапанов и беременность – к счастью не частое сочетание, однако представляющее серьезную проблему. Нужно помнить о том, что непрямые антикоагулянты, проникая через плацентарный барьер, несут в себе угрозу серьезных врожденных аномалий в период закладки основных органов и систем (Born D. Et al.,1992; Ginsberg J., Hirsh J.,1998). Поэтому существует на сегодня два протокола антикоагулянтной терапии у женщин с искусственными протезами, желающими иметь ребенка. Одна стратегия не предусматривает изменения режима антикоагулянтной терапии и в течение всей беременности пациентки получают непрямые антикоагулянты с поддержанием МНО на цифрах около 2,5. Другая тактика требует назначения гепарина в течение первого триместра с отменой непрямых антикоагулянтов и повтор этого протокола за две недели до родов. Мы не имеем достаточной статистики, чтобы обосновать свою позицию. По данным Z.Ashour и соавт. (2000) из 100 беременных 66 были проведены по второму протоколу с гепарином и 34 с варфарином: в “гепариновой” группе здоровые дети родились у 38 женщин (57,8%), а в “варфариновой” группе у 18 (52,9%) – разница статистически недостоверна.Осложнения со стороны протезов имели место только в “гепариновой” группе: у 9 пациенток развились тромбозы протезов (из них 5 умерли, 4 были успешно реоперированы)
Читайте также: Автономный стеновой воздушный клапан с регулируемым открыванием кив 125
В целом, у женщин детородного возраста, которым предстоит операция на клапанах сердца и которые в перспективе хотят иметь ребенка, следует использовать все возможности для выполнения пластической, клапанносохраняющей операции. Использование биопротезов у пациенток с синусовым ритмом позволяет уменьшить риск тромбоэмболий и кровотечений, но ставит перед ними проблему повторной операции в связи с опасностью кальцификации и дисфункции биопротезов, которые с высокой степенью вероятности возникнут через 5–7 лет после родов. В любом случае, всем таким пациенткам нельзя рекомендовать беременность ранее 12 мес. после операции протезирования клапанов сердца, т.к. именно этот период наиболее тревожен в плане специфических протезных осложнений.
Такова на сегодняшний день стратегия антикоагулянтной терапии Отдела сердечно–сосудистой хирургии РКНПК МЗ РФ. Наш опыт позволяет достаточно уверенно рекомендовать использование этих принципов в ежедневной кардиологической практике.
1. Дземешкевич С.Л., Л.Уо.Стивенсон. Болезни митрального клапана: функция, диагностика, лечение. ГЭОТАР Медицина, Москва,2000.
2. Панченко Е.П., А.Б.Добровольский. Тромбозы в кардиологии. Механизмы развития и возможности терапии. СПОРТ И КУЛЬТУРА,Москва,1999.
3. Acar J., Iung B., Boissel J et al. AREVA: multicenter randomized comparison of low–dose versus standard–dose anticoagulation in patients with mechanical prosthetic heart valves. Circulation,1996,94,2:107–112.
4. Ashour Z., Shawky H., Hussein. Outcome of pregnancy in women with mechanical valves. Texas Heart Institute Journal, 2000,27,3,240–245.
5. Becker R., Ansell J. Antithrombotic therapy. An abbreviated reference for clinicians. Arch. Intern. Med., 1995,155:149–161.
6. Born D., Martinez E.,Almeida P. et al. Pregnancy in patients with prosthetic heart valves: the effect of anticoagulation on mather, fetus and neonate. Am Heart J. 1992,124: 413–417.
7. Ginsberg J., Hirsh J. Use of antithrombotic agents during pregnancy. Chest,1998,114 (5 suppl), 524–530.
8. Gohlke–Barwolf Ch. Anicoagulation in valvar heart disease: new aspects and management during non–cardiac surgery. Heart 2000;84:567–572.
9. Schutt U., Kortke H., Kleikampf G., Korfer R. Early start of INR self–management following mechanical heart valve replacement. (Доклад на 8 конференции Ассоциации сердечно–сосудистых хирургов Украины, Киев,2000).
10. Starr A., Herr R., Wood J. Mitral valve replacement: review of six years experience. J Cardiovasc. Surg., 1967,54,3: 333–359.
11.Unger F., Reiner W.,Horstkotte D. et al. Standards and concepts in valve surgery. Cor europaeum, 2000,8,174–182.