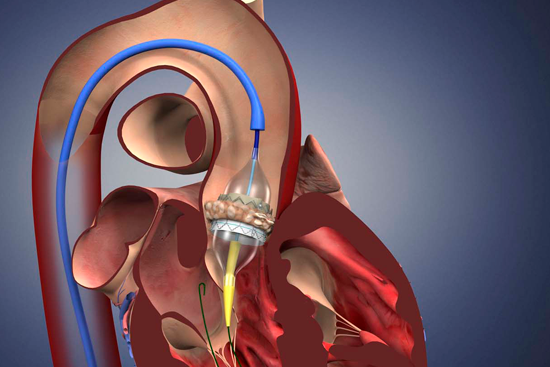
- Порок аортального клапана: особенности протекания и лечения
- Порок аортального клапана: особенности протекания и лечения
- Причины возникновения и симптомы
- Степени
- Симптоматика
- Диагностика
- Лечение на разных стадиях
- Хирургическое лечение
- Прогноз
- Факторы риска и профилактика заболевания
- Особенности течения заболеваний сердечнососудистой системы у детей с малыми аномалиями сердца
Порок аортального клапана: особенности протекания и лечения
Порок аортального клапана: особенности протекания и лечения
Согласно статистике, нарушения работы сердечнососудистой системы стали все чаще наблюдаться у людей старше 30 лет. Причин, провоцирующих патологии, множество. Если одни заболевания поддаются лечению и, убрав провоцирующие факторы можно добиться нормализации здоровья, то другие сопровождают больного на протяжении всей жизни и могут существенно сократить ее.
Порок аортального клапана относится к серьезным патологиям. Чаще требует хирургического вмешательства. Бывает врожденным и приобретенным. Появляется в результате сужения устья аорты или неполного смыкания ее клапана.
Причины возникновения и симптомы
Точной статистики по распространенности заболевания по возрастным группам и половой принадлежности не существует, однако кардиологи отмечают, что у женщин оно выявляется в несколько раз чаще, чем у мужчин. Пиковое количество пациентов наблюдается среди людей старшего пенсионного возраста. При этом основные причины могут быть:
- кальцификация створок;
- прогрессирование ревматизма;
- идиопатическое расширение аорты;
- артериальная гипертензия и эндокардит;
- аневризма;
- врожденный порок аортального клапана.
Дать толчок к появлению либо прогрессированию нарушения нормальной работы органа также может травма грудной клетки, артриты, сифилис и некоторые патологии, которые развиваются у человека на протяжении длительного времени.
Степени
Опасность для здоровья пациента и необходимость хирургического вмешательства зависит от степени аортальной недостаточности.
| Стадия | Количество забрасываемой крови, % | Протезирование |
|---|---|---|
| Первая, полная компенсация | не более 15 | Не требуется |
| Вторая, скрытая СН | от 15 до 30 | Требуется при определенных условиях |
| Третья, относительная коронарная недостаточность | до 50 | |
| Четвертая, выраженная левожелудочковая недостаточность | более 50 | |
| Вопрос решается индивидуально | Не требуется в связи с его бесполезностью. |
В зависимости от степени происходит деформирование створок и изменяется количественный объем попадающей по аорте в сердце крови. Начальную, первую стадию заболевания определить фактически невозможно. Признаки у больного полностью отсутствуют или ощущаются, как побочные явления других болезней. Это происходит из-за того, что сердце подстраивается под изменение объема и компенсирует его.
Симптоматика
С развитием патологии орган перестает справляться со своими функциями, появляется характерная при пороке аортального клапана симптоматика:
- шум в ушах и головокружение при движении или смене позы;
- усиленное сердцебиение, явно выраженная пульсация в кровеносных сосудах;
- отдышка, быстрая утомляемость, обморочные и предобморочные состояния, тошнота;
- давящее чувство тяжести в правом подреберье, а также отеки нижних конечностей;
- приступы кашля при нахождении в положении лежа, стоя ощущение постоянной слабости.
Из-за нехватки кислорода цвет лица у человека становится бледно-серым, наблюдается синеватый отлив губ, появляются типичные круги под глазами. Также при осмотре пациента кардиолог изучает наличие и выраженность симптомов:
- разницу между верхним и нижним показателями АД;
- пульсация на сонных артериях, язычке и миндалинах;
- реакцию зрачков на сокращения сердца, сердечные шумы;
- изменения размеров органа, выпячивание его в области груди.
Диагностика
Точное диагностирование заболевания можно произвести только на основании объективных данных, полного кардиологического обследования, биохимического исследования крови и ряда других анализов.
По наличию клинических симптомов, тяжести порока, выраженности аортальной недостаточности принимается решение об операции. У пациентов пожилого возраста за счет низкой сократимости органа функциональное нарушение практически незаметно. Определить тяжесть патологии можно после изучения площади отверстия по отношению к кровяному потоку. Артериальная недостаточность устанавливается по показателю обратного кровотока.
Кардиолог может при прослушивании определить начало развития порока двустворчатого аортального клапана:
- при стенозе характерен систолический шум с ослаблением 2 тона на аорте;
- на недостаточность указывает шум во время диастолы.
Обязательно изучение работы сердца путем проведения:
- ЭКГ;
- рентгенологического обследования;
- МРТ для исключения коронарной недостаточности и других патологий.
Однако основой для выбора лечения является ЭхоКГ.
Большое значение при диагностировании имеет точное описание больным своих ощущений, поэтому перед приемом можно записать все жалобы и дать врачу их прочитать.
Лечение на разных стадиях
В зависимости от причины, степени, стадии порока аортального клапана и других факторов могут использоваться разные методы лечения. Больному необходимо регулярно наблюдаться у специалиста и проходить назначенные им обследования. При отсутствии явно выраженных симптомов:
- мягко выраженный порок – раз в 3 года;
- умеренная форма – раз в 24 месяца;
- тяжелая степень – ежегодно, иногда чаще.
Из лекарственных средств назначаются препараты:
- ревматическая природа заболевания – антибиотики;
- артериальная гипертензия – для нормализации АД.
Оперативное вмешательство не требуется, необходим только постоянный контроль со стороны лечащего врача.
При появлении клинических жалоб для облегчения состояния больного в дооперационный период либо при невозможности операции назначают:
- ингибиторы, диуретики, нитраты;
- вазодилататоры и бета-блокаторы;
- препараты, улучшающие кровообращение.
Своевременно проведенная операция может помочь полностью избавиться от порока аортального клапана. При забросе крови в количестве, не превышающем 30%, и незначительной деформации створок, рекомендовано проведение внутриаортальной баллонной контрпульсации. При сильных изменениях строения, допускающих заброс крови более 30%, требуется имплантация.
Хирургическое лечение
У человека с пороком сердца двустворчатый аортальный клапан требует протезирования или замены в нескольких случаях.
| Диагноз | Причина |
|---|---|
| Тяжелая степень стеноза | Жалобы на сильные боли и ухудшение состояния. |
| Сопутствующая ишемия, требующая аортокоронарного шунтирования. | |
| Дополнительные патологические изменения органа, требующие оперативного вмешательства. | |
| Показатель фракции выброса при сократимости сердца ниже 50%. | |
| Тяжелая клапанная недостаточность | Клинические проявления картины заболевания. |
| Требуется хирургическое вмешательство по поводу других заболеваний органа. | |
| Понижение фракции выброса при отсутствии жалоб со стороны пациента. | |
| Слишком большое увеличение желудочков. |
Хирургическое вмешательство в основном проводится после 30-35 лет, но при ускоренном развитии болезни может состояться в любой период. Количество противопоказаний к протезированию минимально. Ими являются:
- декомпенсированный диабет;
- онкологические заболевания;
- послеинсультное состояние;
- истощение и анемия.
Для каждого больного прогнозируется его состояние в момент проведения операции и в реабилитационный период. В зависимости от этого дается вывод о возможности возвращения к привычной жизни.
Прогноз
Построение планов лечения болезни и выбор методов происходит после проведения диагностики и выявления тяжести порока аортального клапана.
Слабо выраженная гипертрофия с сильным препятствованием кровотоку приводит к уменьшению количества сокращений сердца и соответственно постепенно понижает лечебный эффект от хирургического вмешательства.
Процесс гипертрофии позволяет на определенном этапе болезни стабилизировать работу сердца, но при этом может стать причиной развития стенокардии и увеличить вероятность инфаркта.
Если порок аортального клапана сердца развивался бессимптомно, а затем началось быстрое его прогрессирование, то последующая продолжительность жизни человека составляет не более 3-х лет.
Факторы риска и профилактика заболевания
Пороки аортального клапана сердца можно разделить на 2 группы.
| Вид | Время проявления | Причина |
|---|---|---|
| Врожденный | При внутриутробном развитии плода на 2-8 неделях формирования. | Генетическая предрасположенность. Радиационное облучение, краснуха и другие вирусные инфекции. Курение, алкогольная и наркотическая зависимость матери. |
| Дефект становится заметным по мере роста ребенка. | Присутствие над АК мышечного валика. Конструкция клапана двух- или одно-, а не трехстворчатая. Под клапаном имеется мембрана с отверстием. | |
| Приобретенный | В любом возрасте | Инфекционные болезни, приводящие к попаданию микроорганизмов на орган. Последующее появление на месте локализации колонии соединительной ткани ведет к деформации клапанов. |
| Заболевания аутоиммунного вида становятся толчком к срастанию карманов и изменению аортного устья. | ||
| Нарушения возрастного типа, в основном кальцинирование краев створок и нарастание жировых бляшек, приводит к закрытию просвета. |
Мер профилактики гарантирующих полную защиту от заболевания не существует, но понижению риска способствуют:
- своевременное лечение стрептококковых инфекций;
- при имеющемся ревматизме постоянное наблюдение у специалиста;
- прием определенных групп антибиотиков и других препаратов, назначенных кардиологом;
- полное исключение алкоголя, наркотиков и курения;
- занятие допустимыми формами физических упражнений.
Порок аортального клапана нуждается в лечении с использованием научных методов терапии. Народные способы не оказывают нужного воздействия и могут привести к тому, что будут упущены сроки, когда болезнь можно вылечить. Поэтому при любых отклонениях нужна врачебная помощь.
Особенности течения заболеваний сердечнососудистой системы у детей с малыми аномалиями сердца
Опубликовано в журнале: «ПРАКТИКА ПЕДИАТРА»; июнь; 2016; стр. 5-9.
С.Ф. Гнусаев, д. м. н., профессор, И.И. Иванова, к. м. н., доцент, Л.К. Самошкина, к. м. н., В.В. Шкворова, к. м. н.,
ГБОУ ВПО «Тверской государственный медицинский университет» МЗ РФ, С.В. Лисицина ООО «ПИК-ФАРМА»
Ключевые слова: врожденные пороки сердца, малые аномалии сердца, факторы риска развития осложнений, экстрасистолии, тактика ведения, Элькар
Keywords: congenital heart diseases, small anomalies of the heart, risk factors of complications, arrhythmia, tactics, Elkar
Актуальность. Заболевания сердечно-сосудистой системы занимают одно из ведущих мест в структуре патологии детского возраста. Высокая распространенность заболеваний сердечно-сосудистой системы у детей обуславливает актуальность прогнозирования и первичной профилактики патологии. В последние годы наряду с функциональными кардиопатиями актуализирована проблема микроструктурных изменений в сердце.
В связи с широким распространением ультразвуковых методов исследования, стали распознаваться минорные аномалии сердца, которые в детском возрасте, возможно, являются морфологической основой функциональной кардиоваскулярной патологии (1).
Несмотря на возможность с высокой точностью неинвазивно выявлять малые аномалии сердца, до сих пор существует вероятность диагностических ошибок. В связи с этим, весьма актуальным является поиск доступных диагностических критериев сердечных микроаномалий.
Малые аномалии сердца (МАС) классифицируют по локализации и форме, этиологии, наличию осложнений (3).
I. Локализация: предсердия и межпредсердная перегородка, трехстворчатый (трикуспидальный) клапан, легочная артерия, аорта, левый желудочек, митральный клапан (см. таблицу).
Распространенность соединительнотканных дисплазий сердца у детей 1-15 лет (%)
II. Этиология: дисплазия соединительнотканных структур организма, неблагоприятные антенатальные факторы в период от 9-ой до 15-ой недели внутриутробного развития, изменения в постнатальном онтогенезе.
III. Осложнения: кальцификация, фиброзирование створок клапанов, нарушения гемодинамики, инфекционный эндокардит, легочная гипертензия, нарушения ритма и проводимости.
Цель исследования. Провести анализ вклада МАС в клиническую картину врожденных пороков сердца (ВПС), характер течения и наличие осложнений.
Пациенты. Наблюдались больные с ВПС. У пациентов были выявлены следующие ВПС: дефект межжелудочковой перегородки (МЖП), дефект межпредсердной перегородки (МПП), клапанный стеноз аорты, коарктация аорты. Возраст больных — от 3 месяцев до 14 лет.
Результаты. Приводим результаты исследования распространенности МАС у детей в популяции. Исследование распространенности (таблица) соединительнотканных дисплазий сердца показало их высокий удельный вес (4). Встречаемость МАС зависит от возраста и не является стабильной.
У 68-ми детей в возрасте от 4 до 14 лет установлен вторичный инфекционный эндокардит -на основании критериев W.М. Jаffе и подтвержденный при катамнестическом наблюдении. У 42-х детей с ВПС обнаруживались клиникогемодинамические признаки легочной гипертензии.
Факторами риска развития инфекционного эндокардита при ВПС являются: двустворчатый клапан аорты, асимметрия створок аортального клапана, аневризма МПП, эктопическое крепление хорд митрального клапана, пролапс митрального клапана, увеличенная евстахиева заслонка.
Значимыми МАС, предрасполагающими к возникновению легочной гипертензии при врожденных пороках сердца, являются малые аномалии ПП: открытое овальное окно, пролабирующие гребенчатые мышцы, увеличенная евстахиева заслонка, погранично узкий корень аорты, деформация выносящего тракта желудочка систолическим валиком в верхней трети МЖП, пролапс митрального клапана. Выявлены ассоциации экстрасистолий с малыми аномалиями ПП, погранично узкой аортой, эктопически расположенными трабекулами в левом желудочке и пролапсом митрального клапана.
У детей с дефектом МЖП в сочетании с погранично узким корнем аорты показатели легочного артериального давления и общего легочного сопротивления сосудов достоверно выше, чем при сочетании дефекта со средними размерами корня аорты. При дефекте МПП основным проявлением соединительнотканных клапанных структур сердца является пролапс атриовентрикулярных клапанов. В основе пролабирования створок клапанов у детей с дефектом МПП лежит преимущественно клапанная неполноценность и клапанно-желудочковая диспропорция.
У детей с дефектом МПП в сочетании с пролапсом митрального клапана выявлено более высокое давление в легочной артерии, особенно при наличии даже легкой митральной регургитации. У большинства детей с дефектом МПП выявлена дилатация ствола легочной артерии. Данный факт косвенно свидетельствует о том, что основное значение в возникновении дилатации ствола легочной артерии имеет неполноценность соединительнотканных элементов в стенке сосуда, а не столько гемодинамический фактор.
При коарктации аорты с высокой частотой отмечены малые аномалии аортального и митрального клапана. Они обуславливают его несостоятельность, которая может прогрессировать на фоне субэндокардиальной ишемии сосочковых мышц и фиброэластоза эндомиокарда.
Таким образом, МАС и пограничные отклонения в развитии сердечных структур при врожденных пороках сердца оказывают существенный вклад в клинический полиморфизм, характер течения и тяжесть заболевания. У больных с изолированными ВПС частота МАС достоверно больше, чем при сочетанных и комбинированных пороках, что свидетельствует о том, что малые структурные аномалии возникают при дизэмбриогенезе уже образовавшихся отдельных элементов сердечной трубки, а не в результате дефекта ее закладки. При дифференциальной диагностике функциональных систолических шумов у детей рекомендуется проведение допплер-эхокардиографии для целенаправленного поиска малых аномалий и пограничных состояний развития кардиальных структур.
Тактика ведения пациентов. Основными принципами являются: диспансерный учет, врачебный контроль педиатром и детским кардиологом (1-2 раза в течение года), индивидуальность, комплексность, длительность, часто в течение многих лет. Важно соблюдение обязательных условий: правильный режим дня (нормализация труда, учёбы и отдыха, достаточный по продолжительности сон), ЛФК и др.
Большинство детей удовлетворительно переносят физическую нагрузку при отсутствии митральной регургитации, выраженных нарушений процесса реполяризации и жизнеугрожаемых аритмий. Детский кардиолог ограничивает физическую активность детей при обнаружении митральной регургитации, жизнеугрожаемых аритмий, удлинения интервала QT на электрокардиограмме (ЭКГ), изменений обменных процессов в миокарде.
Фитотерапия и медикаментозное лечение направлены на: предупреждение возникновения обменных нарушений в органах, воздействие на соединительную ткань, вегетативно-сосудистую дистонию.
Предпочтение отдаётся следующим фитотерапевтическим средствам:
1. Centelia asiatica (центелла азиатская): укрепляет стенки сосудов, стимулирует рост клеток;
2. Aesculus hippocastanum (конский каштан): усиливает антитромботическую активность крови, снижает вязкость крови;
3. Ruscus aculeatus (иглица шиповатая, колючая): укрепляет венозную стенку, уменьшает проницаемость и хрупкость капилляров;
4. Флавоноиды (содержат рутин, фламин, витамин Р): регулируют проницаемость сосудов, улучшают их эластичность, снижают склеротические изменения. Источниками флавоноидов являются фрукты, ягоды, лук, зелёный чай, облепиха, чёрный шоколад.
5. При умеренных проявлениях симпатикотонии применяется фитотерапия: настой валерианы и пустырника; травяной сбор, обладающий одновременно легким дегидратационным эффектом (шалфей, багульник, зверобой, пустырник, валериана, боярышник).
Для коррекции биоэнергетического состояния организма применяют: АТФ, фосфаден, лецитин, комплексы эссенциальных аминокислот, кофермент Q10, L-карнитин (Элькар®). Для стимуляции коллагенообразования применяют: витамины -С и группы В (В1, В2, В6, В9, (фолиевая кислота)), микроэлементные добавки и препараты, содержащие ионы Си2+, Zn2+, Mg2+, L-карнитин (Элькар®) и др.
Учитывая нарушения метаболических процессов в миокарде, проявления вегетативной дисфункции (5, 6), всем детям на 2 месяца была назначена энерготропная терапия Ь-карнитином (Элькар®) в дозе 50 мг/кг в сутки (7). Основная метаболическая функция Ь-карнитина — транспорт длинноцепочечных жирных кислот через митохондриальную мембрану в митохондрии, где они подвергаются бета-окислению и дальнейшему метаболизму с образованием АТФ и ацетил-КоА. Действие Элькара у больных с дисплазией соединительной ткани (ДСТ) проявилось улучшением показателей электрокардиограммы. Так, по данным ЭКГ, на фоне приема препарата в течение 2 месяцев зарегистрировано достоверное улучшение процессов реполяризации в миокарде, уменьшение синусовой тахикардии и наджелудочковой экстрасистолии. У половины пациентов исчезла синусовая аритмия и миграция водителя ритма.
1. У больных с изолированными ВПС частота МАС достоверно выше, чем при сочетанных и комбинированных пороках, что свидетельствует о том, что малые структурные аномалии возникают при дизэмбриогенезе уже образовавшихся отдельных элементов сердечной трубки, а не в результате дефекта ее закладки.
2. Факторами риска развития инфекционного эндокардита при ВПС являются: двустворчатый клапан аорты, ассиметрия створок аортального клапана, аневризма МПП, эктопическое крепление хорд митрального клапана, пролапс митрального клапана, увеличенная евстахиева заслонка.
3. Значимыми МАС, предрасполагающими к возникновению легочной гипертензии при ВПС, являются: микроаномалии правого предсердия, погранично узкий корень аорты, деформация выносящего тракта желудочка систолическим валиком в верхней трети МЖП, пролапс митрального клапана, минорные аномалии подклапанного аппарата, дилатация ствола легочной артерии.
4. Выявление соединительнотканных дисплазий сердца имеет большое значение не только для оценки состояния здоровья ребенка, но и для профилактики возможных заболеваний, дифференциальной диагностики, рационального лечения и предупреждения возможных осложнений.
СПИСОК ЛИТЕРАТУРЫ:
1. Э.В. Земцовский, Э.Г. Малев, М.Ю. Лобанов, и соавт. Малые аномалии сердца // Российский кардиологический журнал, 2012, № 1. С. 77-81.
2. С.Ф. Гнусаев, Ю.М. Белозеров, А.Ф. Виноградов. Клиническое значение малых аномалий сердца у детей // Медицинский вестник Северного Кавказа, 2008, Т. 10, № 2. С. 39-43.
3. С.Ф. Гнусаев, Ю.М. Белозеров, А.Ф. Виноградов. Классификация малых аномалий сердца // Вестник аритмологии, 2000, № 18. С. 76.
4. С.Ф. Гнусаев. Синдром соединительнотканной дисплазии сердца у детей // Лечащий врач, 2010, № 8. С. 40-44.
5. И.В. Леонтьева. Роль Ь-карнитина в метаболизме миокарда и возможности его применения для лечения заболеваний сердца: научный обзор. — М.: 2002, 32 с.
6. И.Л. Брин, Е.В. Неудахин, М.Л. Дунайкин. Карнитин в педиатрии: исследования и клиническая практика. — М.: ИД «Медпрактика-М», 2015, 112 с.
7. Л.А. Воропай, Н.И. Пирожкова, Н.Г. Воропай. Эффективность Элькара при дисплазии соединительной ткани сердца у детей// Практика педиатра, 2014, № 3. С. 52-56.