Видео:Эхокардиографическая оценка внутрисердечной гемодинамикиСкачать
Атриовентрикулярный клапан в период наполнения желудочков
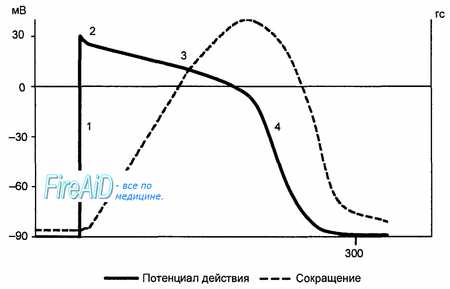
После окончания систолы желудочков возникает диастолический период желудочков сердца (диастола), длящаяся 0,47 с. Он включает в себя следующие периоды и фазы (при частоте сердечных сокращений 75 в минуту):
Период расслабления (0,12 с), состоящий из:
— протодиастолического интервала — 0,04 с (время от начала расслабления миокарда желудочков до закрытия полулунных клапанов);
— фазы изометрического (изоволюмического) расслабления — 0,08 с (время от закрытия полулунных клапанов до открытия атриовентрикулярных).
Период наполнения (0,35 с) состоящий из:
— фазы быстрого наполнения — 0,08 с (с момента открытия атриовентрикулярных клапанов);
— фазы медленного наполнения — 0,18 с;
— фазы наполнения желудочков, обусловленной систолой предсердий — 0,09 с.
К концу систолы желудочков и началу диастолы (с момента закрытия полулунных клапанов) в желудочках содержится остаточный, или резервный, объем крови (конечно-систолический объем). В это же время начинается резкое падение давления в желудочках (фаза изоволюмического, или изометрического, расслабления). Способность миокарда быстро расслабляться является важнейшим условием для наполнения сердца кровью. Когда давление в желудочках (начальное диастолическое) становится меньше давления в предсердиях, открываются атриовентрикулярные клапаны и начинается фаза быстрого наполнения, во время которой кровь с ускорением поступает из предсердий в желудочки. Во время этой фазы в желудочки поступает до 85 % их диастолического объема. По мере заполнения желудочков скорость их наполнения кровью снижается (фаза медленного наполнения). В конце диастолы желудочков начинается систола предсердий, в результате чего в желудочки поступает еще 15 % их диастолического объема. Таким образом, в конце диастолы в желудочках создается конечно-диастолический объем, которому соответствует определенный уровень конечно-диастолического давления в желудочках. Конечно-диастолический объем и конечно-диастолическое давление составляет так называемую преднагрузку сердца, которая является определяющим условием для растяжения волокон миокарда, т. е. реализации закона Франка—Старлинга.
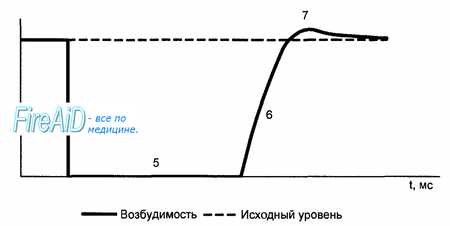
Частота генерации возбуждения клетками проводящей системы и соответственно сокращений миокарда определяется длительностью рефрактерной фазы, возникающей после каждой систолы. Как и в других возбудимых тканях, в миокарде рефрактерность обусловлена инактивацией натриевых ионных каналов, возникающей в результате деполяризации (см. рис. 9.9).
Для восстановления входящего натриевого тока необходим уровень реполяризации около 40 мВ. До этого момента имеет место период абсолютной рефрактерности, который продолжается около 0,27 с. Далее следует период относительной рефрактерности (см. рис. 9.9), в течение которого возбудимость клетки постепенно восстанавливается, но остается еще сниженной (длительность 0,03 с). В этот период сердечная мышца может ответить дополнительным сокращением, если стимулировать ее очень сильным раздражителем.
За периодом относительной рефрактерности следует короткий период супернормальной возбудимости (см. рис. 9.9). В этот период возбудимость миокарда высока и можно получить дополнительный ответ в виде сокращения мышцы, нанося на нее подпороговый раздражитель.
Длительный рефрактерный период имеет для сердца важное биологическое значение, так как он предохраняет миокард от быстрого или повторного возбуждения и сокращения. Этим исключается возможность тетанического сокращения миокарда и нарушения нагнетательной функции сердца.
К тетаническому сокращению и утомлению в физиологическом понимании этого термина миокард не способен. При раздражении сердечная ткань ведет себя как функциональный синцитий, и сила каждого сокращения определяется по закону «все или ничего», согласно которому при возбуждении, превышающем пороговую величину, сокращающиеся волокна миокарда развивают максимальную силу, не зависящую от величины над-порогового раздражителя.
Преждевременное сокращение всего сердца или его частей в результате дополнительного возбуждения миокарда вызывает экстрасистолу. По месту возникновения дополнительного возбуждения различают синусовые, предсердные, атриовентрикулярные и желудочковые экстрасистолы.
Видео:Сердечный циклСкачать

Открытый общий атрио-вентрикулярный канал
Анатомически этот порок — отсутствие участка перегородок, разделяющих правое и левое предсердия в их нижнем отделе, а желудочки — в их верхнем отделе. Вместо нормального сращения межпредсердной и межжелудочковой перегородок образуется большое общее отверстие между всеми четырьмя камерами сердца. Дело еще осложняется тем, что именно тут находится зона прикрепления к перегородкам предсердно-желудочковых клапанов: в левом — митрального, в правом — трехстворчатого. Крепиться им некуда, и они срастаются друг с другом, образуя общие для обоих желудочков створки. Над ними остается дефект между предсердиями, а под ними — дефект между желудочками. Возникает так называемая «полная форма» АВК .
Читайте также: Проверка клапана газового редуктора
Если створки прирастают к межжелудочковой перегородке, то под ними межжелудочкового дефекта не будет. Остается только межпредсердное сообщение. Тогда говорят о «неполной форме», или первичном дефекте межпредсердной перегородки. Представить себе это очень просто — нарисуйте крест, а потом сотрите участок соединения вертикальной и горизонтальной линий. Вертикальная линия — межпредсердная (вверху) и межжелудочковая (внизу) перегородки, горизонтальная — клапаны, а пунктир — общие их створки: Это полная форма. А теперь соедините две горизонтальные линии с нижней вертикалью — получится буква «Y» с только одним отверстием сверху — это неполная форма порока.
В отличие от дефектов межжелудочковой перегородки, самостоятельно закрытие АВК не произойдет никогда.
Поговорим вначале о неполной форме порока. Его называют первичным дефектом межпредсердной перегородки потому, что это только большой дефект в ее нижней части. Но к нему присоединяется еще одно внутрисердечное нарушение — «расщепление» передней створки митрального клапана, две половины которой не срастаются между собой (и между ними образуется щель). Возникает недостаточность митрального клапана, т.е. при каждом сокращении через это расщепление часть крови из левого желудочка забрасывается обратно в левое предсердие. То есть, помимо дефекта межпредсердной перегородки, появляется еще одна причина, увеличивающая остаточный объем крови в полостях сердца и нагрузку на все его отделы.
Жалобы и клиническая симптоматика очень похожи на те, которые описаны для изолированных дефектов межпредсердной перегородки, но развиваются они раньше и с большей скоростью. Обычно в возрасте первых 3-6 месяцев жизни уже есть прямые показания к хирургической операции. Некоторые больные попадают к хирургам уже вполне взрослыми, но вероятность того, что они будут страдать нарушениями ритма даже после полного устранения дефекта, достаточно высока.
Суть операции заключается в закрытии дефекта с помощью заплаты (как правило, из собственного перикарда, т.е. плотной сумки, окружающей сердце) и ушивания расщепленной створки митрального клапана. Понятно, что это — вмешательство на открытом сердце и с помощью искусственного кровообращения. Операция хорошо разработана и риск ее такой же, как и при закрытии обычного межпредсердного сообщения, т.е. практически ничтожен.
С полной формой порока дело обстоит сложнее. Имеется несколько составляющих: дефект межпредесердной перегородки и дефект межжелудочковой перегородки, сливающиеся в одно огромное отверстие, и одно общее для обоих желудочков клапанное кольцо, регулирующееся двумя большими общими створками. Все отделы сердца работают с огромной перегрузкой, постоянно увеличенным объемом крови. Особенно оказывается переполненным малый круг. Давление в нем, естественно, повышается и, как и при больших ДМЖП , опасность быстрого развития необратимых изменений легочных сосудов очень высока.
Клинически порок протекает тяжело. Симптомы сердечной недостаточности появляются уже в первые месяцы жизни, и состояние ребенка требует постоянной лекарственной поддержки. Сердце быстро увеличивается в размерах — все его четыре камеры перегружены и с трудом справляются с работой. Ребенок очень болен, плохо ест и развивается, постоянно «подхватывает» простудные заболевания, часто заканчивающиеся воспалением легких. Состояние не критическое, но очень опасное. Операция необходима вскоре после точного установления диагноза.
При наличии условий для хирургического лечения можно устранить порок одномоментно в первые месяцы жизни, а если таких условий нет, можно разбить лечение на два этапа, т.е. вначале сузить легочную артерию (как при ДМЖП ), а через несколько месяцев сделать радикальную операцию.
Суть коррекции порока состоит вот в чем. В условиях «открытого сердца» рассекают общие створки клапана пополам, чтобы создать два отдельных входа в правый и левый желудочки. Затем с помощью заплаты закрывают дефект межжелудочковой перегородки. К этой заплате пришивают рассеченные ранее части общих створок, создавая тем самым правое и левое предсердно-желудочковые отверстия. Затем, отдельной заплатой закрывают межпредсердную часть бывшего дефекта.
Работы тут много, и требуется достаточно длительное время и на саму операцию, и на использование аппарата искусственного кровообращения. Вместе с тем, возможности ведущих клиник, специализирующихся на хирургическим лечении пороков у грудных детей, позволяют делать эту операцию в младенческом возрасте. Операции на ранних сроках абсолютно оправданы, т.к. позволяют избегнуть многих осложнений, которые уже трудно или невозможно исправить. Сегодня операция достаточно отработана и стандартна, а результаты ее хорошие.
Читайте также: Операция по вставке клапана в сердце
Однако… Вечное это «однако» в медицине… Когда хирург работает на створках клапана, которые особенно у маленьких детей представляют собой тончайшие прозрачные лепестки, то любой, даже самый тонкий материал для швов, оказывается слишком грубым. Кроме того, ребенок будет расти, а сердце — и его клапанные отверстия — увеличиваться по мере роста. Поэтому, чем раньше сделана операция, тем более вероятно, что когда-нибудь его атрио-вентрикулярные клапаны, особенно митральный, будут работать несовершенно, т.е. появится их недостаточность. Это может произойти даже после идеально сделанной первой операции. В какой-то момент подростковой или уже взрослой жизни может быть поставлен вопрос об устранении недостаточности хирургическим путем: пластикой или протезированием клапана. Но это, если и будет, то гораздо позже. Здесь мы хотим подчеркнуть, что ребенка, удачно оперированного по поводу полной формы АВК надо регулярно показывать кардиологу и следить за функцией его клапанов, которая с годами может меняться.
Это совсем не означает, что нужно ограждать ребенка от физических нагрузок и внушать ему, что у него больное сердце, ни в коем случае. Но заниматься, например, большим спортом, который сегодня подразумевает нагрузки на грани возможностей здорового человека, ему, наверное, все-таки не стоит. Впрочем, наблюдение за ним грамотным детским кардиологом является залогом того, что все будет сделано вовремя.
Один из создателей кардиохирургии доктор Джон Кирклин однажды сказал: «По-моему, это самая красивая операция из всех, что делаются по поводу врожденных пороков сердца». И пусть она будет для вашего ребенка не только самой красивой, но и самой удачной.
Видео:Физиология. Сердечный цикл (систола и диастола).#28Скачать

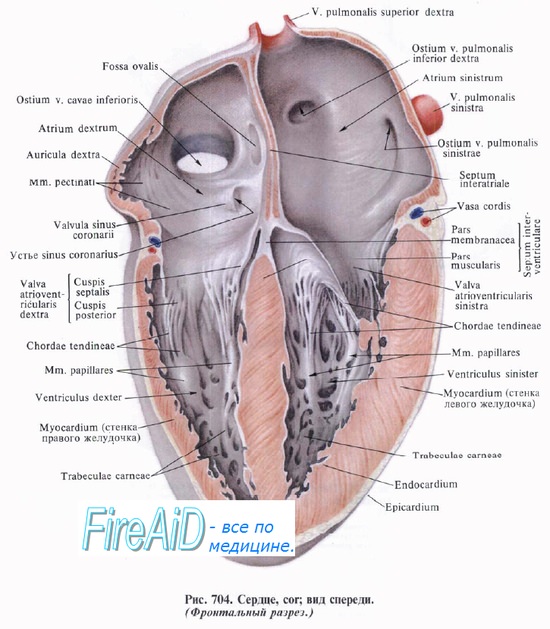
2 Атриовентрикулярных /створчатых/ клапана:
двухстворчатый(левый атриовентрикулярный, митральный) – в левом предсердно-желудочковом отверстии
трехстворчатый(правый атриовентрикулярный) – в правом предсердно-желудочковом отверстии
передняя боковая – угловая
задняя боковая — пристеночная
полулунные клапаны сердца:
обеспечивают ток крови в одномнаправлении – из желудочков в артериальные сосуды
аортальный– во входномотверстии аорты — имеет3 полулунные заслонки:
лёгочного ствола– во входномотверстии ствола лёгочных аа. — имеет3 полулунные заслонки:
между заслонками и стенкой сосуда – карманы (синусы)
заслонки закрываются при наполнении карманов кровью, стекающей в желудочки при их расслаблении (диастоле)
обеспечивает постоянный диаметр отверстий, противостоя высокому АД, и плотное закрытие створок клапанов
место прикрепления створок клапанов и миокарда (мышечной оболочки)
правое– крепится трехстворчатый клапан
левое– крепится двухстворчатый клапан
правое и левое кольца соединены в общую пластинку
устья аорты – крепится аортальный полулунный клапан
может содержать 2-3 сердечных хряща, а у крс – косточки(правая 5-6см, левая -3см)
устья лёгочного ствола– крепится полулунный клапан лёгочного ствола
правыйилевый– соединяют левое фиброзное кольцо с устьем аорты
большой /системный/ — несет кровь по организму
начало– из левого желудочкааортой
окончание – в правом предсердиикраниальной и каудальной полыми вв.
малый/лёгочный/ — для насыщения крови О₂в лёгких
начало– из правого желудочкастволом лёгочных аа.
окончание– в левом предсердиилегочными вв.
сердечный– кровоснабжение сердечной мышцы (10 — 20% крови, извлекается в 2 раза больше О₂)
начало— из аортывенечными /коронарными/ аа. — кровь поступает при диастоле сердца (при систоле отверстия аа. закрываются аортальным клапаном)
окончание– в правом предсердии (венечном синусе)большими, средними и малыми сердечными вв.
кровь в организме разделена:
циркулирующаяв сосудистом русле — 54%
при необходимости кровь из депо включается в общий кровоток и заполняет усиленно работающие органы (при сильной физической нагрузке, кровопотере)
эндокард– внутренняя оболочка –4 слоя:
эндотелий —однослойный плоский эпителий на базальной мембране
мышечно-эластический– гладкие миоциты и эластические волокна
наружный соединительнотканный – РСТ, соединяет эндокард с миокардом,имеет кровеносные сосуды
складки эндокарда – клапаны сердца – пластинки ПСТ покрытые эндотелием
в первых 3-х слоях и клапанах сосудов нет, питание – диффузией из полостей сердца (за счет высокого АД) и 4-го слоя
миокард– мышечная оболочка (средняя)
наружный– поперечный (круговой), общий для обоих предсердий
Читайте также: Противопоказания при замене митрального клапана
внутренний– продольный, отдельный для каждого предсердия, в ушках образует гребешковые мм.
вокруг венозных отверстий мышечные волокна образуют сфинктеры
наружный– продольный, идет вниз к верхушке, образуя на нейзавиток
внутренний– продольный (продолжение наружного слоя), идет от верхушки вверх, закрепляясь на фиброзных кольцах. Образует сосковые мм. и мясистые перекладины
1 и 2 слои общие для обоих желудочков (синхронность сокращения)
средний– поперечный (круговой), отдельный для каждого желудочка
гистологическое строение миокарда:
сердечная мышечная ткань – из клеток кардиомиоцитов. Соединяются вставочными дисками в функциональные волокна (поперечнополосатые)
кардиомиоциты – паренхима, тонкие прослойки РСТ –стромасердца (разрастание —кардиосклероз)
нет камбиальных клеток – при регенерации новые клетки не образуются, поврежденный участок замещается соединительной тканью (рубец)
рабочие– сократительные (основная масса), содержат миофибриллы (40% объема клетки)
энергетический материал: липиды -70%, гликоген – 30%
проводящие– проводят нервный импульс на рабочие клетки, формируют проводящую систему сердца
секреторные – лежат в предсердиях (больше в правом), секретируют НУФ (натрийуретический фактор) и другие вещества ауторегуляции АД, вязкости крови
эпикард– серозная оболочка (наружная) – висцеральный листок перикарда
состоит из 3 слоев (снаружи внутрь):
мезотелий– однослойный плоский эпителий, секретирует серозную жидкость
соединительнотканная пластинка – из эластических, коллагеновых волокон и сосудов
жировой слой /подэпикардиальный жир/ — лежит по ходу венечных аа.; нет у истощенных животных
на основании сердца (в месте входа-выхода крупных сосудов) эпикард переходит в париетальный листок перикарда
перикард — околосердечная сумка (сорочка) — серозный мешок, содержащий сердце, корень аорты, лёгочный ствол, устья полых и лёгочных вен
изолирует сердце от плевральной полости
устраняет трение сердца о лёгкие, диафрагму, грудную стенку за счет серозной жидкости в перикардиальной полости
фиксирует сердце, срастаясь со средостением, сухожильным центром диафрагмы (диафрагмо-перикардиальная связка), грудиной (грудино-перикардиальная связка)
строение перикарда – 3 слоя:
висцеральный листок /эпикард/ — покрывает снаружи сердце
париетальный листок–внутренний слой
между висцеральным и париетальным листками перикарда – щелевидная перикардиальная серозная полость (содержит серозную жидкость)
фиброзный перикард –средний слой — продолжениевнутригрудной фасции от грудины вверх, охватывая сердце и переходя с его основания на сосуды
перикардиальная плевра (часть средостенной плевры) –наружный слой
проводящая система сердца:
регулирует и координируетсокращение сердца
обеспечивает автоматизм и ритмичностьсокращения сердца, генерируя нервные импульсы с определенной частотой
образована проводящими кардиомиоцитами, играющими роль нервных клеток
представлена узлами— генерируют импульсы, ипроводящими путями/пучками/ — проводят импульсы по всему миокарду
сердце иннервируется симпатической нервной системой(шейные и грудные сердечные нервы) – увеличивает частоту и силу сердечных сокращений, расширяет просвет сосудов сердца ипарасимпатической нервной системой(ветви блуждающего нерва) – обратное действие + проведение чувствительных импульсов от сердца
состав проводящей системы сердца:
синусо-предсердныйузел /Кис-Флака/- образован Р-клетками (англ.pacemaker– водитель ритма), генерирует 60-80имп./мин. Лежит в стенке правого предсердия между отверстием краниальной полой в. и правым ушком
предсердно-желудочковый узел /Ашоф-Тавара/- получает импульсы от синусо-предсердного узла и передает их дальше. Способен сам генерировать 30-40имп./мин. Лежит в межпредсердной перегородке справа, около венечного синуса
предсердно-желудочковый пучок /Гиса/ — выходит из предсердно-желудочкового узла, связывает миокард предсердий и желудочков
в межжелудочковой перегородке пучок Гиса делится на правую и левую ножки
ножки продолжаются в волокна Пуркине, идущие в желудочки
септомаргинальная перекладина — выпячивание эндокарда и миокарда желудочковой стенки, между которыми волокна Пуркине (соединяют перегородку и стенки желудочков)
быстро распространяют импульсы на весь миокард (за счёт волокон Пуркине)
препятствуют чрезмерному растяжению сердца и способствуют полному выдавливанию крови из желудочков в артериальные сосуды
в синусо-предсердном узле появляется возбуждение, распространяясь на предсердия. Предсердия сокращаются, кровь идет в желудочки
импульс переходит на предсердно-желудочковый узел, а с него по пучку Гиса, ножкам, волокнам Пуркине — на стенки желудочков. Желудочки сокращаются и кровь стремится назад в предсердия, идет под створки атриовентрикулярных клапанов и закрывает их (слышен первый тон сердца). Систола желудочков продолжается и кровь идет в аорту и лёгочный ствол
наступает диастола (расслабление) сердца, АД в сосудах падает и кровь из аорты и лёгочного ствола стремится назад в желудочки, закрывая полулунные клапаны (слышен второй тон сердца)
📺 Видео
Митральная недостаточность - "Просто о сложном"Скачать

Физиология сердцаСкачать

СЕРДЦЕ: Фазы сердечного циклаСкачать

Протезирование аортального клапанаСкачать

Болезни аортального клапана: аортальный стеноз, недостаточность аортального клапана.Скачать

Евсеев А.В. Нормальная физиология. Лекция №12. Фазы и физические проявления деятельности сердца.2023Скачать

Дополнение. 3-й и 4-й тоны сердцаСкачать

Сердечный Цикл| АнимацияСкачать

Сердечный цикл. Автоматия.Скачать

Болезни митрального клапана. Пролапс митрального клапана, стеноз, регургитация.Скачать

Аускультация сердца. Тоны сердца. Шумы СердцаСкачать

Эхокардиографическая оценка сердечной функцииСкачать

Фазы сердечного цикла (систола и диастола) | Нормальная ФизиологияСкачать

Болезни пульмонального клапана: стеноз и регургитация/недостаточность клапана.Скачать

Физиология. Глава 3. Сердечно-сосудистая система. Сердце. Часть 2Скачать

Анатомия и физиология сердечно сосудистой системы собак и кошек. Лекция 2.Скачать

Аускультация сердца. Дополнительные тоныСкачать