Нормальные размеры артерий при измерении органов грудной полости.
Корень аорты
- верхний лимит при измерении просвета составляет 3,7 см.
- при помощи МДКТ обследовали 103 взрослых (43% женщин, возраст 51 +/-14 лет) с нормотензией, без ожирения, не имеющих заболеваний сердца, аорты, аритмии в анамнезе.
- Lin FY, Devereux RB, Roman MJ, Meng J, Jow VM, Jacobs A, Weinsaft JW,
Shaw LJ, Berman DS, Gilmore A, Callister TQ, Min JK. Assessment of the thoracic aorta by multidetector computed tomography: age- and sex-specific reference values in adults without evident cardiovascular disease. J Cardiovasc
Comput Tomogr. 2008 Sep-0ct;2(5):298-308. doi: 10.1016/j.jcct.2008.08.002.
Epub 2008 Aug 7. PubMed PMID:19083966.
Восходящая аорта
- 1. верхний лимит при измерении от наружной поверхности стенки до наружной поверхности стенки аорты на противоположной стороне составляет 4.1 см
- 2. верхний лимит при измерении просвета составляет 3,7 см.
- 1. У 4,039 взрослых, проходившие скрининг по поводу коронарного кальция, оценка диаметра восходящей аорты была произведена на уровне бифуркации легочной артерии.
- 2. Диаметр аорты был значительно больше, в конце систолы, чем в конце диастолы (медиана 1.9 +/- 1.2 мм для восходящей аорты и 1.3 +/-1 .8 для нисходящей грудной аорты, Р
Диаметр клапана аорты в норме
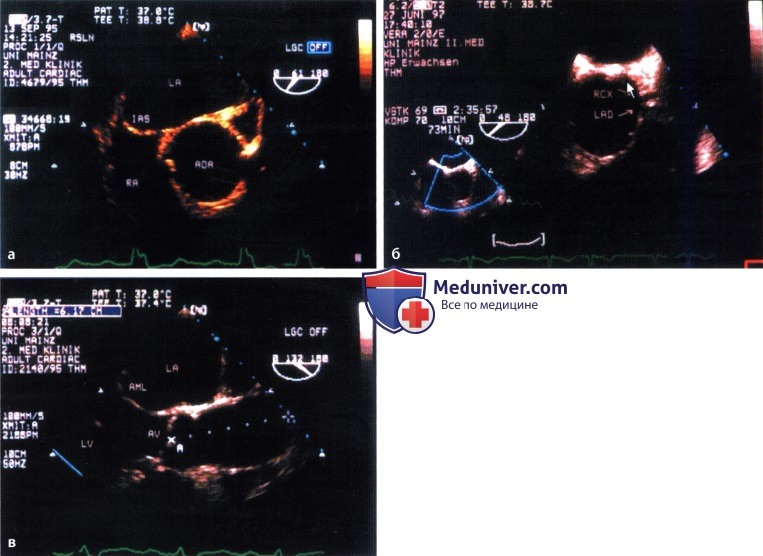
Неинвазивное исследование аорты при ее врожденных и приобретенных заболеваниях является важной частью ЭхоКГ. а) Трансторакальное исследование. При трансторакальной ЭхоКГ из парастернальной позиции по длинной оси сердца удается визуализировать луковицу и проксимальную часть восходящей аорты. У детей и очень худых пациентов удается также получить изображение расположенной за левым предсердием и желудочком части нисходящего отдела грудной аорты. При сканировании из супрастернальной позиции можно визуализировать дугу аорты и область ее перешейка. Из этой позиции можно также с помощью допплерографии определить скорость кровотока в аорте и рассчитать по ней градиент давления на уровне перешейка при коарктации аорты. Однако если у молодых пациентов и при благоприятных условиях для выполнения ЭхоКГ можно достаточно отчетливо визуализировать грудную аорту, то у больных с эмфиземой легких, ожирением, а также в экстренных ситуациях (например, при расслоении стенки аорты) получить изображение аорты приемлемого качества не удается. 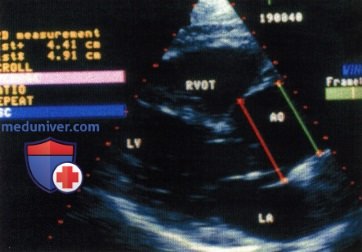
Эхокардиография сердца норма у взрослых в таблице
Таблица № 1. Нормальные значения размера, объема и ФВ ЛЖ в двумерной эхокардиографии (Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
| Показатели | Мужчины | Женщины | |||
| M ± SD | M ± 2SD | M ± SD | M ± 2SD | ||
| Размер ЛЖ | |||||
| КДР ЛЖ (мм) | 50,2 ± 4,1 | 42,0–58,4 | 45,0 ± 3,6 | 37,8–52,2 | |
| КСР ЛЖ (мм) | 32,4 ± 3,7 | 25,0–39,8 | 28,2 ± 3,3 | 21,6–34,8 | |
| Объем ЛЖ (биплановый метод) | |||||
| КДО ЛЖ (мл) | 106 ± 22 | 62–150 | 76 ± 15 | 46–106 | |
| КСО ЛЖ (мл) | 41 ± 10 | 21–61 | 28 ± 7 | 14–42 | |
| Объем ЛЖ на площадь поверхности тела (BSA) | |||||
| КДО ЛЖ индекс (мл) | 54 ± 10 | 34–74 | 45 ± 8 | 29–61 | |
| КСО ЛЖ индекс (мл) | 21 ± 5 | 11–31 | 16 ± 4 | 8–24 | |
| Фракция выброса ЛЖ (биплановый метод) | |||||
| ЛЖ ВФ (%) | 62 ± 5 | 52–72 | 64 ± 5 | 54–74 | |
BSA: площадь поверхности тела; ФВ: фракция выброса; ЛЖ: левый желудочек; КДР ЛЖ: конечный диастолический диаметр левого желудочка; КДО ЛЖ: конечный диастолический объем левого желудочка; КСО ЛЖ: конечный систолический объем левого желудочка; М: среднее значение; SD: стандартное отклонение Таблица № 2. Эталонные значения объемов ЛЖ в двухмерной эхокардиографии (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Объемы ЛЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины | ||||
| КДО ЛЖ (мл) | 56–104 | 105–117 | 118–130 | ≥131 |
| Индекс КДО ЛЖ (мл/м²) | 35–75 | 76–86 | 87–96 | ≥97 |
| КСО ЛЖ (мл) | 19–49 | 50–59 | 60–69 | ≥70 |
| Индекс КСО ЛЖ (мл/м²) | 12–30 | 31–36 | 37–42 | ≥43 |
| Мужчины | ||||
| КДО ЛЖ (мл) | 67–155 | 156–178 | 179–201 | ≥202 |
| Индекс КДО ЛЖ (мл/м²) | 35–75 | 76–86 | 87–96 | ≥97 |
| КСО ЛЖ (мл) | 22–58 | 59–70 | 71–82 | ≥83 |
| Индекс КСО ЛЖ (мл/м²) | 12–30 | 31–36 | 37–42 | ≥43 |
КДО ЛЖ: конечный диастолический объем левого желудочка; КСО ЛЖ: конечный систолический объем левого желудочка Таблица № 3. Расчет и контрольные значения фракции выброса ЛЖ (ФВ ЛЖ) в двумерной эхокардиографии (Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
| Показатель | Нормальные значения | Незначительное снижение | Умеренное снижение | Выраженное снижение | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Женщины | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ФВ ЛЖ (%) | 54–74 | 41–53 | 30–40 | 60 | 50–60 | 40–49 | Таблица № 4. Референтные значения мышечной массы ЛЖ в двумерной эхокардиографии (в соответствии с международным руководством — Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
Таблица № 5. Референтные значения мышечной массы ЛЖ в двумерной эхокардиографии (в соответствии с международным руководством — Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
Таблица № 6. Эталонные значения размера ЛП, площади ЛП и объема ЛП в двумерной эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
КСД ЛП (см): конечный систолический диаметр левого предсердия; ЛП: левое предсердие Таблица № 7. Эталонные значения индекса объема левого предсердия в двумерной эхокардиографии (в соответствии с международным руководством — Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
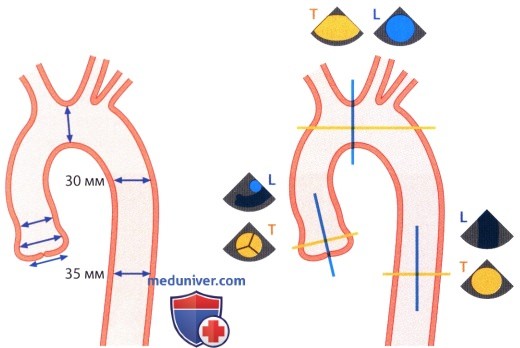
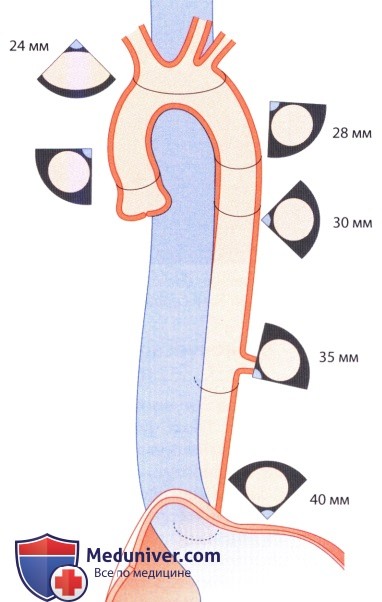
Таблица № 8. Нормальные значения для фиброзного кольца АК, синусов Вальсальвы, синутобулярного перехода и проксимального отдела восходящей аорты в двумерной эхокардиографии (в соответствии с международным руководством — Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
Таблица № 9. Эталонные значения размеров правого желудочка в двумерной эхокардиографии (в соответствии с международным руководством — Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
ППТ: площадь поверхности тела; ПЖ: правый желудочек; ВТПЖ выносящий тракт правого желудочка;
АК: аортальный клапан; ЛК: клапан легочной артерии; ПЖ: правый желудочек; ВТПЖ: выносящий тракт правого желудочка Таблица № 11. Значения нормы и отклонения для площади правого желудочка в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
Таблица № 12. Нормальные значение размера и объема правого предсердия в двумерной эхокардиографии (в соответствии с международным руководством — Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
Таблица № 13. Значения нормы и отклонения размеров правого предсердия в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
Таблица № 14. Нормальные значения отдельных параметров в М-режиме (Biamino G, Lange L. Echokardiographie. Frankfurt: Höchst; 1983)
Таблица № 15. Эталонные значения левого желудочки и левого предсердия в М-режиме (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
Таблица № 16. Эталонные значения массы миокарда левого желудочки и толщины стенок на эхокардиографии в М-режиме (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
Таблица № 17. Эталонные значения толщины межжелудочковой перегородки и задней стенки в М-режиме (конечно-диастолический размер). Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39.
Таблица № 18. Нормальные значения максимальной скорости кровотока по допплеру на сердечных клапанах по данным разных авторов.
Таблица № 19. Нормальные значения показателей кровотока в выносящем тракте ЛЖ и ПЖ (Lancellotti et al. The EACVI Echo Handbook. Oxford: Oxford University Press; 2016).
Примечание: V max (м/с) — максимальная скорость кровотока, ET (мс) — время выброса, AT (мс) — время ускорения, Ср.ускорение (м/с2)- среднее ускорение, VTI — интеграл линейной скорости кровотока. Таблица № 20. Нормальные значения показателей кровотока аорте и легочной артерии (Gardin J et al. Evaluation of blood flow velocity in the ascending aorta and main pulmonary artery of normal subjects by Doppler echocardiography. Am Heart J 1984; 107: 310).
Таблица № 21. Зависимые от возраста нормальные значения параметров наполнения ЛЖ (средние значения ± стандартное отклонение). Nagueh S et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography. Eur J Echo 2009; 10: 165–193.
Примечание: A: максимальная поздняя диастолическая скорость на МК; DT: время замедления; E: максимумальная ранняя диастолическая скорость на МК; IVRT: время изоволюметрического расслабления; PVa: кровоток в легочных венах при сокращении предсердий; PVd: диастолический кровоток в легочной вене; PVs: систолический поток в легочной вене Источник Читайте также: Зачем нужен электромагнитный клапан в карбюраторе ока | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||



