Ужас. Я сам это когда увидел, меня полдня колотило. Это страшно, потому что это правда.
чан расплавленного металла в Т2,
Ну, смерти в пастях, щупальцах, еще не знаю как зовущихся частях тела всевозможных монстров (вплоть до «Подьем с глубины») — это даже не необычно,
утопление в дерьме (разумеется, какая-то американская комедия — где же еще это будет смешно?)
иньекция пауков-монстров (не помню названия) или «чужих» (в одноименном),
высасывание крови вакуумом через дырку в иллюмнаторе (оттуда же, часть 4)
взглядом — экранизации легенды о Персее и Андромеде А также «Сканеры»
Засасывание головой вперед в компрессор ТРДД палубного истребителя ВМС США (документальный ролик)
автомобильный пресс, дерево-и металло дробилки — это слишком обыденно,
Зацементированные в тазик ноги и с края плотины в водосброс — тож достаточно многократно было, даж в советско-польском Дежа-Вю,
Замуровывание в стену заживо (даже в комедиях, напр «Привидения в замке Шписсард»)
Сексом (старичка-миллионера — любителя свеженького мяса) в каком-то триллере так кончили — до инфаркта затрахали, + легкий наркотик в поцелуе из раздавленной зубной пломбы
разбившись на вертолете в тоннеле под ла-маншем Все помнят, наверно, откуда? )
Отключив от матрицы
Криком (молодая и привлекательная бог, в фильме «Догма»)
Дезодорантом (там же, фекалоида)
Священной клюшкой для гольфа, краденой у понтифика (там же, подручного дьявола)
Волшебным шестом (перекресток миров)
Неполным попаданием в «переместитель» («Звездные врата»)
Господином смерть (с косой) собственной персоной. Вышедшим из рекламного постера о фильме (Последний киногерой)
Сьеденным тараканами (вроде так и звался ужастик «Тараканы»)
Выпитых досуха микроскопическими клещами (Х-файлы),
переваренных заживо грибом под навеваемые им же галюники (Х-файлы)
Кислота в лицо, сотни стальных игл через тело, некая летучая овощерезка («Куб»)
Размазанность во времени, размалывание какими-то сдвигами пространства, («Гиперкуб»)
Самим собой, но другим (коснувшись второго себя, «Патруль времени»)
Быть разобранным на органы для сборки монстра-киборга свихнутым роботом, сделанным лабораторией на советском судне космической связи, зараженной компьютерным вирусом («Вирус»)
Всевозможные убийства свихнутыми компьютерами, начиная от ранних 80-х лет.
Быть заключенным в кристалл, который позже разобьют («Виртуальность»)
Просто быть разбитым на осколки (Demolitionman)
километровый астероид, направленный плазмой, выстреленной из задниц гиганских жуков (уточнять название? )
cтать живым мертвецом, голодным на мозги (Ночь живых мертвецов)
быть выпитым статуей /и куча прочих извращений/ (Восставшие из ада , части 1-4)
Раздавлен упавшим 40-футовым контейнером, доверху набитым собственными деньгами (Блуждающая пуля)
Быть расстрелянным кем-то, сьеденным тобой, но нашедшем в твоем собственном желудке своё оружие, проглоченной тобой ранее (Men In Black)
Водонасос (Дюна)
Сердечный клапан (Дюна)
Крик «муаддип!» (ага, там же!) )))
Тыкание пальца в пузо, лоб, спину, да хоть пятку, но с истошным воплем, что это смертельная точка (гон-конгские боевики на тему традиционного боевого искусства )
Двигатели КА (Чужой 1, Черная дыра, проч)
Посажение на кол (достаточно редко, к счастью, в фильмах пока практикуется)
дым собственной сигары или маслина из бокала с мартини (типа поперхнулся, не помню названий)
Запуск по вертолету верхом на ракете воздух-воздух (AIM-9 sidewinder) — «True lies»
Сгорание в газоотводной шахте стартового ствола космодрома на мысе канаверал во время запуска РН с КА военно-шпионского назначения. (Миротворец)
ножка от рюмки только что выпитого тоста в горло (Нико-10 или 11, сбился со счета)
стрела из лука с гранатообразным наконечником (Рэмбо-2)
пук (Горячие головы 2, эпизод проплывание Лесли нильсена под вражеским патрульным катером)
Видео:Борис Тодуров: чем опасны пороки клапанов сердца и как их распознать? ► О пороках сердца #5Скачать

Дюна клапан для сердца
Фибрилляция предсердий (мерцательная аритмия) — форма тахикардии, вероятность которой значительно возрастает с возрастом. Эта патология опасна в том числе потому, что из-за нелинейного потока крови в левом предсердии могут формироваться тромбы, которые с током крови могут достичь сосудов головного мозга и вызвать ишемический инсульт.
- Пациенты с мерцательной аритмией находятся в группе риска по поводу возникновения ишемического инсульта
- Каждый 5-й инсульт связан с мерцательной аритмией. Кроме того, инсульт может возникнуть как у пациентов с пароксизмальной формой мерцательной аритмии, так и с постоянной формой.
- Чем старше пациент, тем выше риск инсульта. Так, в 70-79 лет риск инсульта 25%, старше 80 лет — 32,8%.
- 90% инсультов у пациентов с мерцательной аритмией связаны с тромбообразованием в ушке левого предсердия и лишь у 10% — другая причина.
- Приём антикоагулянтов (препаратов, разрежающих кровь) позволяет снизить риск возникновения инсульта на 70%.
К сожалению, у около 10% пациентов возникают побочные эффекты на приём антикоагулянтов. Наиболее грозным побочным эффектом является кровотечение (носовые кровотечения, кровотечения из желудочно-кишечного тракта, мочевых путей и др.). Чем старше пациент и чем больше у него сопутствующих заболеваний (гипертоническая болезнь, сахарный диабет, заболевания почек и печени, язвенная болезнь желудка) — тем больший риск возникновения у него кровотечения на фоне приёма антикоагулянтов.
Другой проблемой с приёмом одного из антикоагулянтов — ВАРФАРИНА — является необходимость постоянного контроля эффективности «разжижения» крови, так называемое МНО (международное нормализованное отношение), что необходимо контролировать 1-2 раза в месяц. У некоторых пациентов не получается удерживать МНО на стабильном целевом уровне 2,5-3.
А ещё есть категория пациентов, у которых несмотря на приём антикоагулянтов, нормальные значения МНО и отсутствие видимого тромба в ушке левого предсердия происходит несколько повторных инсультов. Микротромбы, являющиеся причиной таких инсультов, «прячутся» в складках ушка левого предсердия.
Всем этим пациентам с мерцательной аритмией, которым противопоказан приём антикоагулянтов, у которых есть кровотечения на приём препаратом или у которых нестабильные значения МНО или возникают инсульты несмотря на приём препаратов , показано ЗАКРЫТИЕ УШКА ЛЕВОГО ПРЕДСЕРДИЯ (как источника тромбообразования). Ещё одним показанием к закрытию ушка левого предердия может быть отказ пациента принимать антикоагулянты по любым причинам.
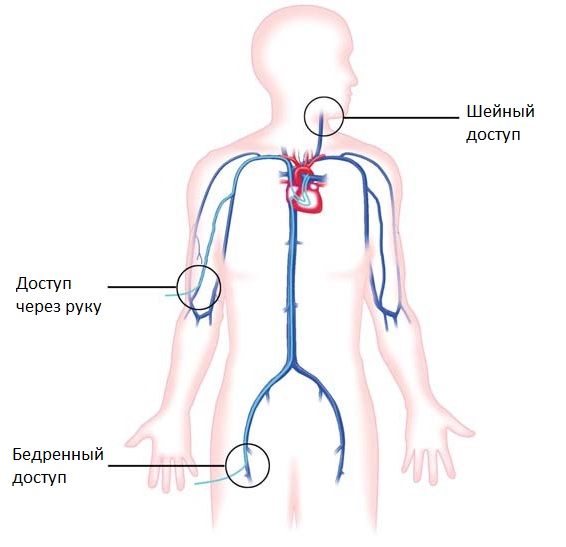
В нашем отделении процедура закрытия ушка левого предсердия проводится под контролем УЗИ и рентгена через сосуды бедра с помощью специального устройства — окклюдера.
Видео 1: процесс имплантации окклюдера в ушко левого предсердия
Устройство представляет собой зонтик и диск (рис. 1), оба из нитинола (сплав элементов титана и никеля), который является немагнитным металлом. Так пациентам с имплантированным окклюдером разрешается проводить МРТ по медицинским показаниям (до 3 Тл). Также нитинол владеет «эффектом памяти формы», что позволяет сложить его в тоненькую трубочку и завести через сосуды бедра в камеры сердца. После введения окклюдера из доставляющей трубочки, благодаря описанному выше эффекту, он приобретает заданную производителем форму. Во время проведения операции в ушко левого предсердия вводится катетер, через который вводится контрастное вещество. Контрастирование ушка позволяет выучить его анатомию и выбрать размер и форму окклюдера. Дальше зонтик окклюдера располагают в полости ушка, а диск прикрывает вход в ушко. Процедура длится около часа. На следующий день, как правило, пациента выписывают домой.
Рис. 1: окклюдер для закрытия ушка левого предсердия
Реабилитация: Через шесть месяцев окклюдер покрывается собственными клеточками сердца — происходит так называемый процесс эндотелизации. С момента окончания эндотелизации (в среднем 6 месяцев) пациент может полностью отказаться от приёма антикоагулянтов.
Подбор антикоагулянтов в послеоперационном периоде для каждого пациента проводится индивидуально. Большинство пациентов принимают варфарин, ксарелто или прадаксу ещё 45 дней после имплантации окклюдера с целью профилактики тромбообразования на нём. Пациентам с кровотечениями на приём вышеуказанных препаратов предлагают комбинацию аспирина и клопидогреля или подбирают лекарства индивидуально. Через 45 дней после процедуры ОБЯЗАТЕЛЬНО проводится транспищеводное УЗИ для контроля положения окклюдера. Дальше до 6 месяцев после имплантации пациенты принимают комбинацию аспирина с клопидогрелем. Через 6 месяцев по окончанию периода эндотелизации проводится повторный контроль положения импланта на транспищеводном УЗИ.
Итак, мы ждём Вас, если у Вас мерцательная аритмия и:
- У Вас противопоказания к приёму антикоагулянтов
- У Вас возникло кровотечение на приём антикоагулянтов
- Вы принимаете ВАРФАРИН, и Вашему кардиологу не удаётся подобрать адекватную дозу препарата из-за нестабильного МНО.
- У Вас случился инсульт, несмотря на приём ВАРФАРИНА, ПРАДАКСЫ или КСАРЕЛТО и нет тромбов в ушке левого предсердия.
- Или по любым причинам Вы отказываетесь принимать антикоагулянты.
Видео:Протезирование аортального клапанаСкачать

Как производится лечение?
Операции на сердце проводятся доступом через сосуды под контролем рентгеновских лучей специальными миниатюрными инструментами. Благодаря этому методу пороки сердца исправляются без разреза грудной клетки, без применения искусственного кровообращения и остановки сердца, без глубокого наркоза. Для доступа используются сосуды бедра, шеи или руки. После пункции сосуда в отверстие вводятся миниатюрные инструменты (катетеры, баллоны, стенты, спирали, окклюдеры и другие), с помощью которых и проводятся вмешательства.
Видео:Замена сердечного клапана: как продлить жизнь своего сердца?Скачать

Мифы и реальность о эдоваскулярной хирургии
врожденных пороков сердца
В настоящее время рентгенэндоваскулярная хирургия привлекает к себе все больше и больше внимания практически всех СМИ, включая печатные издания, интернет и телевидение. Мы ежедневно сталкиваемся с массивным потоком информации, посвященной различным аспектам этой современной области медицины. Ежедневно о ней пишут и говорят но, к сожалению, не все и не всегда объективно. Есть множество ошибочных утверждений, слухов или даже мифов, которые необходимо исправить с помощью фактической информации.
Миф 1. Это очень новая, практически экспериментальная область сердечнососудистой хирургии.
Это не так! Эндоваскулярная хирургия имеет богатую историю и уже давно широко используется в медицинской практике. Впервые катетеризация сердца выполнена в 1929 году Р. Форсманом (Германия), за что в 1956 году получил Нобелевскую премию. В 1964 году проведена первая баллонная ангиопластика и с тех пор эндоваскулярная хирургия перестала быть сугубо диагностической областью медицины. Далее открытия и изобретения устройств следовали одно за одним: 1975 год – спирали, 1976 год – окклюдеры, 1979 год – эмболы, 1986 год – коронарные стенты, 1994 год – стенты для крупных сосудов, 2005 год – эндоваскулярные клапаны сердца! На сегодняшний день все вышеперечисленные устройства эволюционировали до более совершенных аналогов. Самым распространенным окклюдером в мире стал окклюдер Амплацера – более полумиллиона имплантаций с 1995 года. В Институте Амосова окклюдеры Амплацера их аналоги ставят с 2003 года. Тенденция в мире такова, что диагностика переместилась из рентгеноперационной в кабинеты эхокардиографии и компьютерной томографии, а лечение пороков сердца переместилось из операционной в рентгеноперационную. В развитых странах мира (США, Канада, Австралия, Европа) боталловы протоки, дефекты перегородок, и коарктации аорты практически не оперируют хирургически. В нашем институте учитываются все современные мировые тенденции при лечении пациентов.
Миф 2. Устройства, с помощью которых происходит лечение пороков (окклюдеры, спирали, стенты) являются инородными телами и могут отторгаться.
Все эти устройства выполнены из современных высокотехнологичных биосовместимых материалов, которые не вызывают реакций отторжения. Через полгода после операции эти устройства полностью покрываются эндотелием (прорастают своими клетками) и не отличаются от внутренней поверхности сердца. Все устройства немагнитные, после их имплантации пациенту может быть выполнено МРТ. Они не издают звуковых сигналов на металлодетекторах в аэропорту, торговом центре и т.д.
Миф 3. Окклюдеры смещаются (улетают).
Действительно, в нашей и мировой практике такие случаи случаются, однако частота их около 1%. Осложнение неприятное, но не критическое. Не было ни одного случая в мире, когда сместившийся окклюдер привел бы к летальному исходу. Как правило, такой окклюдер извлекают эндоваскулярно и устанавливают повторно или заменяют на больший. Наибольшее количество смещений приходится на первые часы или дни после операции, когда пациент еще находиться в клинике. Далее вероятность этого резко снижается, отдаленные смещения являются казуистическими.
Миф 4. Дефекты межпредсердной перегородки с отсутствием края или истонченными краями не подлежат эндоваскулярному закрытию.
Отсутствие аортального края перегородки не является противопоказанием к постановке окклюдера. То же касается и истонченной или аневризматической перегородки. Помните, что обычная (трансторакальная) эхокардиография не дает полной картины о дефекте. Даже если ставиться диагноз отсутствие края, это не означает, что его там нет. О четкой анатомии дефекта можно судить лишь после проведения транспищеводной эхокардиографии, которая является золотым стандартом при отборе пациентов для эндоваскулярного лечения.
Миф 5. Окклюдеры со временем требуют замены.
Ни с ростом пациента, ни со временем замена устройства не нужна. Окклюдер уже через 6 месяцев врастает в перегородку и создает основу для ее дальнейшего роста. В случае стентирования сосудов, возможно эндоваскулярное увеличение просвета стента с ростом сосуда без замены импланта.
Миф 6. Это дорого…
Эндоваскулярная хирургия это высокие технологии, которые действительно стоят дороже обычных операций. В ряде случаев устройство для имплантации покупает пациент, однако существует очередь на бесплатные импланты, которые закупает институт. К тому же мы сотрудничаем с многочисленными фондами помощи, которые за относительно небольшое время собирают средства для приобретения устройств для детей. В большинстве случаев срочности в операции нет, и пациенты имеют достаточно времени, чтобы собрать средства на имплант, подождать своей очереди или найти спонсора. Поэтому, если больной желает оперироваться эндоваскулярно, преград для этого на сегодняшний день не существует.
Видео:Замена клапанов сердца | Здоровье 20.05.2023Скачать

Часто задаваемые вопросы
Среднее время пребывания в стационаре 3-4 дня. Как правило, в день поступления утром вы проходите обследование, включающее в себя клинический и биохимический анализ крови (приезжать нужно натощак), делаете рентгеновский снимок, ЭКГ, ультразвуковое исследование сердца и консультацию кардиолога и кардиохирурга. Если все показатели в норме, на следующий день проводится операция по устранению порока. На третий день мы проводим контрольные исследования и выписываем Вас.
Для госпитализации в наш стационар вам понадобится паспорт или свидетельство о рождении ребенка.
Если пациент детского возраста, нужна справка о санэпидокружении (о том, что в последнее время ребенок не контактировал с инфицированными больными), которую вы получите в поликлинике по месту жительства.
Желательно иметь при себе предыдущие консультативные заключения, ЭКГ и рентгеновский снимок органов грудной.
Направление от кардиолога по месту жительства НЕ ТРЕБУЕТСЯ. Вы можете приехать на консультацию и последующее лечение в порядке самообращения. Если Вам более 30 лет или вы ощущали перебои в работе сердца, желательно провести холтеровское мониторирование по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня.
Если вы страдаете хроническим гастритом, язвенной болезнью желудка или двенадцатиперстной кишки необходимо сделать фиброгастродуоденоскопию. В случае подтверждения заболевания, Вам необходимо пройти курс лечения по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня в случае отсутствия язв и эррозий.
Как правило, длительность операции в пределах 1-1,5часа. Но при сложных анатомических вариантах время операции может увеличится.
Всем взрослым пациентам операция проводится под местной анестезией. Пациент может наблюдать за ходом операции и общаться с персоналом. Исключение составляют пациенты с дефектом межпредсердной перегородки, которым во время операции требуется контроль транспищеводного УЗИ и для комфорта пациента операция проводится в состоянии медикаментозного сна. Все эндоваскулярные операции у детей и мнительных пациентов проводятся под общей анестезией.
Самый неприятный момент — это укол местного анестетика в паховую область. Затем болевая чувствительность полностью исчезает.
Через 3-6 месяцев имплантированные устройства полностью прорастают своими клетками — покрываются эндотелием и их уже не отличить от внутренней поверхности сердца. Все устройства выполнены из высокотехнологичного медицинского сплава, который не вызывает реакций отторжения или аллергических реакций.
Нет, установленные устройства не ощущаются.
Да, на КТ ограничений нет. На МРТ производители имплантов гарантируют безопасность при 1,5 и 3 Тесла. Перед обследованием обязательно сообщите радиологу о том, что у Вас установлен внутрисердечный имплант.
Необходимо ограничить сильную физическую нагрузку на 6 месяцев. Необходима профилактика респираторных инфекций, тонзиллита, кариеса. В случае, если заболевание начало развиватьс я, в схему лечения нужно включить антибактериальные препараты, после консультации с врачом. В течении первого месяца после операции необходимо также ограничить половую жизнь.
Немедленно вызовите скорую помощь, указав по телефону какой вид операции Вы перенесли. Затем перезвоните врачу, который делал операцию.
🔍 Видео
Уникальные клапаны сердца имплантируют в ПетропавловскеСкачать

Клапаны сердца - анатомия сердечно-сосудистой системы (ССС)Скачать

13 лет после операции на сердце. Механический аортальный клапан. Жизнь клапанщика.Скачать

Клапаны сердцаСкачать

Советы врачей пациентам с протезированными клапанами сердцаСкачать

Клапаны сердцаСкачать

Моя пустыня! Мой Арракис! МОЯ ДЮНА! Разговор Барона и Преподобной Матери. Дюна (2021).Скачать

Новые технологии установки биологических клапанов сердцаСкачать

Вопросы врачу. Двустворчатый аортальный клапанСкачать

Стратегический совет. Осмотр хранилищ специи. Дюна (2021).Скачать

Повторная операция на клапане сердца.Скачать

Съемки «Дюны»Скачать

биологический клапан сердцаСкачать

Биопротезы клапанов сердцаСкачать

Восстановление после операции на сердце на сердце. Как восстановиться? Жизнь клапанщикаСкачать

TAVI - Transcatheter Aortic Valve Implantation/Транскатетерная имплантация аортального клапанаСкачать