Что такое перелом нижней челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
- Определение болезни. Причины заболевания
- Перелом мыщелкового отростка нижней челюсти без смещения сколько носить шину
- Шинирование челюсти
- Перед шинированием
- Виды шинирования челюсти
- Одностороннее шинирование
- Двухстороннее шинирование
- Двухчелюстное шинирование
- Как проходит лечение
- Правильное питание после шинирования
- Восстановительный период
- Перелом нижней челюсти
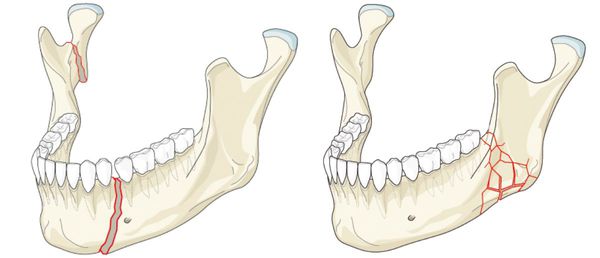
- Виды и локализация переломов нижней челюсти
- Причины переломов нижней челюсти
- Первая помощь при переломах нижней челюсти
- Постоянная фиксация отломков
- Методы остеосинтеза
- Костный или проволочный шов
- Металлические спицы Киршнера
- Международные стандарты
- Рекомендации
Определение болезни. Причины заболевания
Перелом нижней челюсти — это нарушение целостности кости в одном или нескольких отделах.
Наиболее частой причиной возникновения перелома нижней челюсти является травматический фактор. В ряде случаев речь может идти о патологическом переломе из-за деструктивных процессов в костной ткани. [1] К таким патологическим процессам относятся:
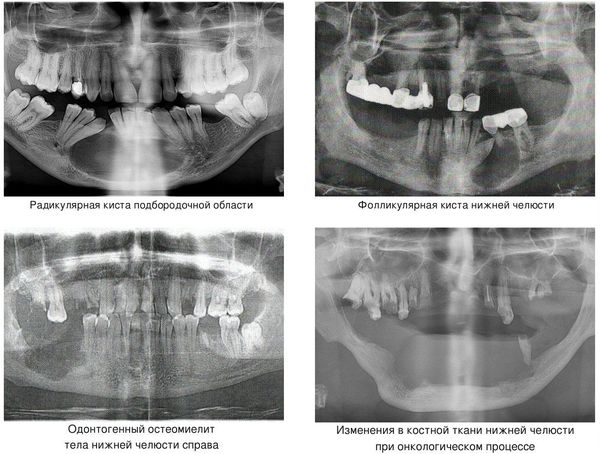
- кисты челюстей;
- остеомиелит (гнойное воспаление костных тканей);
- онкологический процесс.
Кисты челюстей в основной массе протекают бессимптомно, медленно, но верно разрешая костную ткань. Часто патологический перелом вызвают радикулярные (корневые) и фолликулярные кисты. [2] Первые связаны с изменениями в периапикальных тканях одного или нескольких зубов, вторые являются результатом нарушения прорезывания зубов, чаще нижних зубов мудрости.
При онкологическом процессе нижняя челюсть может быть как первичным очагом, так и местом метастазирования посредством либо прорастания из близлежащих областей, либо распространением с током крови или лимфы. [3] Патологический процесс распространяется до тех пор, пока не разрушит костную ткань нижней челюсти до той стадии, в которой обычное пережевывание пищи может перевести к перелому.
По собственным наблюдениям, считаю, что переломы нижней челюсти можно отнести к сезонным заболеваниям: пик частоты наступает с приходом весны, спад — ближе к зиме. Сезонность объясняется получением травмы в ходе драк, чаще уличных.
Обстоятельства возникновения перелома нижней челюсти многообразны.
Перелом мыщелкового отростка нижней челюсти без смещения сколько носить шину
Проблема лечения больных с переломами мыщелкового отростка нижней челюсти, несмотря на большое количество научных исследований, остается актуальной и на современном этапе развития челюстно-лицевой хирургии. В отечественной и зарубежной литературе опубликовано большое число научных исследований, посвященных различным аспектам данной проблемы. В то же время в доступной литературе нам не удалось обнаружить исчерпывающих данных по определению оптимальных способов лечения в зависимости от локализации линии перелома и характера смещения костных отломков при реабилитации пациентов с переломами мыщелкового отростка нижней челюсти.
Методические основы назубного шинирования были заложены С.С. Тигерштедтом во время первой мировой войны. Гнутые шины из гладкой алюминиевой проволоки с зацепными петлями нашли самое широкое применение в мировой практике, использование их актуально и в настоящее время [6]. Задачей лечения переломов мыщелкового отростка является максимально возможное и быстрое восстановление анатомической формы поврежденного участка кости и сохранение или восстановление функции височно-челюстных суставов. Представляется более целесообразным при разработке классификации переломов мыщелкового отростка осуществлять деление групп больных не по анатомо-топографическим, а по анатомо-функциональным комбинациям признаков.
Для максимального восстановления анатомической формы поврежденного мыщелкового отростка нижней челюсти предложен целый ряд усовершенствованных хирургических методов лечения, принцип которых состоит в репозиции и фиксации отломков с помощью металлических пластинок, спиц, рамок и аппаратов различных конструкций [2, 3, 4, 5].
Нами использована классификация переломов в области ветви и мыщелкового отростка нижней челюсти по А.В. Васильеву [1]. Переломы без клинически определяемого и функционально значимого смещения (незначительное ограничение движений в височно-челюстном суставе вследствие болевых ощущений, прикус не нарушен). При таких переломах у больных применены ортопедические методы лечения иммобилизационно-реабилитационной шиной в последующем сравнении с классической шиной.
Цель исследования: сравнительная оценка лечения больных с переломами мыщелкового отростка нижней челюсти при помощи иммобилизационно-реабилитационной и классической шин.
Материалы и методы исследования
Для достижения поставленной цели и решения задачи было проведено обследование, лечение и дальнейшее наблюдение 100 больных с переломами мыщелкового отростка нижней челюсти. В зависимости от применявшихся методов лечения все обследованные пациенты были распределены на две группы исследования. В основной группе – 52 больных, в схему лечения была включена модифицированная иммобилизационно-реабилитационная шина. В сравниваемой группе – 48 больных, иммобилизация фрагментов нижней челюсти выполнялась обычной двухчелюстной шиной Тигерштедта с зацепными петлями и эластической резиновой тягой.
Медикаментозные и терапевтические воздействия, составляющие основу предлагаемого нами комплексного лечения, в основной и сравниваемой группе были одинаковыми и заключались в применении антибиотиков, витаминов, препарата кальций Д3 «Никомед», физиотерапии. В основной группе дополнительно для усиления регенерации костной раны и улучшения кровообращения назначался электровибромассаж в области линии перелома, плотность мощности которого в пределах 100–200 Гц. При экспозиции 10 минут 2 раза в день, кратность электровибромассажа – 14 сеансов. Проведено дополнительное исследование рН ротовой жидкости, гигенический индекс по Федорову – Володькиной, эхоостеометрия линии перелома. Статистическую обработку проводили с помощью компьютерной программы Microsoft Excel 2003.
Результаты исследования и их обсуждение
Проведенные перед началом лечения исследования показали, что исходные данные в группах находились примерно на одном уровне. Сравниваемая и основная группы существенно не различались по качественному составу признаков, например, не наблюдались сопутствующие заболевания ни у какой из групп, которые могли в какой-то мере исказить результаты исследования.
Клинико-лабораторные исследования в кратчайшие сроки показали, что у 91 % больных основной группы при применении комплексного лечения с использованием электровибромассажа, наблюдалось улучшение общего самочувствия, уменьшение отеков и болей в области линии перелома мыщелкового отростка нижней челюсти уже к 3,5 ± 0,08 суткам. Это объясняется тем, что использование электровибромассажа на месте линии перелома оказывает противоотечное и анальгезирующее действие, и что использование электровибромассажа способствует более быстрому обратному развитию посттравматического отека и сокращению периода восстановления функции – движения нижней челюсти.
При этом у 72 % больных сравниваемой группы, где наложена классическая шина и электровибромассаж не применялся, продолжительность болевого синдрома составила 4,2 ± 0,21 суток, что немного больше, чем в основной группе (Р > 0,05).
Средние сроки купирования отека у больных сравниваемой группы составили 6,2 ± 0,27 суток. В основной группе этот показатель составил 4,8 ± 0,36 суток (Р
Шинирование челюсти
При переломе или вывихе костей челюсти первым делом обычно требуется осуществить шинирование челюсти, так как без этого кости не срастутся должным образом, и возможны различные тяжелые осложнения.
Перед шинированием
Сразу после перелома костей челюсти и обращения к врачу делается панорамный снимок, показывающий серьезность перелома и помогают спланировать лечение.
После этого из области перелома удаляются все зубы, так как вернуть им функциональность уже не получится. После удаления обломки челюсти собирают вместе и фиксируют при помощи швов и других инструментов и приспособлений, и уже потом накладывают на челюсти шину, чтобы обеспечить срастающимся костям покой.
Виды шинирования челюсти
Травмы костной ткани челюсти бывают со смещением и без смещения. Для шинирования как верхней, так и нижней челюсти, применяют различные шины, в зависимости от того, насколько тяжел перелом. Существует несколько методов шинирования, которые отличаются по способу фиксации.
Одностороннее шинирование
Данный тип шинирования применяют, если сломана только одна половинка верхней или нижней челюсти. В этом случае в качестве шины используют медную проволоку, которая крепится на челюсти методом назубного шинирования. Если в месте перелома удалось сохранить зубы, то шину размещают на шейке зубов, объединив с назубной в одну систему.
Читайте также: Рекомендуемое давление зимних шин
Двухстороннее шинирование
Шина в этом случае фиксируется на челюсти с двух сторон. Проволока при двухстороннем шинировании используется более жесткая, а чтобы сделать фиксацию еще более надежной на моляры надевают крючки и кольца.
Двухчелюстное шинирование
Такой вид шинирования необходим, если у пациента диагностирован двухсторонний перелом со смещением обломков. Его применяют только в самых тяжелых случаях, когда смещение может сильно нарушить функциональность челюсти.
Если у пациента остались неподвижные зубы, то на них ставят медную проволоку. Если же остались только шатающиеся зубы, то шина ставится в альвеолярную кость, для чего в ней специально сверлятся отверстия. Шины ставятся на обе челюсти, после чего их соединяют между собой резиновыми кольцами, крепящимися на крючки.
Если челюсти жестко скрепить между собой, то человек не сможет сам открыть рот, так что процесс заживления трещин и переломов значительно ускориться, а правильный прикус восстановиться быстрее. Иногда для дополнительной фиксации нижней челюсти пациенту ставят специальную подбородочную пращу, надежно прижимающую подбородок вверх.
Как проходит лечение
Наложение шины – это только самое начало длительного лечения. Если шина одночелюстная, то это еще не так страшно, однако если она установлена на обе челюсти, то не получится даже открыть рот, так что придется питаться только жидкой пищей. А после того, как шина будет снята, челюсть нужно будет долго разрабатывать.
Чтобы установленные приспособления дали максимальный эффект и лечение прошло как надо, нужно тщательно соблюдать все рекомендации стоматолога и следить за своим питанием.
Сегодня существуют современные аппараты, с помощью которых даже две челюсти можно шинировать, не объединяя их друг с другом. Правда, обычно такие аппараты очень громоздки, непрочны, неудобны, мешают умываться и вообще выглядят ужасно. Поэтому чаще всего люди предпочитают терпеть неудобства от соединенных между собой челюстей.
Правильное питание после шинирования
Существует несколько общих рекомендаций по питанию, которые обязательно нужно выполнять все время, пока вы носите шину:
- Питайтесь через трубочку, причем пища, которую вы употребляете, должна быть кашеобразной
- Полезно будет включить в свой рацион кефиры и различные высококалорийные коктейли
- При ношении двухчелюстной шины категорически запрещено употреблять любые спиртные напитки. Причина кроется в том, что алкоголь может спровоцировать рвоту, которой пациент попросту захлебнется, так как не сможет открыть рот
- Чтобы костные швы как можно быстрее зажили, в пищу нужно употреблять как можно больше продуктов с кальцием. Особенно полезны различные кисломолочные продукты, а также кунжут и грецкие орехи, которые можно мелко перемалывать
- Чтобы пополнять белок в организме, в день нужно есть не меньше 150 граммов чистого мяса, что в шине может быть несколько проблематично. Рекомендуется отваривать индейку или курицу в воде со специями и солью, затем перемалывать сухое мясо в блендере и разводить бульоном
- Вышеописанным способом также готовятся фруктовые смеси, муссы из каш, овощные пюре и другие блюда
- Дополнить рацион во время шинирования можно белковыми коктейлями дл спортсменов и детскими смесями и пюре
Стоит помнить, что после шинирования, скорее всего, вы серьезно потеряете в весе, даже если ваше питание будет полноценным. Это связано с тем, что усвояемость пищи затрудняется. Однако обычно после снятия шин при нормальном питании вес очень быстро восстанавливается, а проблем с пищеварением не возникает.
Восстановительный период
При таком диагнозе, как перелом челюсти, ткани могут регенерировать достаточно долго. Шины обычно снимают после того, как пройдет минимальный срок сращения костей. Обычно шину нужно носить от трех недель до полутора месяцев, в зависимости от того, насколько сложен перелом.
Перед снятием шины пациенту делают контрольную рентгенографию поврежденной области. Если линия перелома перекрывается выраженной костной мозолью, то шину точно можно снимать. После этого две-три недели длится реабилитация, в течение которой по-прежнему нужно будет есть перетертую мягкую пищу, а также посещать физиопроцедуры для возвращения челюсти подвижности.
Несмотря на все неудобства, связанные с шинированием, этот метод по-прежнему является самым эффективным и действенным способом восстановления функциональности челюсти и широко применяется в челюстно-лицевой хирургии.
Перелом нижней челюсти
Нижняя челюсть подвергается травматическому повреждению намного чаще других костей лицевой части черепа. Хотя она и относится к наиболее прочным костям, ее подвижность и выступающее положение предопределяет подверженность переломам. До 85% всех повреждений костей лица приходится на переломы нижней челюсти. В эти цифры входят как изолированные переломы нижней челюсти, так и переломы с одновременными повреждениями других костей лицевого скелета.
Специалисты прогнозируют, что число повреждений нижней челюсти будет только расти, равно как и усложнится характер таких травм. Этому способствует рост числа транспортных средств, увеличение их скоростного режима, а также сложная техническая оснащенность на производствах.
Виды и локализация переломов нижней челюсти
Неогнестрельные, чаще линейные переломы нижней челюсти происходят в области мыщелкового отростка, угла нижней челюсти, центральных резцов, клыка и подбородочного отверстия. Эти места принято называть «местами слабости».
Прямые переломы нижней челюсти возникают в месте приложения силы.
Отраженные переломы своей локализацией обязаны направлению удара и площади поражения. Например, вследствие бокового удара нередко возникает отраженный односторонний перелом шейки нижней челюсти. Максимальное напряжение в костной ткани на участке срединной линии создается из-за двустороннего сжатия нижнечелюстной кости в области моляров (шестые, седьмые и восьмые зубы).
То, как будут располагаться отломки при переломе нижней челюсти, зависит от нескольких факторов. В их числе: сила повреждающего фактора, объем травмируемого участка, а также группы мышц, прикрепленных к поверхности участка травмы.
Причины переломов нижней челюсти
Травмы нижней челюсти делятся на четыре типа:
1. Бытовые травмы, которые возникают при конфликтах в быту, выполнении работы по дому.
2. Уличные травмы, полученные при использовании транспортных средств, и уличные травмы, не связанные с повреждениями на транспорте. Это могут быть падения при ходьбе по причине гололеда, иной непогоды, или плохого самочувствия.
3. Спортивные травмы, полученные при занятиях спортом.
4. Производственные травмы, полученные на промышленном производстве в сельском хозяйстве.
Симптомы перелома нижней челюсти
При переломе нижней челюсти пациенты могут жаловаться на нарушение или ограничение подвижности нижней челюсти, боли, которые могут усиливаться при движении, откусывании или жевании, нарушение прикуса, изменение чувствительности кожи на нижней губе или подбородке, кровотечение из полости рта – характерный для разрывов слизистой оболочки симптом.
Спектр жалоб, которые предъявляет пациент, помогает врачу понять, о каком повреждении идет речь, и предположить локализацию перелома.
Диагностика переломов нижней челюсти
Диагностика основана на данных осмотра и сборе жалоб пациента.
При осмотре врач обращает внимание на состояние кожных покровов, отмечает, если ли у пациента ушибы, ссадины или раны, фиксирует наличие гиперемии, синюшности и кровоподтеков. Отмечает наличие на поврежденной стороне лица асимметрии.
Читайте также: Шина 128 это мало
При подозрении на перелом нижней челюсти врач ощупывает кончиками пальцев сначала неповрежденный участок, а затем поврежденный. Он отмечает места наибольшей болезненности, неровности, нарушение целостности, определяет амплитуду движения головки нижней челюсти в суставной впадине – для этого врач помещает кончик пальца в наружный слуховой проход. Состояние головки нижней челюсти или ее смещение врач определяет, прощупывая поверхность впереди козелка уха как в движении, так и в покое.
Нарушение целостности нижней челюсти подтверждает ряд симптомов, связанных с болью в области перелома:
Симптом отраженной боли (непрямой нагрузки), при котором боль в области перелома возникает в ответ на давление пальцами на подбородок.
Симптом шпателя провоцирует боль в месте перелома челюсти, причем как нижней, так и верхней. Для этого деревянный шпатель помещают между зубами пациента, после чего зубы смыкают, и врач делает небольшой удар по наружной части шпателя.
Возникновение боли при одновременном надавливании и сближении углов нижней челюсти может говорить о переломе подбородочного отдела.
Нарушение болевой и тактильной чувствительности кожи нижней губы и подбородка может говорить о повреждении нижнего альвеолярного нерва.
Для переломов нижней челюсти характерно изменение прикуса (смыкание зубов верхней и нижней челюстей происходит неправильно), которое зависит от характера и места перелома.
Так, при одностороннем переломе в области тела или угла нижней челюсти смыкание зубов будет происходить на малом отломке.
Для одностороннего перелома со смещением мыщелковых отростков характерно смыкание коренных зубов только на поврежденной стороне, а на неповрежденной – контакт не происходит.
При двустороннем переломе углов или тела нижней челюсти контакт возможен между молярами, при этом передние зубы сомкнуться не могут – у пациента отмечается открытый прикус.
Для перелома в центральном отделе нижней челюсти нарушение прикуса может не возникнуть. Но если имеется смещение отломков, у пациента появится наклон жевательных зубов в сторону языка (бугорковый контакт).
На изменение прикуса также может указывать смещение средней линии между центральными резцами на верхней и нижней челюстях, и несовпадение положения уздечки верхней и нижней губы.
Осмотр полости рта помогает найти разрывы слизистой оболочки альвеолярного отростка, а также обнаружить кровоизлияния в область переходной складки (нередко с обнажением кости). Пальпация позволяет определить расположение под слизистой оболочкой острых краев и подтверждает аномальную подвижность нижней челюсти. Если имеются смещенные отломки, то врач визуально фиксирует в линии перелома шейку или корень зуба.
После осмотра характер и место перелома подтверждают при помощи рентгена (снимки делают в прямой и боковой проекциях) или с помощью мультиспиральной компьютерной томографии. Ортопантомография не всегда позволяет на одном снимке увидеть все изменения, возникающие при травме нижней челюсти. Следует обратить внимание, что при переломах в области угла, если смещение отломков происходит наружу, ортопантомограмма может не показать смещение. Ее следует рассматривать как две боковые рентгенограммы, к которым необходимо дополнительно провести рентгенографию в прямой проекции.
Снимки, полученные при ортопантомографии, могут быть использованы в качестве боковых проекций, но всегда требуют дополнительного снимка в прямой проекции, полученного при помощи рентгенографии.
На рентгеновском снимке лучше отображается нарушение целостности костной ткани, наличие корня зуба в щели перелома.
После проведения визуализирующего обследования врач устанавливает окончательный диагноз и определяет план лечения пациента.
Первая помощь при переломах нижней челюсти
Может проводится как на месте происшествия, так и в машине скорой помощи. Ее могут оказывать как медицинские работники, так и не медицинские в порядке взаимопомощи.
Пострадавшему временно (на несколько часов) фиксируют поврежденную челюсть (прижимают верхнюю к нижней) при помощи повязок или иных приспособлений, чтобы получить возможность доставить его в лечебное учреждение.
Для фиксации могут быть использованы: круговая бинтовая теменно-подбородочная повязка, мягкая подбородочная праща (Померанцевой – Урбанской), шина Энтина (стандартная транспортная жесткая повязка), а также разные виды межчелюстного лигатурного связывания. При наличии у пациента черепно-мозговой травмы лигатурное связывание используют с крайней осторожностью — зафиксированные челюсти не позволяют открыть рот, и могут привести к аспирации рвотными массами или кровью.
Постоянная фиксация отломков
Зафиксировать отломки нижней челюсти можно с помощью консервативных и хирургических методов.
Постоянная фиксация может быть проведена при помощи: стальных стандартных ленточных шин (шины Васильева), назубных проволочных шин Тигерштедта, назубных зубодесневых и наддесневых шин из пластмассы, которые изготавливают в зуботехнических лабораториях (в настоящее время они используются редко).
В последние годы в некоторых клиниках стали применяться ортодонтические винты, которые вводятся через слизистую в альвеолярные отростки челюстей по 3 штуки с каждой стороны, после чего на головки винтов надевают резиновую тягу, обеспечивающую межчелюстную фиксацию. Это позволяет избежать трудоемкой процедуры двухчелюстного шинирования. С другой стороны, при введении винтов можно повредить корни зубов, кроме того, нередки ситуации, когда винт под действием резиновой тяги, становится подвижным, что приводит к неполноценной межчелюстной фиксации и удалению винта.
Если консервативные способы лечения не дали эффекта, применяется остеосинтез – это хирургический метод, который при помощи приспособлений позволяет зафиксировать отломки и устранить их подвижность. Остеосинтез проводят, если у пациента имеются оскольчатые переломы нижней челюсти, или смещение отломков настолько выражено, что они не дают возможности провести закрытую репозицию. Также остеосинтез показан при отсутствии или недостаточном количестве зубов у пациента.
Примерно 30% пациентов с переломами нижней челюсти требуется хирургическое лечение. В настоящее время остеосинтез является одним из ведущих способов хирургической помощи, и применяется намного чаще, чем в прошлом.
Это связано как с увеличением арсенала технических средств для проведения операции (наличие физиодиспенсеров, титановых минипластин), что ведет к улучшению техники проведения хирургических вмешательств, большей предсказуемости результатов, так и с запросами пациентов, которые направлены на более комфортное течение посттравматического периода, уменьшение времени межчелюстной фиксации, а в некоторых случаях на полный отказ от нее.
Методы лечения переломов при помощи хирургических методик позволяют сопоставить и зафиксировать подвижные костные фрагменты в нормальное анатомическое положение. Это помогает сократить сроки лечения и добиться раннего восстановления функции нижней челюсти. Однако, по разным данным российских и зарубежных клиник, имеет место и отрицательный момент применения остеосинтеза – порядка 30% пациентов сталкивается с осложнениями после использования данной методики. Это связано с использованием материалов для удерживания отломков: сталь, титан и т.д. Даже самые биоинертные сплавы не являются идеальными. Находясь в костной ткани, они подвергаются коррозии и вызывают явления гальваноза, что отрицательно влияет на процессы восстановления может вызвать гнойно-воспалительные осложнения и болевые реакции.
Методы остеосинтеза
Различают прямой и непрямой метод остеосинтеза.
— внутрикостный остеосинтез с использованием спиц, стержней, штифтов и винтов,
— накостный остеосинтез с применением накостных пластин, скоб, круговых лигатур, рамок,
Читайте также: Хендай гетц 2007 размер шин
— внутрикостно-накостный остеосинтез на основе костных швов или их сочетания со спицами и скобами.
Непрямой остеосинтез основан на использовании различных фиксирующих устройств, как накостных (костные зажимы и клеммы), так и внутрикостных (стержни, штифты, винты и спицы).
Остеосинтез могут проводить как под местной анестезией в сочетании с нейролептанальгезией и атараланальгезией, так и под общим наркозом.
Характер доступа (внеротовой или внутриротовой) определяет врач.
Если остеосинтез проводится с использованием внеротового доступа, то в случае перелома в области угла и тела нижней челюсти врач производит разрез в поднижнечелюстной области. Если перелом произошел в области фронтального отдела – разрез будет в подподбородочной области. При переломах в области мыщелкового отростка – в позадинижнечелюстной области. В ходе операции врач обнажает костные отломки, удаляет мелкие осколки, и фиксирует крупные осколки и отломки в нормальном анатомическом положении при помощи выбранной конструкции.
Если врач использует для проведения остеосинтеза внутриротовой доступ, то он осуществляет разрез слизистой вместе с надкостницей, затем проводит сопоставление отломков и выполняет остеосинтез.
Костный или проволочный шов
В 1825 году хирург Роджерс из Дублина провел первую в мире операцию с использованием серебряной проволоки. С ее помощью он соединил отломки нижней челюсти. Позднее, в 1863 году, русский хирург Ю.К. Шимановский с успехом применил костный шов. С этого момента на протяжении многих лет костный шов успешно использовался для остеосинтеза. В качестве основного материала изначально выступала нержавеющая сталь, позже ее заменили на титан, нихром, тантал и др.
Существуют различные модификации костного шва (петлеобразный, крестообразный, восьмеркообразный, трапециевидный, двойной и проч.). Выбор зависит от характера и места перелома.
Наложение костного шва происходит по определенным правилам. Отверстия под материал важно делать в тех зонах, где исключено повреждение нижнечелюстного канала и корней зубов, и не ближе 1,0 см от линии перелома. В идеале шов должен пересекать линию перелома в середине расстояния между краем нижней челюсти и основанием альвеолярного отростка.
Металлические спицы Киршнера
Впервые данный вид спиц использовали для лечения переломов нижней челюсти в 1933 году. Внутрикостное введение данных спиц может проводится как чрезкожно (без разрезов), так и с разрезами мягких тканей.
В 1975 году В.В. Донской применил оригинальную методику, с помощью которой он вводил спицу в ветвь нижней челюсти через слизистую без разреза, далее проводил репозицию, и фиксировал ее как шину к зубам или к шине. Позднее, в 1988 году Дерябиным Е.И. и Осиповым В.Ю., и Ю.Г. Кононенко и Г.П. Рузиным в 1991 году были предложены модификации этого метода. Сегодня существует много методик, когда проволочный шов сочетается со спицами, скобами, окружающими проволочными лигатурами и т.д.
Международные стандарты
Настоящая революция в челюстно-лицевой хирургии произошла в 1958 году, когда M. Muller, M. Allgower, R. Schneider, H. Willenegger организовали международную ассоциацию по изучению внутренней фиксации (AO/ASIF – Ardeitsgemeinschaft fur Osteosynthesefragen/Association for the Study of Internal Fixation – рабочее объединение по изучению вопросов остеосинтеза/ассоциация по изучению внутренней фиксации).
Согласно постулатам AO/ASIF, методика остеосинтеза подразумевает что:
1. используемые конструкции должны быть изготовлены из биоинертных сплавов металлов;
2. отломки костей должны быть анатомически точно сопоставлены и фиксированы;
3. использование щадящей хирургической техники обеспечивает сохранение кровоснабжения костных фрагментов и окружающих мягких тканей;
4. стабильная фиксация отломков обеспечивается межфрагментарной компрессией;
5. показано раннее применение функциональной нагрузки;
6. восстановление сократительной активности мышц и движения в суставе.
Сотрудники AO/ASIF также разработали и внедрили системы металлических пластин для остеосинтеза нижней челюсти:
· динамические компрессирующие пластины (Dynamic compression plates);
· реконструктивные (блокирующие) пластины (Locking reconstruction plates);
· блокирующие (стопорные) пластины (Locking plates 2.0 mm);
· универсальные пластины (Universal fracture plates);
· нижнечелюстные пластины (Mandible (Mandible plates 2.0 mm).
Ими были разработаны динамические компрессирующие пластины (DCP), посредством которых можно было создать компрессию между отломками для их первичного сращения. Конструкция этих пластин включает овальные отверстия со скошенными стенками, что позволяет сближать отломки при затягивании винтов. Применение динамических компрессирующих пластин позволило добиться стабильной внутренней иммобилизации, снизило число случаев замедленного сращивания отломков, и избавило от необходимости дополнительной фиксации. Но их применение все же не отменяет риск появления микротрещин в области линии перелома и развитие очагов остеопороза кости в месте контакта с пластиной.
Система блокирующих (стопорных) пластин и винтов (the locking plate/screw system) с резьбовой нарезкой в области отверстия пластин и головки фиксирующих винтов была разработана, чтобы предупредить появление некроза костной ткани под пластиной. Система обеспечивает жесткую фиксацию отломков кости с помощью пластины и пластины и винтов между собой – это помогает не допустить раскручивание винтов и избежать возможного смещения отломков во время закручивания винтов в отверстии пластины. Сама пластина располагается на некотором расстоянии от поверхности кости, что профилактирует развитие лизиса.
Зарубежные исследования не выявили существенных различий в эффективности и возможном развитии послеоперационных осложнений при остеосинтезе блокирующими пластинами с винтами и неблокирующими пластинами.
Еще одна система, разработанная экспертами АО/ASIF – это LCP (система блокируемых компрессирующих пластин с угловой стабильностью) представляет собой конструкцию из многоячеистых пластин с многочисленными отверстиями и состоит из двух частей: резьбовой для фиксации головки блокируемого винта и отверстия для создания динамической компрессии путем эксцентричного введения стандартных кортикальных или губчатых винтов.
Установка пластины предполагает наличие специальных инструментов и проводится по четко установленной технологии.
Если подгонка LCP по форме и рельефу наружной поверхности кости нижней челюсти проведена в соответствии с установленными требованиями, то это создает идеальные условия сращения отломков при остеосинтезе множественного оскольчатого перелома нижней челюсти различной локализации, при нагноении костной раны, травматическом остеомиелите, при переломе с возникновением дефекта костной ткани, переломе беззубых челюстей. Ограниченный контакт LCP с костью позволяет предупредить развитие некроза кости под пластиной.
Рекомендации
Лечение переломов нижней челюсти предусматривает длительную иммобилизацию челюстей, что становится весомой психологической проблемой для пациента. Успех лечения напрямую зависит от того, насколько сплочённо действуют и серьезно относятся к процессу и врач, и пациент.
На весь срок сращения перелома пациенту назначается диета (челюстной стол №1 и №2), пищу разрешается принимать только в сметанообразной консистенции (хорошо разваренной и пропущенной через блендер). В большинстве случаев открывание рта невозможно, т.к. у пациента установлена межчелюстная резиновая тяга. Пища подается через зонды, трубки и поильники.
С момента двухчелюстного шинирования или остеосинтеза шины оставляют в среднем на 21 – 30 дней. Если у врача возникает уверенность в благоприятном течении процесса восстановления, то возможно уменьшение сроков ношения межчелюстной резиновой тяги.
Даже после снятия шин пациент не может полноценно открывать рот в течение 1-2 недель. Для восстановления функции жевательных и мимических мышц ему назначается миогимнастика.
- Свежие записи
- Нужно ли менять пружины при замене амортизаторов
- Скрипят амортизаторы на машине что делать
- Из чего состоит стойка амортизатора передняя
- Чем стянуть пружину амортизатора без стяжек
- Для чего нужны амортизаторы в автомобиле