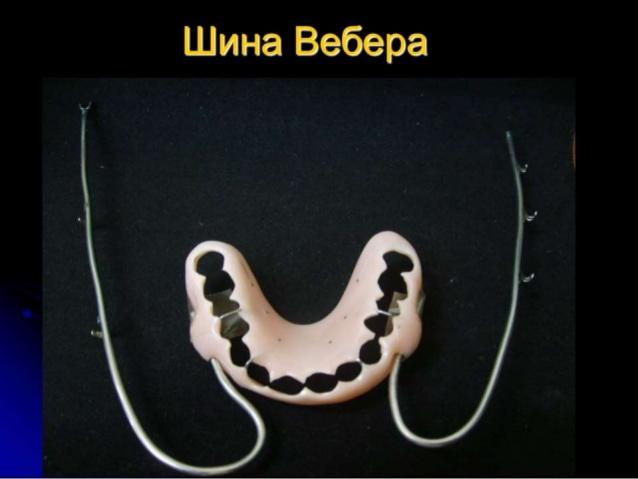
Шину используют для фиксации отломков нижней челюсти после их сопоставления и для долечивания переломов- челюстей. Она покрывает оставшийся зубной ряд и десну на обоих отломках, оставляя открытыми окклюзионные поверхности и режущие края зубов.
Изготовление. Снимают слепки с поврежденной и противоположной челюстей, получают модели, составляют их в положении центральной окклюзии и гипсуют в окклюдатор. Изготавливают каркас из нержавеющей проволоки диаметром 0,8 мм в форме замкнутой дуги. Проволока должна отстоять от зубов и альвеолярной части (отростка) на 0,7-0,8 мм и удерживаться в этом положении поперечными проволоками, пропущенными в области межзубных контактов. Места их сечения с продольными проволоками спаивают. При использовании шины для лечения переломов верхней челюсти в боковых отделах припаивают трубки овальной формы для введения внеротовых стержней. Затем моделируют шину из воска, гипсуют в кювету прямым способом и заменяют воск пластмассой, после чего обрабатывают его.
2.3 Аппарат а. И. Бетельмана
Состоит из нескольких спаянных между собой коронок (колец), покрывающих зубы на отломках челюсти и зубах антагонистах. На вестибулярной поверхности коронок обеих челюстей припаяны четырехгранные трубки для введения стальной скобы. Аппарат применяют при наличии дефект а нижней челюсти в подбородочной области с 2-3 зубами на каждом отломке .
Изготовление. Снимают слепки с отломков челюсти для изготовления коронок. Припасовывают коронки на зубы, снимают слепки с отломков челюсти и с верхней челюсти. Отливают модели, сопоставляют их в положении центральной окклюзии, гипсуют в окклюдатор. Спаивают коронки между собой и припаивают с вестибулярной поверхности коронок верхней и нижней челюстей горизонтальные трубочки четырехугольной или овальной формы. Изготовляют две П-образные скобы, толщиной 2—3 мм соответственно форме втулок. Накладывают аппарат на челюсть, сопоставляют отломки в правильное положение и закрепляют их путем введения скобы.
2.4 Пластиночная шина а. А. Лимберга
Шину применяют для лечения переломов беззубых челюстей.
Изготовление. Снимают слепки с каждого беззубого отломка нижней челюсти и неповрежденной беззубой верхней челюсти. Изготавливают индивидуальные ложки на каждый отломок нижней челюсти и верхнюю челюсть. Припасовывают индивидуальные ложки, укрепляют на них твердые окклюзионные валики из стенса, определяют и фиксируют центральное соотношение с помощью подбородочной «пращи». В этом состоянии скрепляют индивидуальные ложки нижней челюсти быстротвердеющей пластмассой, удаляют из полости рта. Гипсуют в окклюдатор, удаляют стенсовые валики и заменяют их столбиками из быстротвердеющей пластмассы. Накладывают на челюсти шины и подбородочную «пращу».
2.5 Паяная шина на кольцах по А. А. Лимбергу.
Шину применяют для лечения одинарных линейных переломов челюстей при наличии не менее трех опорных зубов на каждом отломке. Изготовление. По слепкам изготавливают коронки (кольца) на опорные зубы, проверяют в полости рта, снимают слепки с отломков, на зубах которых находятся коронки, и слепок с противоположной челюсти. В лаборатории отлива ют модели, отломки с коронками устанавливают в правильное соотношение с зубами антагонистами и гипсуют в окклюдатор. Вестибулярно и орально к коронкам припаивают проволоки; если шина будет использована для межчелюстного вытяжения, то к проволоке припаивают зацепные крючки, изогнутые по направлению к десне. Паяную шину на нижней челюсти можно дополнить наклонной плоскостью в виде пластинки из нержавеющей стали на вестибулярной стороне неповрежденной половины челюсти. После отделки, шлифовки и полировки шину укрепляют на опорных зубах цементом.
Шина лимберга техника изготовления
В последнее время Я. М. Эбаржем предложена новая шина для вправления и фиксации отломков верхней челюсти. Конструкция опорной головной повязки обеспечивает, по утверждению автора, возможность быстрого надевания повязки на голову, хорошую устойчивость и возможность жесткой фиксации шины-дуги вместе с отломками верхней челюсти. Конструкция шины-дуги позволяет также применять ее как при наличии зубов, так и при беззубых отломках (в сочетании с пластмассовой площадкой или пластинкой). Внеротовые стержни являются рычагами, при помощи которых отломки вначале вправляют, а затем закрепляют.
Оригинальная система соединения шины-дуги с опорной головной повязкой хомутиками позволяет применять шину-дугу и головную повязку не только при переломах верхней челюсти, но и при сочетанных переломах верхней и нижней челюстей.
Таковы модификации и способы усовершенствования проволочных шин, однако они еще не решили окончательно вопроса о рациональном и легком методе связывания шины с зубами, о применении межчелюстной фиксации без зацепных петель и т. д. Попытки некоторых авторов заменить косую узловую вязь прямой являются шагом вперед по пути облегчения методики привязывания шины к зубам, но не окончательным решением этого вопроса. Что касается зацепных петель, то они отнимают много времени у врача.
По Д. А. Энтину, на изгибание гладкой шины-скобы нужно времени в 2 раза меньше, чем на изгибание шины с зацепными петлями. Кроме того, петли являются часто причиной воспалительных явлений в полости рта раненого. Нам кажется, что самым целесообразным явилось бы использование для межчелюстной фиксации шин не петель, а узлов проволочных лигатур, которые можно сделать при скручивании концов лигатур с вестибулярной стороны. Тигерштедт применял для этой цели проволочные пломбочки. Пломбочки представляют собой колечки из алюминиевой проволоки толщиной 0,6 мм, нарезанные из спирали, намотанной на стальную дугу. Эти пломбочки надевают на концы лигатур, которые скручивают и пригибают.
М. К. Гейкин предлагал для этой цели применять свинцовые или оловянные дробинки со сквозным отверстием посредине, которые надевают на завитки лигатур, а за них зацепляют резиновые колечки.
Не решен также вопрос об ортопедическом лечении верхней челюсти. Все указанные и многие другие вопросы должны стоять в центре внимания врачей-стоматологов с целью дальнейшего усовершенствования и рационализации процессов фиксации и вправления отломков поврежденных челюстей.
Читайте также: Размер шин ваз 2114 радиус 13
Внелабораторные съемные шины известны под названием «стандартных транспортных повязок». Наиболее употребительные из них следующие: 1) простая головная повязка из бинта; 2) стандартная головная повязка (головная шапочка); 3) стандартная шина-дощечка по А. А. Лимбергу ; 4) стандартная подбородочная шина-праща по Д. А. Энтину; 5) стандартная верхнечелюстная металлическая шина-ложка с внеротовыми стержнями по А. А. Лимбергу.
Круговая повязка из бинта применяется при переломах верхней челюсти. До применения круговой повязки устанавливают отломки верхней челюсти в более или менее правильном положении, а затем круговыми оборотами бинта вокруг головы подтягивают нижнюю челюсть к верхней.
Стандартная головная шапочка представляет собой матерчатую или вязаную шапочку с боковыми мягкими валиками и металлическими крючками для резиновых тесемок. Боковые валики предохраняют больного от давления резинок. Головная шапочка служит для прикрепления к ней стандартной верхнечелюстной шины-ложки и подбородочной пращи.
Дощечка А. А. Лимберга сделана из дерева; ее подвязывают марлевым бинтом к стандартной головной повязке или на голове.
Стандартную подбородочную шину-пращу по Д. А. Энтину изготовляют из пластмассы или металла. Она имеет с каждой стороны прорезь с тремя выступами, к которым прикрепляют резинки стандартной головной повязки.
Праща применяется при переломах нижней челюсти. Для уменьшения давления на нижнюю челюсть ее выстилают ватой или мягкой материей с таким расчетом, чтобы мягкие материалы выходили за края пращи. Пращи применяют также иногда при переломе верхней челюсти. В этих случаях нижнюю челюсть притягивают к верхней, и это способствует установлению отломков верхней челюсти в правильном положении.
Транспортная стандартная верхнечелюстная шина-ложка по А. А. Лимбергу, применяемая при одновременном переломе верхней и нижней челюстей, представляет собой ложку с припаянными внеротовыми стержнями, имеющими приспособления для фиксации ложки к головной шапочке. В боковых стенках шины-ложки есть вырезки с выступами внутри в виде зацепных петель для прикрепления резиновых колечек, идущих от алюминиевой шины на нижней челюсти в случае перелома нижней челюсти. Эта временная шина не индивидуальная, а стандартная и поэтому она приспосабливается в каждом отдельном случае путем накладывания стенса или ваты.
При наличии зубов на верхней челюсти в шину-ложку вкладывают размягченный стене, а при отсутствии зубов — марлю или вату. Стандартная верхнечелюстная ложка слабо фиксирует отломки верхней челюсти, не предохраняет их от смещения и поэтому во время Великой Отечественной войны почти не применялась. Не применялась также деревянная дощечка по А.А. Лимбергу. Что касается матерчатой головной шапочки, то она в большинстве случаев заменялась жесткой гипсовой шапочкой, так как последняя более устойчива, прочнее удерживает внеротовые фиксаторы.
В) стандартная эластическая пращевидная повязка.
Внутри-внеротовые методы транспортной иммобилизации:
—дощечка Лимберга (рис. 2). Изготавливается из фанеры толщиной 3-4мм. Фиксируется бинтами или с помощью резиновой тяги к головной повязке или шапочке. Показания к применению: транспортная иммобилизация при изолированных переломах верхней челюсти. При отсутствии дощечки Лимберга показано производить иммобилизацию при помощи любого аналогичного приспособления, устанавливая его между зубами и фиксируя к шапочке или повязке.
Рис. 2. Дощечка Лимберга. Схема изготовления и применения.
— стандартная транспортная шина (шина-ложка) Лимберга (рис. 3). Внутриротовая часть транспортной шины Лимберга представляет собой подобие оттискной ложки для верхнего зубного ряда; внеротовая часть представлена стержнями, которые при помощи резиновой тяги фиксируют к головной шапочке.
Необходимо отметить, что у транспортной шины Лимберга есть множество аналогов и модификаций. Принцип их устройства в целом схож. Внутриротовая часть изготовлена в виде ложки или жёлоба для зубов верхней челюсти; в целях большей устойчивости жёлоб перед наложением можно заполнить заранее воском, оттискной массой или марлевой прокладкой. К боковым сторонам жёлоба припаивают концы стержней, направленные вперед и у углов рта круто загибаемые на щеку кзади. За эти стержни подтягивают шину, а с ней и всю челюсть кверху, сохраняя ее горизонтальное положение с помощью резиновых тяжей, по два с каждой стороны, параллельно друг другу. Тяжи прикрепляют к головной шапочке, твердой гипсовой повязке или стандартной шапочке, приготовленной из полотна, кожи или другого материала.
Рис. 3. Стандартные транспортные шины для иммобилизации верхней челюсти:
Шина лимберга техника изготовления
Свердловская областная клиническая больница #1, Екатеринбург
Модифицированная кожная пластика по Лимбергу при лечении эпителиального копчикового хода (с комментарием)
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2015;(5): 51-55
Помазкин В. И. Модифицированная кожная пластика по Лимбергу при лечении эпителиального копчикового хода (с комментарием). Хирургия. Журнал им. Н.И. Пирогова. 2015;(5):51-55.
Pomazkin V I. Modified Limberg plasty in treatment of epithelial coccygeal passage. Khirurgiya. 2015;(5):51-55.
https://doi.org/10.17116/hirurgia2015551-55
Свердловская областная клиническая больница #1, Екатеринбург
Цель работы — анализ результатов использования кожно-пластического метода закрытия раневого дефекта после иссечения тканей при распространенных свищевых формах копчикового хода по Лимбергу с некоторыми модификациями. Материал и методы. В исследование включены результаты лечения 41 больного со свищевой формой эпителиального копчикового хода III степени. Средний возраст больных составил 35,6±6,4 года. Модификация операции заключалась в асимметричном смещении самой нижней части иссекаемого ромбовидного дефекта от срединной линии латерально и фиксации лоскута к дну межъягодичной складки, особенно в каудальной ее части. Результаты. Неосложненное течение раннего послеоперационного периода с заживлением раны первичным натяжением было достигнуто у 38 (92,7%) больных. Рецидив копчикового хода возник у 1 (2,4%) больного и был ограниченным (свищевой ход в одном из краев раны).
Свердловская областная клиническая больница #1, Екатеринбург
Введение
Эпителиальный копчиковый ход — довольно распространенный врожденный дефект развития мягких тканей крестцово-копчиковой области, встречающийся преимущественно у людей молодого возраста. Эта нозологическая форма является доброкачественной и очень редко приводит к серьезным осложнениям, однако существенно ухудшает качество жизни и приводит к нарушению трудоспособности больных наиболее активной возрастной группы [1, 2, 7]. Результаты хирургического лечения остаются не вполне удовлетворительными, что обусловлено относительно большим количеством послеоперационных раневых осложнений и частыми рецидивами заболевания [5, 6].
Читайте также: Шины для движения по льду
Для лечения копчикового хода предложено много методов, но ни один из них не нашел всеобщего признания. Основные споры вызывает выбор способа завершения оперативного вмешательства, варьирующего от открытого ведения раны после иссечения свищевых ходов до применения сложных пластических операций для закрытия раневого дефекта.
Цель работы — анализ результатов использования кожно-пластического метода закрытия раневого дефекта после иссечения тканей при распространенных свищевых формах копчикового хода по Лимбергу с некоторыми модификациями.
Материал и методы
Полагая, что способ завершения операции должен определяться в зависимости от распространенности патологического процесса, а также от индивидуальных анатомических особенностей крестцово-копчиковой области, мы предложили классификацию свищевых форм копчикового хода по степени сложности (см. таблицу). Такая классификация способствует дифференцированному выбору оптимального способа оперативного вмешательства и проведению сопоставимого сравнительного анализа результатов лечения. В предложенной классификации, кроме оценки распространения патологического процесса, учитывалось наличие неблагоприятных анатомических особенностей крестцово-копчиковой области в виде так называемых «высоких» ягодиц, критерием которых являлась глубина межъягодичной складки более 3 см над наиболее низко расположенным первичным свищевым отверстием с углом межъягодичного углубления менее 30°.
Классификация свищевых форм эпителиального копчикового хода по степеням *Глубина межъягодичной складки более 3 см над наиболее низко расположенным первичным свищевым отверстием с углом межъягодичного углубления менее 30°.
В настоящее исследование включены результаты лечения 41 больного со свищевой формой эпителиального копчикового хода III степени, что соответствовало обширной распространенности свищей с наружными свищевыми отверстиями за пределами внутреннего ската ягодиц, наличием выраженных рубцов и инфильтратов в окружности свищевых ходов. Мужчин было 37, женщин — 4. Средний возраст больных составил 35,6±6,4 года. У 31 (75,6%) больного заболевание расценивалось как рецидив. Ранее у них были предприняты неудачные попытки иссечения копчикового хода. Длительность заболевания в среднем составила 7,4±2,1 года. Средний индекс массы тела больных 27,9±3,5 кг/м 2 . Тяжелых сопутствующих заболеваний не было.
Все операции выполняли в плановом порядке при отсутствии острых нагноительных процессов в зоне оперативного воздействия в положении больного по Депажу под спинномозговой анестезией. После радикального иссечения одним блоком всех свищевых ходов, их наружных отверстий, воспалительных инфильтратов, полостей и рубцово-измененной клетчатки ране придавали ромбовидную форму (рис. 1, а). При этом старались следовать классическим рекомендациям идеального соотношения углов ромбовидного дефекта 60 и 120°, хотя были индивидуальные отклонения в зависимости от особенностей распространенности процесса у больного.
Рис. 1. Схема перемещения ромбовидного кожного лоскута по Лимбергу. Объяснения в тексте.
Для замещения раневого дефекта выкраивали в прилежащей к нему ягодичной области ромбовидный лоскут (см. рис. 1, а). Соответственно направлению поперечной оси ромбовидного дефекта BD производили разрез по линии DE, от которого параллельно грани DС производили разрез по линии EF. Размеры лоскута соответствовали замещаемому раневому дефекту. Это легко определяли по соответствию осевых размеров, а также размеров сторон, т. е. длина разрезов AB, AD, CD, BD, DF, FE была одинаковой. Лоскут включал всю толщу подкожной жировой клетчатки, отделенной от подлежащей ягодичной фасции. Степень мобилизации лоскута определяли его свободным перемещением на раневой дефект без натяжения. После перемещения лоскута его края фиксировали к краям раневого дефекта двухрядными швами (см. рис. 1, б). Максимальное натяжение швов возникало в точках F и D, что позволяло устранить натяжение тканей на периферических краях фиксируемого лоскута.
В отличие от ровных плоских участков поверхности кожного покрова, на которых этот способ кожной пластики легко выполним, крестцово-копчиковая область имеет сложное трехмерное строение, что может непосредственно влиять на результаты лечения.
Так, уязвимым местом классического выполнения пластики по Лимбергу при иссечении копчикового хода является расположение самой нижней части ромбовидного дефекта в глубине межъягодичной складки, что создает предпосылку для осложненного заживления раны, особенно в неблагоприятных анатомических условиях при «высоких» ягодицах, практически смыкающихся друг с другом. Именно в этом месте, как правило, формируется рецидив. Кроме того, если применение метода Лимберга на плоских участках поверхности тела не требует дополнительной фиксации лоскута к подлежащим тканям, то сложность трехмерной геометрии межъягодичной области может обусловить неполное прилегание лоскута к раневому дефекту и скопление экссудата в подлоскутном пространстве, что ухудшает приживление перемещенных тканей.
Учитывая это, мы используем модифицированный вариант пластики по Лимбергу, отличием которого является асимметричное смещение самой нижней части иссекаемого ромбовидного дефекта от срединной линии (рис. 2). Как правило, величина смещения составляла 2 см. В результате после перемещения лоскута «критическая точка» раны находилась в лучших для заживления условиях.
Рис. 2. Схема модифицированной пластики по Лимбергу.
Второй особенностью модификации является подшивание лоскута за подкожную клетчатку к самой глубокой части раневого дефекта, а именно к дну межъягодичной складки (особенно в каудальной ее части), для хорошей фиксации и исключения возможности скопления в этой зоне раневого секрета, что ухудшает условия заживления. Этот прием также давал возможность «расправления» межъягодичного угла, уменьшая межъягодичное углубление, нивелируя тем самым основу для рецидивов заболевания. Периферические зоны подлоскутного пространства при больших размерах дефекта дренировали, дренажные трубки соединяли с аппаратом для постоянной эвакуации раневого отделяемого.
Результаты и обсуждение
Учитывая, что данный способ применялся у больных с наиболее сложными формами заболевания, требующими создания раневого дефекта большого размера, мы не имели возможности формирования контрольной группы с обычным ушиванием раны, что было бы технически невыполнимо. Средняя длительность оперативного вмешательства составила 47,6±9,3 мин. Неосложненное течение раннего послеоперационного периода с заживлением раны первичным натяжением было достигнуто у 38 (92,7%) больных. У 2 больных возникло ограниченное нагноение раны, потребовавшее частичного разведения ее краев. Еще у одного больного отмечен краевой некроз одной из «вершин» ромбовидного лоскута, в связи с чем рана зажила частично по типу вторичного натяжения. Отдаленные результаты прослежены в сроки от 15 до 40 мес после операции. Рецидив копчикового хода возник у 1 (2,4%) больного и был ограниченным (свищевой ход в одном из краев раны). Вероятной причиной рецидива явилось не полностью радикальное иссечение патологически измененных тканей. Повторная операция у этого больного заключалась в иссечении рецидивировавшего свища и ушивании раны, необходимости выполнения пластической операции не было. У всех остальных больных в самой нижней «критической точке» послеоперационного рубца сформировался прочный эластичный рубец.
Читайте также: Автомобильные шины nokian hakka blue
После полного заживления ран все больные отметили значительное улучшение качества жизни. Перемещенный лоскут создавал устойчивый к нагрузкам полноценный кожно-жировой покров, не доставлявший каких-либо неудобств. Благодаря такому виду пластики достигалось увеличение угла межъягодичной складки с уменьшением ее глубины, хотя контур складки всегда сохранялся и не деформировался.
Негативной стороной этого способа пластики являлась длительная гипостезия перемещенного лоскута, наблюдавшаяся у 11 (26,3%) больных. Несмотря на наличие рубцов, выходящих за пределы крестцово-копчиковой области, все больные были удовлетворены косметическим эффектом операции. Вероятной причиной удовлетворенности могло быть значительное преобладание мужчин и длительное существование заболевания, а формирование рубцов оценивалось как неизбежная плата за избавление от хронического гнойного процесса.
При оперативном лечении эпителиального копчикового хода важным требованием является радикальность иссечения патологически измененных тканей, являющихся одной из причин возникновения рецидива заболевания. Безусловные преимущества имеют методы лечения с первичным восстановлением целостности кожного покрова [6, 9]. Этим обеспечивается раннее возвращение больных к привычной деятельности. Обычное ушивание раны может быть эффективным при иссечении простого свищевого хода. Однако при сложном расположении свищевых ходов, их разветвленности, наличии рубцовых и воспалительно-инфильтративных изменений в окружающих тканях, особенно после предыдущих попыток оперативного лечения, при радикальном иссечении образуются довольно большие раневые дефекты, закрыть которые простым сведением краев ран невозможно. В таких ситуациях раны можно оставлять полностью или частично открытыми с длительным их заживлением по типу вторичного натяжения, либо закрывать с помощью пластического перемещения кожи, что, на наш взгляд, предпочтительнее.
Кроме того, на выбор метода операции влияют неблагоприятные анатомические особенности в виде высокого стояния ягодиц и узкой глубокой межъягодичной складки, не только значительно ухудшающие качество заживления ран, но и приводящие к увеличению числа рецидивов заболевания. Несмотря на спорность этиологии эпителиального копчикового хода, почти все колопроктологи отмечают наиболее частое возникновение рецидива заболевания именно на дне межъягодичной складки, что требует при оперативном лечении внесения определенных коррективов в пространственное строение крестцово-копчиковой области [3, 8].
Пластика по А.А. Лимбергу привлекательна возможностью радикального иссечения патологически измененных тканей, предварительного планирования размера перемещаемых тканей, относительно простой техникой выполнения. Наличие широкой хорошо васкуляризированной ножки при сохранении подкожной клетчатки, а следовательно, поверхностной и глубокой кожной сосудистой сети приводит к тому, что нарушение кровоснабжения перемещаемых лоскутов встречается довольно редко [4, 5].
Вместе с тем классическое выполнение этого способа приводит к расположению самой нижней точки раны на дне межъягодичной складки по средней линии. Глубокая межъягодичная складка (особенно при смыкании ягодиц друг с другом) создает условия для скопления кожных выделений, мацерации кожи, постоянного бактериального загрязнения вследствие плохой аэрации в этой зоне. Эти факторы оказывают неблагоприятное влияние на характер заживления ран, расположенных на дне складки, а также способствуют внедрению волос в плохо сформированный рубец и, как следствие, возникновению рецидива заболевания [9, 10].
Учитывая уязвимость симметричного расположения ромбовидного дефекта, мы смещали положение «критической точки» латерально, перенося ее из глубины межъягодичной складки, что устраняет воздействие неблагоприятных факторов на заживление раны. Простой, но важной деталью является дополнительная фиксация лоскута к дну межъягодичного углубления, что способствует сохранению его контура и одновременно корректирует межъягодичный угол, а также улучшает приживление лоскута.
Таким образом, использование модифицированной ромбовидной пластики по Лимбергу при хирургическом лечении распространенных форм эпителиального копчикового хода позволяет выполнить радикальное иссечение патологически измененных тканей с относительно простым кожно-пластическим закрытием раневого дефекта с хорошими ранними и отдаленными результатами.
Комментарий
Статья, несомненно, представляет научный интерес и посвящена актуальной для колопроктологов и хирургов тематике — хирургическому лечению сложных рецидивных форм эпителиального копчикового хода.
Автором использован модифицированный метод пластики раневого дефекта ромбовидным кожно-подкожным лоскутом по Лимбергу. Описанная методика является достаточно популярной за рубежом, однако крайне редко применяется отечественными хирургами, что еще больше повышает интерес к полученным в исследовании результатам. Для отбора пациентов автором разработана и использована специальная классификация свищевых форм копчикового хода, с помощью которой достаточно наглядно можно выделить группу больных, которым показана операция с применением пластики по Лимбергу. Это, несомненно, важно, так как метод пластики ромбовидным лоскутом должен использоваться только по строгим показаниям, при наличии распространенного рубцово-воспалительного процесса в крестцово-копчиковой области. В результате работы автором получены впечатляющие результаты — выздоровление пациентов в 97,3% случаев. Для практических целей в статье дан ряд рекомендаций, направленных на снижение частоты осложнений и рецидива заболевания, что значительно повышает практическую значимость работы. Таким образом, статья имеет научно-практический интерес и показывает возможности пластического закрытия обширных раневых дефектов после иссечения сложных рецидивных форм эпителиального копчикового хода.
- Свежие записи
- Нужно ли менять пружины при замене амортизаторов
- Скрипят амортизаторы на машине что делать
- Из чего состоит стойка амортизатора передняя
- Чем стянуть пружину амортизатора без стяжек
- Для чего нужны амортизаторы в автомобиле