Статья 12. В статью включаются тифы, малярия, геморрагические лихорадки, дизентерия, бруцеллез, инфекционный гепатит, паразитарные и глистные инвазии.
После лечения острых инфекций и инвазий авиационный персонал допускается к работе.
Лица с хронической стадией описторхоза освидетельствуются по п. 12.2, повторные курсы лечения проводятся по результатам наблюдения в кабинете инфекционных заболеваний.
Летный состав и бортпроводники, перенесшие инфекционный гепатит, геморрагическую лихорадку, отстраняются от работы на 3 — 6 месяцев в зависимости от тяжести заболевания и результатов лечения.
К авиационно-химическим работам пилоты допускаются не ранее чем через 12 месяцев. Диспетчеры допускаются после закрытия больничного листа.
Бортпроводники, имеющие бактерионосительство кишечной инфекции, освидетельствуются по п. 12.1.
Статья 13. Пункт 13.1 применяется при лейкозах, миеломной болезни, лимфогрануломатозе, злокачественных анемиях, тяжелых формах геморрагического диатеза.
К п. 13.2 относятся анемии доброкачественного характера (постгеморрагические, железодефицитные) при стойких положительных результатах лечения гемоглобин не менее 12,0 гр%, компенсированные гемоглобинопатии и случаи геморрагического диатеза без склонности к рецидивам.
Статья 14. По п. 14.1 освидетельствуются лица с тяжелыми проявлениями аллергии и со склонностью к рецидивам.
По п. 14.2 освидетельствуются лица, у которых нет повторных аллергических проявлений в течение 3 месяцев и аллерген установлен и устраним.
Статья 15. Лицам с избыточной массой тела проводится клиническое обследование для установления характера ожирения. При симптоматическом (вторичном) ожирении эндокринного, церебрального генеза освидетельствование проводится по основному заболеванию.
Степень ожирения устанавливается в соответствии с индексом Кетле.
Индекс массы тела (ИМТ) рассчитывается по формуле: масса тела (кг) / рост (м2). При нормальной массе тела ИМТ находится в диапазоне 20,0 — 25,9; избыточной массе тела — 26,0 — 29,9; при ожирении I ст. — 30,0 — 34,9; ожирении II ст. — 35,0 и более.
По п. 15.1 освидетельствуются лица с экзогенно-конституциональным ожирением II — III степени.
— с сахарным диабетом I типа инсулинозависимым и с сахарным диабетом II типа средней тяжести и тяжелой формой, требующие постоянного лечения инсулином или другими гипогликемическими препаратами;
— с токсическим зобом (тиреотоксикозом) любой формы и другими эндокринными заболеваниями, требующими постоянного лечения. При впервые выявленной легкой форме сахарного диабета II типа летный состав и бортпроводники подлежат наблюдению и лечению до 3-х мес.
Допуск к летной работе по п. 16.2 осуществляется при полной компенсации углеводного обмена без применения медикаментозных средств. Диспетчеры при легкой форме сахарного диабета от работы не отстраняются. Решение о допуске к летной работе после излечения токсического зоба (тиреотоксикоза) принимается после проведения реабилитационного лечения (без применения медикаментозных средств) не ранее чем через 12 месяцев. Диффузное эутиреоидное увеличение щитовидной железы I и II ст. и нарушение толерантности к углеводам не дают оснований для установления статьи.
Статья 17. По ст. 17.2 рассматриваются лица с клиническим излечением или остаточными явлениями после перенесенного туберкулеза (ограниченный фиброз, очаги обызвествления, междолевые и плевральные спайки) без смещения органов средостения и нарушения функции внешнего дыхания.
При восстановлении на работу необходимо заключение тубдиспансера с указанием группы учета.
Статья 18. К п. 18.1 относятся: бронхиальная астма, бронхоэктатическая болезнь, активный саркоидоз, хронические пневмонии, диффузный пневмосклероз и эмфизема легких с нарушением функции внешнего дыхания.
По п. 18.2 освидетельствуются лица с хроническим бронхитом в фазе ремиссии, ограниченным пневмосклерозом.
При хроническом бронхите с осложненным течением летный состав и бортпроводники отстраняются от работы на весь период лечения.
Лица, перенесшие спонтанный пневмоторакс, допускаются к работе не ранее 3 месяцев после выздоровления при условии, что обследование не выявило причины для его повторного возникновения; повторный пневмоторакс исключает годность к работе.
Статья 19. К статье относятся заболевания сердца, связанные с нарушением регуляции. Диагноз «Нейроциркуляторная дистония по кардиальному типу» впервые устанавливается после тщательного клинического, лабораторного и инструментального обследования с использованием функциональных проб. Необходимо исключить текущий воспалительный процесс, органические изменения сердца и экстракардиальную патологию. Для дифференциальной диагностики с ишемической болезнью сердца используются ортостатическая и фармакологические ЭКГ-пробы, ВЭП, сцинтиграфия миокарда с нагрузкой, в сомнительных случаях — коронарография.
По п. 19.1 освидетельствуются лица с выраженными нарушениями ритма сердца, синдромом слабости синусового узла, нарушениями проводимости, сопровождающимися повторными выпадениями сердечных сокращений на 2 с и более, с приступами мерцательной аритмии, трепетанием предсердий, суправентрикулярной тахикардией (4 и более комплексов с частотой 120 и более в 1 мин.), частая желудочковая экстрасистолия с повторными периодами би- и тригеминии, с повторными эпизодами спаренных желудочковых экстрасистол, с эпизодами желудочковой тахикардии по 3 и более комплекса частотой 120 в 1 мин. и более, с синдромом Вольфа-Паркинсона-Уайта при наличии спонтанной суправентрикулярной тахикардии. При значительных суправентрикулярных нарушениях ритма проводится электрофизиологическое исследование. Его результаты считаются неблагоприятными, если провоцируются перечисленные выраженные нарушения ритма.
Читайте также: Сколько может прожить собака с сердечной недостаточностью митрального клапана
Для оценки выраженности нарушений ритма проводится суточное ЭКГ мониторирование.
При успешном лечении нарушений ритма сердца проводится повторное освидетельствование.
По п. 19.2 освидетельствуются лица, не предъявляющие жалоб, с нарушениями ритма и проводимости сердца, не перечисленными в п. 19.1, с лабильными изменениями конечной части желудочкового комплекса ЭКГ (ST и Т), поддающимися нормализации при приеме бета-блокаторов.
При исчезновении лабильности ЭКГ и неэффективности бета-адреноблокаторов в нормализации ЭКГ принимается экспертное заключение о негодности к работе.
Статья 20. Пункт 20.1 включает артериальную гипертензию с АД 160/95 мм рт. ст. и выше, имеющую стойкий характер, или при меньших величинах АД, сопровождающуюся существенным увеличением левого желудочка сердца, изменениями на ЭКГ в покое или при физической нагрузке. Сюда же относятся транзиторные гипертонические кризы, протекающие с временными нарушениями мозгового кровообращения.
По п. 20.2 освидетельствуются лица, у которых поддержание АД на цифрах не выше 160/95 мм рт. ст. удается с помощью немедикаментозной или разрешенной для применения медикаментозной терапии.
Подбор медикаментозной терапии проводится в течение 2 — 3 месяцев.
При допуске к работе учитывается стойкость эффекта от проводимых мероприятий, переносимости нагрузочных проб и факторов риска.
К п. 20.3 относится транзиторное повышение АД, нормализующееся без применения медикаментозных средств. Решение о допуске к работе принимается с учетом результатов нагрузочных проб, суточного АД мониторирования.
Для кандидатов к обучению на пилота, штурмана, бортинженера АД не должно превышать 140/90 мм рт. ст.
Статья 21. К п. 21.1 относятся: инфаркт миокарда, стенокардия, тяжелые нарушения ритма и проводимости. Сюда же относятся изменения на ЭКГ в покое и при тестах с физической нагрузкой, которые после дополнительного обследования с наибольшей вероятностью могут быть связаны с нарушением коронарного кровообращения. Достаточным основанием для диагноза ишемической болезни сердца служит сочетание положительного ЭКГ-теста с физической нагрузкой с выявленной при нагрузочной сцинтиграфии локальной ишемии миокарда или стенозирование одной из основных венечных артерий сердца более чем на 50%, или стенозирование 3-х артерий более чем на 30% при аортокоронарографии.
К п. 21.2 относятся случаи атеросклеротического поражения сосудов и мышцы сердца, не сопровождающиеся выраженными нарушениями сердечного ритма и проводимости.
Допуск к летной работе возможен после углубленного клинического обследования сердечно-сосудистой системы при хорошей переносимости нагрузочных проб.
Допуск к работе лиц, перенесших инфаркт миокарда, по специальности «диспетчер УВД» возможен только после двухлетнего наблюдения стабильной ЭКГ, без лечения антиангинальными средствами и хорошем функциональном состоянии сердечно-сосудистой системы.
Вопрос о направлении на работу в полярные экспедиции и страны с жарким климатом решается индивидуально.
Статья 22. К статье относятся: врожденные и приобретенные пороки сердца, пролабирование митрального клапана, текущие воспалительные процессы в мышце сердца, миокардиодистрофии, миокардитический кардиосклероз, кардиомиопатии и др.
При наличии клинических признаков этих заболеваний заключение выносится на основании изучения анамнеза заболевания, всестороннего клинического и кардиологического обследования, проведения функционально-диагностических исследований, течения заболевания и его прогноза.
К п. 22.1 относятся: острые вялотекущие заболевания или последствия перенесенных заболеваний с выраженным нарушением ритма и проводимости; признаками сердечной недостаточности и болевым синдромом, умеренные и значительно выраженные комбинированные пороки сердца и пролабирование митрального клапана более 6 мм; дилятационные, гипертрофические и рестриктивные кардиомиопатии.
К п. 22.2 относятся: миокардитический кардиосклероз, пролапс митрального клапана менее 6 мм, незначительно выраженные, изолированные и стойко компенсированные пороки сердца, асимметрическая гипертрофия межжелудочковой перегородки без признаков обструкции путей оттока, апикальная форма гипертрофической кардиомиопатии. Все эти заболевания не должны сопровождаться симптоматикой, указанной в п. 22.1.
Лица, прошедшие лечение по поводу воспалительных заболеваний сердца, могут быть повторно освидетельствованы не ранее чем через 3 месяца.
Статья 23. По этой статье освидетельствуются лица с язвенной болезнью, гастритами, колитами. Результаты лечения острых случаев и обострений заболеваний должны контролироваться эндоскопически. При хороших результатах лечения гастритов (в том числе эрозивных) и колитов авиационный персонал допускается к работе по специальности.
При неосложненной язвенной болезни летный состав, бортоператоры и бортпроводники подлежат лечению до 3-х месяцев. При осложнениях язвенной болезни и после оперативного лечения повторное медицинское освидетельствование возможно через 6 — 12 месяцев в зависимости от типа операции и результатов лечения.
Диспетчеры допускаются к работе после закрытия листка нетрудоспособности. Лица, у которых впервые выявлена рубцовая деформация 12-перстной кишки без клинических проявлений, от летной работы не отстраняются.
Статья 24. По п. 24.1 освидетельствуются лица с гепатитом в активной стадии, циррозом печени, обострением хронического холецистита, желчно-каменной болезнью, панкреатитами.
Читайте также: Количество антифриза в гранте 16 клапанов
Экспертная оценка при хронических диффузных заболеваниях печени зависит от клинической формы, стадии и активности процесса. При достижении стойкой ремиссии при хронических гепатитах В и С, признаком которой является нормализация биохимических показателей в течение шести месяцев, допуск к летной работе возможен через 6 — 9 месяцев.
При выявлении носительства вируса гепатита В и С без признаков заболевания (отсутствие синдрома цитолиза) возможен допуск к летной работе.
Восстановление на летную работу проводится по пункту 24.2 при условии стойкой ремиссии и сохранности функций органа. Диспетчеры УВД допускаются к работе по выздоровлении.
Вопрос о восстановлении на летную работу после литотрипсии и холецистэктомии рассматривается не ранее чем через 6 месяцев. После неосложненной лапароскопической холецистэктомии — не ранее чем через 3 месяца.
Лица с доброкачественной функциональной билирубинемией после обследования признаются годными к летной работе, но без допуска к АХР.
Статья 25. Лица, перенесшие острый гломерулонефрит, признаются негодными и подлежат наблюдению в течение года. Вопрос о допуске к летной работе рассматривается после клинического обследования. При признаках хронического нефрита (пиелонефрита) заключение о годности выносится индивидуально в зависимости от течения процесса и сохранности функции почек, выраженности вторичного гипертензионного синдрома. В случаях, когда пиелонефрит носит вторичный характер, освидетельствование проводится с учетом основного заболевания.
Статья 26. По п. 26.1 освидетельствуются лица с воспалительными, аллергическими, обменными заболеваниями суставов, системными поражениями соединительной ткани. Лица с острыми инфекционными, инфекционно-аллергическими артритами, полиартритами подлежат лечению до 3 — 6 месяцев.
При хроническом артрите, полиартрите заключение выносится в зависимости от функционального состояния суставов.
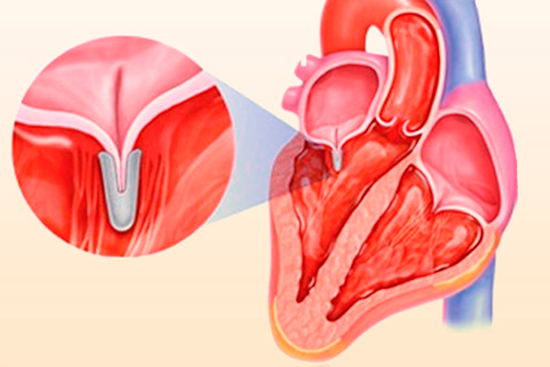
Пролапс митрального клапана 1 степени
Пролапс митрального клапана 1 степени
Митральный клапан расположен на границе между предсердием и желудочком. Благодаря ему обеспечивается ток крови в одном направлении. При отсутствии аномалий клапан плотно прилегает, не допуская обратного оттока крови. Пролапс митрального клапана – состояние, при котором наблюдается его провисание. При этом может наблюдаться провисание любой створки, но обычно выявляется пролапс передней створки митрального клапана 1 степени.
Факторы риска, каким бывает?
Пролапс митрального клапана первой степени развивается вследствие структурных нарушений соединительной ткани. Вследствие этих изменений створки не могут противостоять обратному току крови в нужной степени и прогибаются в полость предсердия.
Выделяют 3 степени патологии в зависимости от того, на какую величину расходятся створки. Пролапс митрального клапана с регургитацией 1 степени – состояние, когда кровь движется в обратном направлении в небольшом объеме, так как отклонение створок составляет 3-6 мм. Как правило, из-за небольшого отклонения диагностируется пролапс митрального клапана без регургитации 1 степени. Это состояние не несет опасности и может рассматриваться как вариант нормы.
Более выражена симптоматика при 2 степени патологии. В этом случае створки расходятся на величину от 6 до 9 мм.
Наиболее опасна 3 степень пролапса митрального клапана, при которой выпячивание створок превышает 9 мм. Этот вариант опасен, так как приводит к гипертрофии левого желудочка и предсердия, в результате чего нарушается работа сердца.
Причины
Причины, по которым развивается пролапс митрального клапана 1 степени, подразделяются на врожденные и приобретенные.
Врожденные могут быть обусловлены генетической мутацией при формировании соединительной ткани. О таких случаях речь идет при синдроме Марфана, Элерса-Данло. Также данное анатомическое изменение может передаваться по наследству.
К приобретенным, т.е. факторам, оказывавшим негативное воздействие уже после рождения, относят следующие:
- пороки клапанного аппарата ревматической природы;
- артериальная гипертония и гипертрофия левого желудочка;
- инфекционный эндокардит;
- отрыв хорды вследствие травматизации грудной клетки;
- отрыв хорды из-за инфаркта миокарда.
Наиболее частой причиной, по которой развивается пролапс митрального клапана 1 степени, является ревматическое поражение. Это аутоиммунная реакция, которая возникает как следствие воздействия некоторых видов бактерий. Одновременно с поражением митрального клапана негативное воздействие оказывается и на другие клапаны, а также суставы.
Симптомы
Пролапс митрального клапана 1 степени не проявляется выраженной симптоматикой. На нарушения могут указывать боли в левой части грудной клетки. Продолжительность болей различна в каждом конкретном случае. Она может длиться как несколько минут, так и несколько дней.
Зависимости от физической нагрузки не наблюдается, однако боль может быть спровоцирована эмоциональным перенапряжением.
К другим признакам, которые могут возникать, относят:
- ощущение нехватки кислорода, желание сделать более глубокий вдох;
- аритмии;
- головные боли и головокружения;
- повышение температуры до субфебрильных показателей.
Бывает, что пролапс митрального клапана 1 степени выявляют при беременности во время проведения ЭКГ. При отсутствии регургитации это состояние не опасно ни для мамы, ни для плода. Однако в любом случае, беременная женщина должна систематически посещать кардиолога для отслеживания состояния.
Читайте также: Двс эвотеч регулировка клапанов
Пролапс митрального клапана повышает риск развития гестоза беременных. Это состояние опасно недополучением плодом кислорода, что приводит к задержке роста, риску преждевременного начала родовой деятельности. В таких случаях роды проводятся при помощи кесарева сечения, что снижает вероятность осложнений.
Диагностика
При жалобах на боли в грудной клетке следует обратиться к кардиологу. При выраженной регургитации специалист сможет обнаружить нарушение при помощи прослушивания стетоскопом.
Для получения более информативных данных используют следующие методики:
Основной метод диагностики – ЭхоКГ. Он позволяет оценить степень провисания створок и величину объема обратного оттока крови. Помимо этого видны вторичные изменения, происходящие в тканях миокарда: дилатация камер, гипертрофия створок, патология фиброзного кольца.
Электрокардиограмма является дополнительным методом исследования. На ЭКГ отражается изменение ритма, ишемия, гипертрофия миокарда.
В процессе постановки диагноза необходимо провести дифференциальную диагностику со следующими состояниями:
- пороками сердца – приобретенными и неприобретенными;
- миокардитами инфекционной природы;
- аневризмой МПП;
- пролапсом 3-хстворчатого клапана;
- митральной недостаточностью;
- патологией межжелудочковой перегородки.
Лечение
Пролапс митрального клапана 1 степени – состояние, которое не нуждается в лечении, если отсутствуют симптомы. В других случаях лечение назначается с учетом возраста, пола пациента, имеющейся симптоматики.
Как правило, используют следующие группы лекарственных средств:
- успокоительные – так как симптоматика обусловлена расстройствами функционирования вегетативной нервной системы;
- бета-блокаторы – направлены на восстановление сердечного ритма;
- антикоагулянты – предупреждающие образование тромбов.
Основное место в лечении пролапса начальной стадии имеет корректировка образа жизни пациента. Необходимо подобрать оптимальный уровень как физической, так и умственной нагрузки. Защита организма от эмоционального перенапряжения и стрессов осуществляется при помощи седативных препаратов в сочетании с консультациями психотерапевта. Из физических нагрузок рекомендовано посещение бассейна. Также следует обратиться к специалисту, который сможет составить индивидуальный комплекс занятий лечебной физкультурой.
Особое значение имеет регулирование нагрузок, когда пролапс митрального клапана 1 степени диагностирован у ребенка. Важно следить за тем, чтобы ребенок не испытывал ни умственного, ни физического перенапряжения, так как это приведет к нарастанию симптомов и переходу патологии на следующую стадию.
И взрослым, и детям рекомендуется время от времени отдыхать в специализированных санаториях, где будет возможность совмещать отдых с прохождением необходимых процедур: иглоукалыванием, массажами и т.д. Посещение санаториев рекомендовано не реже раза в год.
На начальной стадии патологического процесса могут применяться народные средства лечения. В качестве седативных средств показано применение отваров пустырника, шалфея, зверобоя. Настои женьшеня окажут также общеукрепляющее воздействие на организм.
Могут быть назначены препараты:
- Циннаризин – предназначен для улучшения микроциркуляции крови;
- Кардиометаболиты – улучшают обменные процессы;
- Бета-адреноблокаторы – нормализуют сердцебиение;
- Витаминно-минеральные комплексы.
Хирургическое вмешательство на начальной стадии пролапса не применяют.
При отсутствии симптоматики пациент не нуждается в лечении. Единственное ограничение, которое существует – контроль над физическими нагрузками. Тем не менее, необходимо регулярно посещать кардиолога для мониторинга состояния и исключения прогрессирования заболевания.
Осложнения
Пролапс митрального клапана нечасто вызывает осложнения – всего в 2 % случаев.
К числу возможных осложнений относятся:
- митральная недостаточность острой или хронической формы – вызывается обратным током крови;
- эндокардиту, который может привести к разрыву хорд или отрыву фрагментов клапана;
- тромбоэмболии;
- аритмии.
Пролапс митрального клапана 1 стадии не опасен этими осложнениями, однако нельзя забывать, что данная патология склонна к прогрессированию.
Прогноз
Пролапс митрального клапана с регургитацией 1 степени обычно не приводит к нарушениям кровообращения, поэтому прогноз является благоприятным, если патология вовремя выявлена и назначено адекватное лечение. При адекватном режиме труда и отдыха изменения не сказываются негативно на качестве жизни пациента.
Профилактика
Так как пролапс митрального клапана зачастую является врожденной аномалией, то о профилактике говорят только в части исключения развития осложнений.
Для того чтобы снизить воздействие негативных факторов, используют следующие меры:
- регулярное посещение кардиолога и прохождение необходимых обследований;
- полноценный отдых;
- переход на здоровое питание;
- занятия лечебной физкультурой для укрепления сердечной мышцы;
- своевременное и полное лечение заболеваний инфекционной природы;
- контроль уровня физической и умственной нагрузки;
- прохождение санаторно-курортного лечения;
- отказ от вредных привычек – алкогольной и никотиновой зависимости;
- прием медикаментозных препаратов должен быть согласован с врачом;
- защита от стрессовых ситуаций.
Пациенты могут заниматься следующими видами спорта:
- спортивная стрельба;
- керлинг;
- гольф;
- боулинг;
- каратэ;
- гимнастика;
- волейбол;
- баскетбол;
- бильярд.
По сути, при первой степени митрального пролапса отсутствуют строгие ограничения. Не следует заниматься только тяжелой атлетикой. Чрезмерно высокие нагрузки повышают давление, которое оказывается потоком крови, в результате провисание створок клапана может увеличиться.
Регулярное посещение кардиолога позволит исключить дальнейшее развитие патологии. Ухудшение ситуации требует назначения медикаментозного лечения.