- Неревматическая недостаточность трехстворчатого клапана (I36.1)
- Общая информация
- Краткое описание
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
- Классификация
- Этиология и патогенез
- Эпидемиология
- Факторы и группы риска
- Клиническая картина
- Cимптомы, течение
- Диагностика
- Дифференциальный диагноз
- Осложнения
- Лечение
- Впс дисплазия трикуспидального клапана
- Видео ЭхоКГ при дисплазии трикуспидального клапана у плода
- Впс дисплазия трикуспидального клапана
- ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА ПОРОКОВ СЕРДЦА, ТЕЧЕНИЕ БЕРЕМЕННОСТИ, КЛИНИЧЕСКИЕ СЛУЧАИ СОЧЕТАНИЯ КАРДИАЛЬНОЙ ПАТОЛОГИИ ПЛОДА С АНОМАЛИЯМИ ДРУГИХ ОРГАНОВ
Неревматическая недостаточность трехстворчатого клапана (I36.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Недостаточность трехстворчатого клапана (трикуспидальная недостаточность) возникает в результате неполного смыкания створок клапана во время систолы желудочков, что вызывает патологическую регургитацию Регургитация — перемещение содержимого полого органа в направлении, противоположном физиологическому в результате сокращения его мышц.
крови из правого желудочка в правое предсердие.
У 60-90% здоровых лиц при проведении эхокардиографии во время систолы желудочков выявляется небольшая физиологическая регургитация крови в правое предсердие, однако обратный ток крови невелик и не находит своего подтверждения при обычном клиническом исследовании.
Патологическая регургитация при пороке трикуспидального клапана приводит к значительным нарушениям внутрисердечной гемодинамики Гемодинамика — 1. Раздел физиологии кровообращения, изучающий причины, условия и механизмы движения крови в сердечно-сосудистой системе на основе использования физических законов гидродинамики. 2. Совокупность процессов движения крови в сердечно-сосудистой системе
.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Различают органическую и функциональную недостаточность трикуспидального клапана.
Функциональная недостаточность возникает вследствие нарушения функции клапанного аппарата (фиброзного кольца, папиллярных мышц, сухожильных нитей). Может развиваться при следующих заболеваниях и состояниях:
2. Поражение папиллярных мышц и сухожильных хорд трикуспидального клапана:
— тупая травма грудной клетки с разрывом хорды или папиллярной мышцы;
— инфаркт миокарда правого желудочка с поражением папиллярной мышцы;
— другие причины.
Также возможна врожденная деформация клапана при аномалии Эбштейна, дефектах атриовентрикулярного канала и др.
Эпидемиология
Факторы и группы риска
Клиническая картина
Cимптомы, течение
Вены шеи набухшие, при выраженной трикуспидальной недостаточности определяется видимая пульсация шейных вен — положительный венный пульс.
Еще одно из характерных клинических проявлений трикуспидальной недостаточности — не совпадающая по времени пульсация области сердца и области печени («симптом качелей«).
Диагностика
1. ЭКГ. На электрокардиограмме выявляются признаки гипертрофии правого желудочка: увеличенная амплитуда зубцов комплекса QRS в соответствующих отведениях в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента ST) в тех же отведениях, увеличение зубца Р в отведениях II, III и aVF.
2. Фонокардиография определяет снижение амплитуды I тона в области проекции клапана. Систолический шум имеет лентовидную форму и занимает всю систолу. На вдохе и в положении на правом боку шум усиливается.
3. Рентгенологически определяются расширение верхней полой вены, преобладающее увеличение правых отделов сердца, закругление их контуров во всех проекциях, увеличение правого предсердия и желудочка во второй косой проекции.
4. ЭхоКГ. При эхокардиографическом исследовании выявляются расширение полости правого желудочка, признаки регургитации на трехстворчатом клапане.
По кривым давления в правом предсердии можно судить о наличии и выраженности трикуспидальной недостаточности.
Диагностика недостаточности трехстворчатого клапана основывается на признаках венозного полнокровия, положительного венного пульса, на обнаружении систолического шума с характерной топографией, а также на данных рентгенографии сердца.
Дифференциальный диагноз
При трикуспидальной недостаточности дифференциальная диагностика проводится с:
— легочным сердцем;
— первичной легочной гипертензией;
— карциноидным синдромом.
У больных с легочным сердцем трикуспидальная недостаточность возникает в очень поздней стадии хронических заболеваний легких, при кифосколиозе , что облегчает правильное понимание происхождения порока.
Клиника первичной легочной гипертензии: выраженная одышка, цианоз. В области легочной артерии выслушиваются резкий акцент II тона и систолический шум выброса, а позднее — диастолический шум, который появляется в результате относительной недостаточности пульмонального клапана. Признаки легочной гипертензии выявляются рентгенологически, при этом отсутствуют признаки легочной патологии и митрального стеноза. При необходимости для окончательного диагноза первичной легочной гипертензии нужна катетеризация правого сердца.
При аускультации выслушивается систолический шум над трехстворчатым клапаном. В ранней стадии болезни шум может отмечаться только на вдохе, а потом становится постоянным. Позднее выслушивается систолический шум изгнания на легочной артерии. Наиболее поздние аускультативные признаки — диастолические шумы трикуспидального стеноза или пульмональной недостаточности. Иногда присутствует мерцательная аритмия .
На ЭКГ обычно изменены только волны Р, редко отмечается гипертрофия правого желудочка.
На ЭхоКГ — дилатация правого желудочка, ненормальное движение межжелудочковой перегородки.
Рентгенологически в поздней стадии болезни выявляется увеличение правых отделов сердца.
Читайте также: Уплотнения для дисковых клапанов
Осуществляется дифференциальная диагностика недостаточности трехстворчатого клапана от недостаточности двустворчатого. При последней также отмечается расширение сердца вправо в тяжелых случаях.
Признаки поражения трехстворчатого клапана:
— хорошая слышимость систолического шума справа от грудины;
— проведение систолического шума в правую подмышечную область;
— наличие печеночного и положительного венного пульса.
Осложнения
Лечение
Специфическая консервативная терапия трикуспидальной недостаточности отсутствует.
Развивающуюся сердечную недостаточность лечат, используя общепринятые методы. Лечение направлено на уменьшение застоя в большом круге кровообращения, уменьшение объема выброса из правого желудочка, коррекцию метаболизма миокарда и гомеостаза .
Показания к оперативному вмешательству
Оперативное вмешательство на трехстворчатом клапане обычно проводят при вмешательстве на других клапанах, в случае, когда медикаментозное лечение неэффективно.
При недостаточности трехстворчатого клапана время выполнения хирургического лечения и оптимальная методика окончательно не определены, в основном вследствие малочисленности и противоречивости имеющихся данных.
Показания к операции при заболеваниях трехстворчатого клапана
| Показания | Класс |
|---|---|
| Тяжелая недостаточность трехстворчатого клапана у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца | IC |
| Тяжелая первичная недостаточность трехстворчатого клапана с наличием симптомов, несмотря на медикаментозную терапию, без тяжелой правожелудочковой недостаточности | IC |
| Тяжелый стеноз трехстворчатого клапана (± недостаточность трехстворчатого клапана) с наличием симптомов, несмотря на медикаментозную терапию* | IC |
| Тяжелый стеноз трехстворчатого клапана (± недостаточность трехстворчатого клапана) у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца* | IC |
| Умеренная органическая недостаточность трехстворчатого клапана у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца | IIaC |
| Умеренная вторичная недостаточность трехстворчатого клапана с дилатированным кольцом (> 40 мм) у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца | IIaC |
| Тяжелая недостаточность трехстворчатого клапана с наличием симптомов после выполнения хирургического лечения на левых отделах сердца, при отсутствии миокардиальной, клапанной недостаточности левых отделов сердца или наличие правожелудочковой недостаточности при отсутствии тяжелой легочной гипертензии (систолическое давление в легочной артерии > 60 мм рт. ст.) | IIaC |
| Тяжелая изолированная недостаточность трехстворчатого клапана в сочетании с минимальными симптомами или их отсутствием и прогрессивной дилатацией или ухудшением функции правого желудочка | IIbC |
* Перкутанное вмешательство может быть применено на первых этапах, если стеноз трехстворчатого клапана изолирован
Впс дисплазия трикуспидального клапана
а) Терминология:
• Утолщение и недоразвитие створок ТК
б) Лучевая диагностика:
• Локализация ТК не изменена
• Створки клапана утолщены, узловатые или имеют неправильную форму:
о В результате возникает недостаточность ТК → дилатация ПП и повышение риска водянки плода
• Часто сопровождается стенозом или атрезией легочной артерии
• Оценивают ритмичность сердечных сокращений
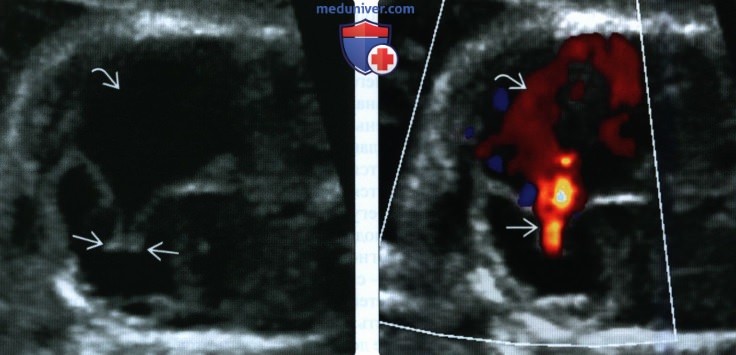
(Справа) Тот же случай. ЦДК в той же плоскости. Определяется выраженная трикуспидальная регургитация. ПП значительно расширено, в полости визуализируются турбулентные потоки. 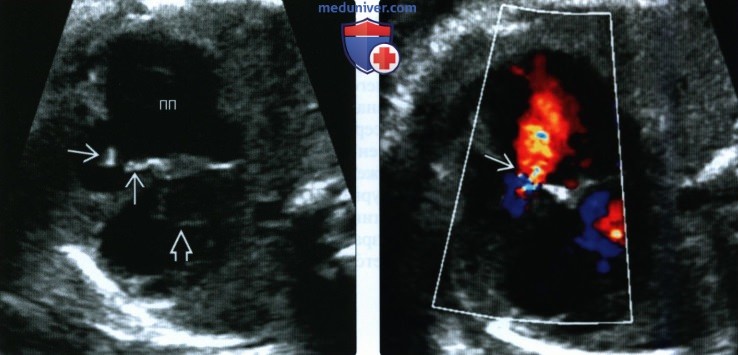
(Справа) Тот же случай. ЦДК. Определяется выраженная трикуспидальная регургитация, вызванная неполным смыканием створок. Выраженная регургитация, приводящая к увеличению ПП и развитию водянки плода, связана с неблагоприятным прогнозом.
в) Дифференциальная диагностика:
• Аномалия Эбштейна:
о Также сопровождается дисплазией и недостаточностью ТК, но отличительная особенность — смещение септальной и задней створок по направлению к верхушке сердца
о Происходит «атриализация» ПЖ
о Уменьшение функциональной части ПЖ
г) Патологоанатомические особенности:
• Патофизиология аномалии Эбштейна и дисплазии ТК схожа
д) Клинические особенности:
• Может впервые проявиться цианозом у новорожденного вследствие сброса крови слева направо на уровне предсердий:
о Громкий систолический регургитирующий шум при аускультации
• Возможно самопроизвольное снижение тяжести нарушений:
о Причина — стремительное снижение легочного сосудистого сопротивления после рождения
• Выраженная регургитация, диагностированная внутриутробно или у новорожденного, связана с неблагоприятным прогнозом:
о Чаще всего — смерть плода
о Исход у детей, родившихся живыми, неблагоприятный -выживаемость более 1 мес. составляет 20%
• Пациентам с сердечной недостаточностью и выраженным цианозом без улучшения со временем и после снижения легочного сосудистого сопротивления требуется хирургическое лечение
Видео ЭхоКГ при дисплазии трикуспидального клапана у плода
Редактор: Искандер Милевски. Дата обновления публикации: 9.10.2021
Читайте также: Сальник клапанов 2101 victor reinz
Впс дисплазия трикуспидального клапана
ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА ПОРОКОВ СЕРДЦА, ТЕЧЕНИЕ БЕРЕМЕННОСТИ, КЛИНИЧЕСКИЕ СЛУЧАИ СОЧЕТАНИЯ КАРДИАЛЬНОЙ ПАТОЛОГИИ ПЛОДА С АНОМАЛИЯМИ ДРУГИХ ОРГАНОВ
Сердечная патология является одной из основных причин детской смертности и находится на втором месте среди причин младенческой смертности. Частота составляет 8 случаев на 1000 новорожденных [1, 2].
Неблагоприятный прогноз для жизни представляют сложные врожденные пороки сердца (ВПС). Под термином «сложный» понимают такие сердечные аномалии, как гипоплазированные камеры сердца, атрезии клапанов, аномальное отхождение магистральных сосудов, единственный желудочек, то есть изменения в сердце, при которых невозможно выполнить полную хирургическую коррекцию [3].
Критические пороки сердца, требующие хирургического вмешательства в ранний неонатальный период, составляют 25 % от всех врожденных сердечных аномалий. В первую неделю умирает 29 % новорожденных, к концу первого года жизни – 87 % [4].
Первое ультразвуковое скрининговое обследование (11–13 недель) является важным осмотром. В случае обнаружения увеличения толщины воротникового пространства, отклонения сердечной оси, рекомендуется расширенное обследование сердца (фетальная эхокардиография). При рутинном ультразвуковом исследовании лишь в 40 % выявляются пороки сердца у плодов, при том что детальный осмотр позволяет выявлять до 90 % сердечных пороков внутриутробно. Для своевременного выявления врожденных пороков сердца необходимо детально обследовать сердце плода ультразвуковым методом при втором скрининговом обследовании (18–22 недели) [5, 6].
Применяя фетальную эхокардиографию, возможно определить структуру порока и спрогнозировать исход для плода [7]. Особенно это касается сложных пороков сердца, так как имеет место позднее выявление патологии, при осмотре неонатологом в родильном доме или после выписки домой [8].
Данная тема является актуальной. Врачи пренатальной диагностики встречаются с трудностями точного определения структуры сердечных пороков, что связано с большой вариабельностью кардиальной аномалии у плодов.
Задачей врачей-гинекологов является правильная тактика ведения беременной после установки диагноза, так как своевременная хирургическая помощь спасает жизни детей и влияет на качество дальнейшей жизни.
Цель исследования: проанализировать течение беременности при выявлении кардиальной патологии у плодов, определить точность внутриутробной диагностики, описать случаи сочетания сердечных пороков с патологией развития других органов плода.
Материалы и методы исследования
В центре диагностики матери и плода «Family» г. Бишкек с января 2019 г. по ноябрь 2020 г. было осмотрено 48 беременных женщин с пороками сердца плода, требующими хирургической коррекции после рождения. Всем новорожденным было проведено эхокардиографическое обследование после родов врачами-кардиологами для уточнения структуры пороков. В случаях прерывания беременности, для подтверждения диагноза проводилось патологоанатомическое вскрытие.
Осмотр беременных выполнялся на ультразвуковых аппаратах General Electric (GE) Voluson E8 и E10, c использованием программы fetal heart. Также использовалась программа STIC (постобработка снимков, полученных в режиме объемного сканирования), основным являлся двумерный режим с цветовым и импульсным доплеровским картированием. У всех пациентов было получено информированное согласие на участие в нашем исследовании. Результаты были обработаны путем вычисления относительных величин (в %).
Результаты исследования и их обсуждение
Среди 48 плодов с ВПС сложные пороки сердца были в 40 случаях (83,3 %). Из общего количества умерли после родов 23 ребенка (47,9 %). Прервали беременность 3 женщины (6,2 %), в двух случаях проводилось патологоанатомическое вскрытие плодов. Третья беременная после заключения медицинской комиссии прервала беременность в сроке 31 неделя, в связи с плохим прогнозом для жизни ребенка. Диагноз был подтвержден методом эхокардиографии.
Из факторов риска, по анализам обменных карт, острые респираторные вирусные инфекции (ОРВИ) до 12 недели перенесли 14 женщин (29,1 %), ОРВИ во втором триместре перенесли 4 женщины (8,3 %). Анемия легкой степени имела место в 12 случаях (25,0 %), хроническая ревматическая болезнь сердца у матери – один случай (2,0 %). Многоплодные беременности как фактор риска в нашем случае встречались в двух случаях (4,1 %), обе дихориальные, диамниотические двойни.
Количество плодов мужского пола составило – 31 (64,5 %), женского 17 (35,4 %). Маловесными (вес менее 2600 г.) родились 9 детей (18,7 %), из них 8 имели сочетание порока сердца с ненормальным развитием других органов, в одном случае порок сердца был изолированным.
При ультразвуковом исследовании фетоплацентарное нарушение кровотока 1 степени выявлено у одной беременной (2,0 %), задержка внутриутробного развития у 4 (8,3 %), маловодие у 2 (4,1 %), многоводие у 5 (10,4 %), причем избыточное количество вод во всех случаях сочеталось с множественными пороками развития.
Сложности при ультразвуковом осмотре вызывали неправильное положение плода, большой срок гестации (после 35 недель), многоводие, маловодие. Необходимо отметить, что технология STIC информативна при осмотрах четырехкамерной проекции сердца (пороки атривентрикулярных клапанов, гипоплазии желудочков, дефекты межжелудочковой перегородки). Для осмотра выходных трактов желудочков, особенно при повороте оси сердца, осмотр в двумерном режиме является предпочтительным. Также для осмотра органов других систем маловодие и неудобное положение плода являются помехами для трехмерного ультразвука.
Читайте также: Р0327 ошибка приора 16 клапанов
Структура выявленных пороков оказалась многообразна. Нами были диагностированы: у 5 плодов (10,4 %) двойное отхождение сосудов от правого желудочка, аномалия Эбштейна – 1 (2,0 %), транспозиция магистральных сосудов – 3 (6,2 %), стеноз легочной артерии – 7 (14,5 %), изолированный перимембранозный дефект межжелудочковой перегородки – 3 (6,2 %), декстрапозиция аорты с дефектом межжелудочковой перегородки – 5 (10,4 %), атрезия легочной артерии – 4 (8,3 %), атриовентрикулярный канал –5 (10,4 %), тетрада Фалло – 6 (12,5 %), перерыв дуги аорты – 1 (2,0 %), атрезия трикуспидального клапана – 1 (2,0 %), атрезия митрального клапана – 4 (8,3 %), из них в двух случаях аортальный клапан был атрезирован, также в двух случаях имелось двойное отхождение сосудов от правого желудочка. Коарктация аорты составила один случай (2,0 %), единственный желудочек – 2 (4,1 %).
После рождения вскрытие проводилось в одном случае – ребенку с аномалией Эбштейна, который умер в родильном доме на вторые сутки. Согласно заключению патологоанатома, причиной смерти стала острая сердечная недостаточность, дилатация полостей сердца, острый венозный застой внутренних органов.
В двух случаях единственного желудочка диагностика оказалась затруднительной как внутриутробно, так и после родов. В первом случае трикуспидальный клапан был атрезирован и полость правого желудочка практически отсутствовала, также имелся единый сосуд, исходящий из функционально единого желудочка. После родов рекомендовалась компьютерная томография для уточнения диагноза. При телефонном разговоре с матерью мы узнали, что в возрасте 10 месяцев ребенок еще не прошел полного обследования, но в развитии значительно отставал, не мог переворачиваться и самостоятельно не сидел.
Во втором случае мы диагностировали правосформированное, праворасположенное сердце в сочетании с единым атриовентрикулярным клапаном, двойным отхождением сосудов от правого желудочка, ребенок умер в первый месяц жизни.
Среди плодов с кардиальной патологией в 6 случаях (12,5 %) было сочетание с хромосомными аберрациями и генетическим заболеванием: синдромом Дауна – 4 случая, синдромом Ди Джорджи – один случай; также наблюдался один случай редкой генетической патологии (синдром Холта – Орама, наследственное заболевание, сочетание порока сердца с отсутствием первого пальца на кистях обеих рук до аплазии лучевой кости).
После родов успешно прооперированы были двое детей с тетрадой Фалло, также двое детей со стенозом клапана легочной артерии. Один ребенок с диагнозом двойного отхождения сосудов от правого желудочка благополучно оперирован в Турции. К сожалению, в случаях транспозиции магистральных сосудов и единственного желудочка детям было отказано в проведении оперативного лечения как местными, так и зарубежными хирургами в связи с высоким риском смерти сразу после операции.
Приводим наблюдение о несовпадении нашего диагноза с эхокардиографическим заключением после родов. В нашем центре при плановом обследовании на 30 неделе беременности был установлен диагноз коарктации аорты с дефектом межжелудочковой перегородки. В родильном доме при проведении эхокардиографии был выявлен только дефект мышечной перегородки, коарктация была исключена. Ребенок умер через 2 недели после родов, от вскрытия родители отказались. Мы пришли к выводу, что портативные ультразвуковые аппараты, на которых обследуют детей в родильных домах, могут вызывать сложности визуализации и неполную диагностику, что связано с менее четким изображением, чем на стационарном оборудовании.
По данным литературы, внутриутробная диагностика пороков сердца возможна с 13 недели беременности, в частности таких сложных для выявления ВПС, как атрезия легочной артерии [9]. В нашем центре плод с атрезией легочной артерии и дефектом межжелудочковой перегородки был выявлен в 18 недель беременности. Данная беременность была прервана в связи с неблагоприятным прогнозом для жизни. Патологоанатомическое вскрытие подтвердило диагноз. По нашему мнению, 18 неделя беременности (второе скрининговое обследование) является наиболее ранним сроком для точного определения структуры порока. Связано это с тем, что магистральные сосуды сердца плода плохо видны в сроки первого скринингового обследования, что может приводить к неточной диагностике.
Из 48 случаев с ВПС 16 плодов (33,3 %) имели множественные пороки развития, причем такие изменения, как гидроцефалия, укорочение трубчатых костей, выявлялись на сроках после 30 недель. А случаи атрезии ануса были обнаружены только при рождении детей. Таким образом, выявление любых изменений в сердце является поводом для обязательного повторного ультразвукового обследования в сроки 25–30 недель (таблица).
Сочетание врожденных пороков сердца с аномалиями других органов
Сочетание ВПС с патологией других органов
Сроки выявления ВПС (неделя беременности), исход
1. Перимембранозный дефект межжелудочковой перегородки





