- Выявление каких цилиндров в моче наиболее характерно для хронического гломерулонефрита
- Гломерулонефрит хронический — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы хронического гломерулонефрита
- Патогенез хронического гломерулонефрита
- Классификация и стадии развития хронического гломерулонефрита
- Осложнения хронического гломерулонефрита
- Диагностика хронического гломерулонефрита
- Лечение хронического гломерулонефрита
- Прогноз. Профилактика
- 📸 Видео
Видео:Факультетская терапия №22 "Острый и хронический гломерулонефрит"Скачать

Выявление каких цилиндров в моче наиболее характерно для хронического гломерулонефрита
Гломерулонефрит (ГН) – это группа заболеваний, при которых в обеих почках повреждаются почечные клубочки (гломерулы), которые фильтруют кровь. Когда почки повреждены, они не могут полноценно выполнять свои функции – выводить продукты обмена, токсины и лишнюю жидкость из организма. Если болезнь прогрессирует, то развивается склероз почечных канальцев (нефросклероз) и это может привести к почечной недостаточности, вплоть до возникновения необходимости трансплантации почки. Лечение гломерулонефрита комплексное и часто длительное. При остром течении заболевания возможно полное излечение либо переход в хроническую форму. Также данная патология может длительное время развиваться бессимптомно и диагностироваться уже в хронической стадии.
Синонимы английские
Glomerulonephritis (GN), nephritis, nephropathy.
Симптомы гломерулонефрита зависят от того, какой тип течения заболевания (острый или хронический), насколько серьёзно повреждение гломерулярного аппарата.
Ранние симптомы острого ГН:
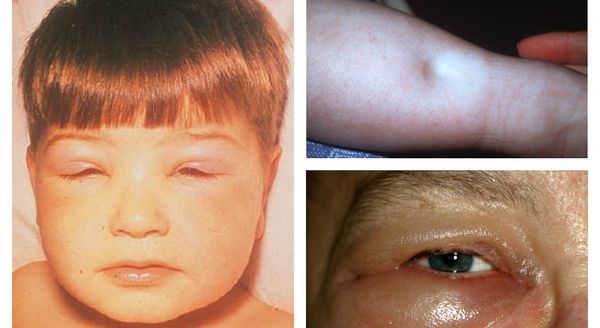
- отечность на лице, особенно после ночи;
- редкое мочеиспускание;
- кровь в моче (гематурия), которая изменяет её цвет на темный цвет ржавчины;
- лишняя жидкость в легких, которая вызывает кашель;
- высокое артериальное давление.
Хроническая форма ГН может долгое время никак не проявляться. Может наблюдаться медленное развитие симптомов, характерных для острого течения. Некоторые симптомы включают в себя:
- кровь или избыточный белок в моче (протеинурия), которые часто могут быть микроскопическими и обнаруживаться при анализе мочи;
- высокое кровяное давление;
- отёки лодыжек и лица;
- частые ночные мочеиспускания;
- пузырьковая или пенная моча из-за большого количества белка;
- боль в животе;
- частые носовые кровотечения.
При обеих формах гломерулонефрита могут беспокоить ноющие или тянущие боли в пояснице (чуть ниже рёбер) В некоторых случаях ГН может быть настолько выраженным, что развивается почечная недостаточность. Некоторые из симптомов этого состояния:
- усталость;
- отсутствие аппетита;
- тошнота и рвота;
- бессонница;
- сухая, зудящая кожа;
- судороги мышц в ночное время;
- мышечные судороги, возникающие в течение ночи.
- Лица с генетическими заболеваниями, которые протекают с поражением почек (например, болезнь Фабри);
- лица с системными заболеваниями (например, с ревматоидным артритом, системной красной волчанкой, различными васкулитами, амилоидозом);
- перенесшие стрептококковую инфекцию (например, скарлатину, ангину, стрептодермию);
- лица с хроническими бактериальными или вирусными инфекциями (например, с туберкулёзом, гепатитом, сифилисом);
- длительно и/или в больших дозах принимающие лекарственные средства, которые могут оказать повреждающий эффект на почки (например, нестероидные противовоспалительные средства);
- подвергшиеся воздействию веществ, обладающих нефротоксичностью (например, суррогаты алкоголя, наркотики, ртуть);
- лица с некоторыми онкологическими заболеваниями (например, с множественной миеломой, раком легких, хроническим лимфоцитарным лейкозом;
- перенёсшие острый ГН находятся в группе риска по развитию хронического ГН.
Общая информация о заболевании
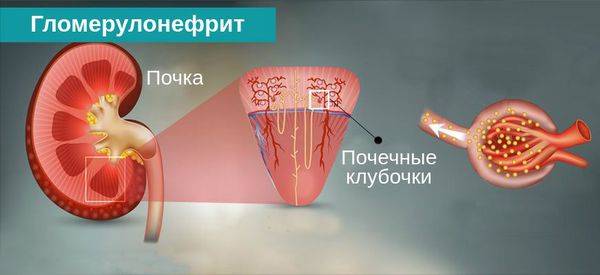
Гломерулонефрит всегда затрагивает обе почки, но поражения в каждой из них могут быть выражены в разной степени. Заболевание связано с повреждением гломерулярного аппарата почки. Гломерулы – это почечные клубочки, состоящие из большого количества капиллярных петель и входящие в состав нефронов. Они играют основную роль в почечной фильтрации. Поэтому если гломерулы повреждаются, то в мочу попадают элементы крови, которые в норме не должны там быть (например, эритроциты, белок). При этом почки теряют способность выводить из организма воду и различные токсические продукты обмена.
Гломеронефрит может быть первичным (ограничен только почками) или вторичным (возникает на фоне другого заболевания, например при сахарном диабете, амилоидозе). Также в зависимости от того, как давно протекает патологический процесс в почках, он может быть острым или хроническим.
Кроме этого, исходя из того, какие изменения обнаружит специалист при биопсии почек, пораженных гломерулонефритом, заболевание классифицируется на различные гистологические типы (например, мембранопролиферативный гломерулонефрит, IgA-гломерулонефрит). Как правило, при остро протекающем процессе удаётся установить причину возникновения, а в случае обнаружения хронического ГН не всегда это можно сделать.
Люди с гломерулонефритом находятся в группе риска развития хронической болезни почек и почечной недостаточности.
Поскольку часто длительное время нет проявлений, чётко указывающих на заболевание, то всем лицам с хронической усталостью, отёками и/или артериальной гипертензией рекомендуется обследовать почки. Первым шагом в диагностике является общий анализ мочи. Кровь и белок в моче являются важными маркерами для этой болезни, кроме этого, может быть выявлена цилиндрурия. Также рекомендуется сделать клинический и биохимический анализы крови, так как они могут показать:
- анемию;
- диспротеинемию;
- повышенное содержание мочевины;
- изменение концентрации электролитов (например, натрия, калия);
- высокий уровень креатинина и мочевины;
- иногда гиперлипидемию;
- другие заболевания, которые могли стать причиной ГН.
Для определения аутоиммунных причин развития заболевания может потребоваться иммунологическое исследование, определяющее антитела к базальной мембране, антитела к цитоплазме нейтрофилов, антиядерные антитела, уровень и активность компонентов системы комплемента.
Для подтверждения диагноза и установления типа ГН может потребоваться биопсия почек.
Чтобы узнать больше о функциональном состоянии почек, рекомендуется провести такие исследования, как определение скорости клубочковой фильтрации и клиренса креатинина, ультразвуковое исследование почек, экскреторную урографию, радионуклидное исследование почек, компьютерную томографию.
При выраженной клинической картине рекомендована госпитализация, строгий постельный режим и диета для больных с заболеваниях почек, контроль водного баланса. Лечение гломерулонефрита комплексное и зависит от ряда факторов, например, если ГН имеет бактериальную причину развития, то понадобятся антибиотики. Учитывая, что частым симптомом является повышенное артериальное давление, то требуется назначение гипотензивных препаратов (например, ингибиторов ангиотензин-превращающего фермента – ингибиторы АПФ, блокаторов рецепторов ангиотензина – АРБ). Если доказан аутоиммунный характер повреждения почек, то могут понадобиться иммуносупрессоры. Другим методом, который снижает уровень антител, является плазмаферез. В некоторых случаях требуется проведение гемодиализа. При неблагоприятном агрессивном течении заболевания может понадобиться трансплантация почки.
Читайте также: Порядок работы цилиндров ваз 11186
При необходимости проводят симптоматическое лечение (например, при отеках используют мочегонные средства, при повышении уровня холестерина — статины).
Для профилактики развития ГН необходимо своевременное и грамотное лечение инфекций, регулярные посещения врачей в рамках диспансерного учёта по заболеванию, которое может стать причиной повреждения почек. Всем, перенесшим стрептококковую инфекцию (например, скарлатину), рекомендуется следить за своим самочувствием и следовать предписаниям лечащего врача. Также рекомендуется избегать воздействия нефротоксичных веществ, принимать лекарственные препараты строго по назначению врача.
24 Антитела к рецептору фосфолипазы А2 — диагностика мембранозной нефропатии
41 Функция почек (скрининг)
18 Антитела к базальной мембране клубочка
24 Циркулирующие иммунные комплексы (ЦИК)
10 Посев на флору с определением чувствительности к антибиотикам
Видео:Хронический гломерулонефрит. ЛечениеСкачать

Гломерулонефрит хронический — симптомы и лечение
Что такое гломерулонефрит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Болгарова О. Г., педиатра со стажем в 11 лет.
Видео:Гломерулонефрит: диагностика и лечениеСкачать

Определение болезни. Причины заболевания
Гломерулонефрит — это двустороннее диффузное иммунное воспалительное заболевание почек, при котором в первую очередь поражаются их клубочки — гломерулы.
Хронический гломерулонефрит включает в себя группу различных заболеваний почек, отличных по своей причине, морфологической структуре и подходам к лечению, но объединённых первичным поражением гломерулов. [3]
В России заболеваемость хроническим гломерулонефритом достигает 13–50 случаев на 10 000 населения. Данные патологии чаще наблюдаются у мужчин. Они могут развиться в любом возрасте, однако наиболее часто возникают у детей 3–7 лет и взрослых 20–40 лет. [17]
На заболеваемость гломерулонефритом влияют популяционные, климатические и социально-экономические факторы. Так, фокально-сегментарный гломерулосклероз чаще встречается у афроамериканцев, ИГА-нефропатия более распространена на азиатском континенте, инфекционно-зависимые гломерулонефриты — в тропиках и развивающихся странах. [16]
Причины возникновения хронического гломерулонефрита зачастую неизвестны. В развитии части болезней установлена роль бактериальной и вирусой инфекции, в частности вирусов гепатита В и С, ВИЧ-инфекции, вирусов кори и Эпштейна — Барра. По существу, каждая редкая и новая инфекция может вызвать гломерулонефрит. [3] Также на появление хронического гломерулонефрита оказывают влияние лекарственные препараты, опухоли и другие внешние и внутренние факторы. [2]
Видео:ГломерулонефритСкачать

Симптомы хронического гломерулонефрита
Первые клинические проявления хронического гломерулонефрита могут быть скудными, поэтому зачастую болезнь подкрадывается незаметно. В этом случае заподозрить заболевание можно только по изменению состава мочи: появление в ней белка (протеинурия) и изменение мочевого осадка — появление эритроцитов и лейкоцитов в моче.
Иногда болезнь дебютирует как острый нефрит. В таком случае она проявляется несколькими синдромами:
- нефритический синдром — связан с воспалением почек и проявляется гематурией (наличием крови в моче), протеинурией более 3 г/сутки, артериальной гипертонией, возникающей из-за задержки натрия, олигурией (уменьшением объёма выделяемой мочи) и снижением скорости клубочковой фильтрации;
- нефротический синдром — сочетание таких симптомов поражения почек, как массивная протеинурия более 3,5 г/сутки, отёки, дислипидемия, гипопротеинемия и гипоальбуминемия;
- мочевой синдром — включает изменения в анализах мочи, не укладывающиеся в рамки основных синдромов.
Сочетание нефротического и нефритического синдрома является наиболее неблагоприятным вариантом.
Помимо данных проявлений для гломерулонефрита характерны следующие симптомы:
- болезненные ощущения в поясничной области;
- повышение артериального давления;
- отёки;
- суставные боли;
- слабость;
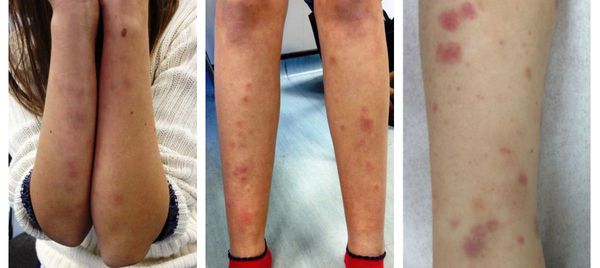
- кожная сыпь.
Все формы хронического гломерулонефрита способны периодически обостряться, при этом клиническая картина напоминает или полностью повторяет проявления острой формы заболевания. При подостром или быстро прогрессирующем гломерулонефрите функции почек снижаются на 50% меньше чем за три месяца.
Видео:ГломерулонефритыСкачать

Патогенез хронического гломерулонефрита
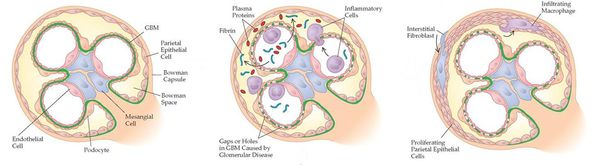
Инфекционные и другие стимулы способствуют появлению иммунного ответа с формированием и отложением антител и/или иммунных комплексов в клубочках почек (или их образованием сразу в клубочках), а также усилению клеточно-опосредованной иммунной реакции. В ответ на возникающие иммунные нарушения в почечных клубочках развиваются изменения, претерпевающие ряд стадий. Сегодня с достаточной уверенностью можно говорить о конкретных механизмах только некоторых из них.
Начало иммуновоспалительного процесса связано с активацией медиаторов тканевого повреждения, прежде всего с активацией хемотаксических факторов, способствующих миграции лейкоцитов. Одновременно активируются факторы коагуляции (сгущения), в результате чего образуются депозиты фибрина и происходит выброс факторов роста и цитокинов — гормоноподобных веществ, вырабатываемых клетками иммунной системы.
На первых этапах заболевания иммунное воспаление преобладает. Поэтому чем раньше начато иммуносупрессивное лечение, тем лучше прогноз заболевания. При стихании воспалительного процесса на первый план выходят неиммунные механизмы прогрессирования болезни:
- гиперфильтрация — неизменённые клубочки работают с повышенной нагрузкой;
- внутриклубочковая и артериальная гипертензия;
- нарушения липидного обмена и свёртывания крови;
- гиперурикемия — увеличение концентрации мочевой кислоты в крови.
При дальнейшем прогрессировании заболевания происходят вторичные изменения: процесс распространяется на другие структуры почки — канальцы и интерстиций (вид соединительной ткани).
Читайте также: Температура в конце сгорания в цилиндре
Исход воспаления — фиброз и склероз почечной ткани, т. е. потеря почечной функции.
Видео:ГломерулонефритыСкачать

Классификация и стадии развития хронического гломерулонефрита
По причинам возникновения гломерулонефриты делятся на две группы:
- Первичные (идиопатические) — когда причины возникновения неизвестны.
- Вторичные — когда причины развития заболевания обусловлены:
- системными аутоиммунными заболеваниями (системной красной волчанкой, АНЦА-ассоциированными и геморрагическими васкулитами, ревматоидным артритом);
- поражениями почек в рамках паранеопластического синдрома (опухолей и лимфом) — эти гломерулонефриты устойчивы к стандартной терапии, поэтому прогноз может быть улучшен (вплоть до полного выздоровления) при полном удалении опухоли;
- инфекциями (инфекционным эндокардитом, вирусами гепатита В и С, ВИЧ-инфекцией, вирусом Эпштейна — Барра и другими);
- лекарственными болезнями (аутоиммунной реакцией на фармокологические и биологические препараты).
По клиническим проявлениям выделяют пять форм заболевания:
- Нефротическая — возникает чаще всего, сопровождается выраженными отёками (возможно скопление невоспалительной жидкости в грудной и брюшной полости, околосердечной сумке, а также отёк кожи), массивной протеинурией (более 5 г/л у взрослых и 3 г/л у детей), цилиндрурией, гипопротеинемией и дизлипидемией.
- Гипертоническая — количественные и качественные изменения мочи менее выражены по сравнению с длительным синдромом артериальной гипертензии, при котором артериальное давление повышается до 180/100-200/120 мм рт. ст. и сопровождается в течение дня серьёзными колебаниями показателей по разным причинам.
- Гематурическая (болезнь Берже) — среди прочих симптомов заболевания преобладает наличие крови в моче, причём как визуальное (заметное глазу), так и лабораторное, при котором отмечается значительное или упорное присутствие эритроцитов в осадке мочи. Данная форма чаще возникает у молодых мужчин.
- Латентная — возникает довольно часто. В связи с неявными симптомами может существовать на протяжении 10-20 лет и дольше, но в итоге всё равно приводит к уремии. Человек обычно чувствует себя удовлетворительно, возможен слабо выраженный мочевой синдром, отёки и артериальная гипертензия не наблюдаются. Из лабораторных показателей можно обнаружить протеинурию (не более 1-2 г/сутки), небольшое количество эритроцитов и цилиндров в моче, тонких, желтоватых, переплетающихся нити фибрина, удельный вес мочи в норме.
- Смешанная — включает в себя проявления нефротической и гипертонической форм.
По морфологическим изменениям выделяют три хронических гломерулонефритов:
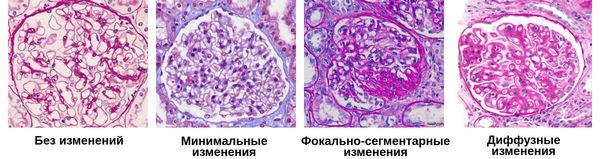
- Минимальные — на микроскопиеском уровне изменений практически нет, возможно только различить слияние ножек подоцитов, покрывающих капилляры почечных клубочков.
- Фокально-сегментарные — под микроскопом можно обнаружить не только слияние подоцитов, но и склероз и дистрофию некоторых клубочковых петель.
- Диффузные — увеличение количества клеток в клубочках почек:
- мезангиопролиферативные;
- мезангиокапиллярные. [4]
Видео:Гломерулонефрит. Пыко А.А.Скачать

Осложнения хронического гломерулонефрита
Гломерулонефрит может осложниться инфекцией, в том числе связанной с иммунодепрессивной терапией (пиелонефрит, туберкулёз), нарушениями фосфорнокальциевого гомеостаза и остеопорозом. Причиной тому — острый воспалительный процесс или же осложнения иммунносупрессивной терапии.
Осложнения нефротической формы хронического гломерулонефрита:
- нефротический криз — самое грозное осложнение;
- внутрисосудистое свёртывание крови (ДВС-синдром);
- тромбозы вен, в том числе почечных;
- рожеподобные изменения кожи, появление которых сопровождается повышением температуры и усилением симптомов интоксикации.
Нефротический криз возникает внезапно. Его развитие может спровоцировать активная диуретическая терапия. К характерным проявлениям относятся интенсивные боли в животе, перитонитоподобный синдром, повышенная температура тела. В дальнейшем это осложнение может привести к развитию гиповолемического шока и смерти. [15]
Частые осложнения гипертонической форм связаны с гипертрофией миокарда левого желудочка (сердечная астма, отёк лёгких). Также может возникнуть острая сердечная недостаточность. [1]
Видео:Цилиндры в моче | Что это такое | Почему появляются цилиндры в моче | Причины появления цилиндровСкачать

Диагностика хронического гломерулонефрита
Для диагностики гломерулонефритов прежде нужно исключить целый ряд заболеваний со схожими симптомами:
- протеинурию;
- диабетическую нефропатию;
- гипертоническую болезнь с поражением почек;
- амилоидоз почек (нарушение белково-углеводного обмена в почках);
- миеломную нефропатию;
- наследственные нефропатии. [1][2]
Лабораторное или визуальное наличие крови в моче требует исключения других урологических проблем, опухолей, феномена сдавления левой почечной вены у детей, наследственных заболеваний почек — болезни тонких мембран, синдрома Альпорта (наследственного нефрита).
Для дифференциальной диагностики с системными заболеваниями необходимо исследовать их маркеры в крови:
- при системной красной волчанке — антинуклеарные антитела, волчаночный антикоагулянт, Д-димер;
- при антифосфолипидном синдроме — антитела к кардиолипину и бетта-2-гликопротеину; [1]
- при АНЦА-васкулите — антитела к цитоплазме нейтрофилов двух классов. [13]
При обострении любой формы хронического нефрита скорость оседания эритроцитов увеличивается, а также уровень иммунологических показателей, сиаловых кислот, фибрина и серомукоида в крови. При развитии хронической почечной недостаточности независимо от формы хронического нефрита уровень креатинина и мочевины в крови увеличивается. [1] [11]
Основные аспекты диагностики гломерулонефритов:
- изменения в анализах мочи — прежде всего протеинурия, гематурия ицилиндрурия;
- биохимический анализ крови — гипопротеинэмия, гипоальбуминемия, диспротеинемия, повышение альфа-2-глобулина, гаммаглобулина, креатинина и азотистых шлаков, уровня сахара и липидного спектра, гиперхолестеринэмия, дизлипидемия, гиперурикемия.
- УЗИ-почек — увеличение или уменьшение размера почек, истончение и гиперэхогенность паренхимы, нарушение кортико-медуллярной дифференциации;
- КТ и МРТ с контрастированием для исключения урологических проблем.
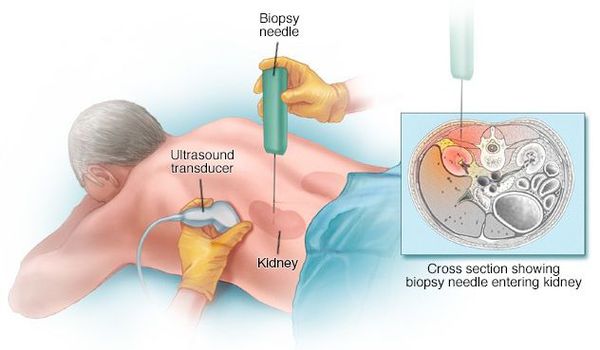
Постановка диагноза многих гломерулярных заболеваний невозможна без пункционной биопсии почки.
Показания к биопсии:
- наличие стероидрезистентного нефротического синдрома;
- признаки острого нефритического синдрома с почечной недостаточностью;
- подозрение на быстро прогрессирующий гломерулонефрит или хронический интерстициальный нефрит;
- заболевания с одновременным нарушением различных систем организма, включая почки (системная красная волчанка, геморрагический васкулит);
- длительная изолированная протеинурия или гематурия.
Читайте также: Замена манжетов рабочего цилиндра сцепления уаз
Противопоказания к биопсии:
- часто рецидивирующи нефротически синдром (исключение — подозрение на нефротоксичность, связанную с циклоспорином А);
- наличие только одной почти в организме (не строгое противопоказание);
- нарушение свертывания крови;
- бесконтрольная артериальная гипертензия;
- запущенные стадии формирования нефросклероза;
- терминальная почечная недостаточность.
Биопсию проводит опытный нефролог или хирург в условиях стационара. Сама процедура длится примерно 15-20 минут. Осложнения при биопсии возникают редко, кровотечение возможно всего в 5-10% случаев. [5]
Проведение биопсии почки и верификация морфологического варианта поражения почек показаны даже в тех случаях, когда имеется связь макро- гематурии с ангиной и напрашивается диагноз «острый гломерулонефрит». Исследования показали, что под маской острого «постстрептококкового» гломерулонефрита могут скрываться такие тяжёлые поражения почек, как экстракапиллярный гломерулонефрит, исход и прогноз которого зависят от своевременного начала лечения. [6]
Видео:Диагностика гломерулонефритаСкачать

Лечение хронического гломерулонефрита
Лечение хронических гломерулонефритов сводится к трём целям:
- подавление иммунных реакций;
- снижение темпа прогрессирования патологии;
- предупреждение появления хронической почечной недостаточности.
Этиотропная терапия проводится только при выявленной причине хронического гломерулонефрита, например, при лептоспирозе, БГСА-инфекции, вирусных гепатитах, ВИЧ-инфекции и других). В подобных случаях применяются антибиотики и противовирусные препараты.
Иммуносупрессивная терапия включает применение следующих лекарств:
- Глюкокортикостероидные препараты (ГКС). Одним из первых показаний к их применению был изолированный нефротический синдром у детей при болезни минимальных изменений. Эти препараты обладают мощным противовоспалительным и иммуносупрессивным действием, применяются в том числе для лечения аутоиммунных заболеваний почек. В последние годы были выяснены принципиально новые эффекты ГКС, в частности их защитное влияние на гломерулярные клетки — подоциты. [9]
Однако ГКС имеют множество побочных эффектов. Поэтому их стараются назначать коротким курсом в больших дозах, постепенно переходя на поддерживающую терапию минимальными дозам.
- Цитостатики. В настоящее время такой цитостатик, как циклоспорина А, является признанным методом лечения нефротических вариантов гломерулонефритов, в основе которых лежит повреждение подоцитов. При болезни минимальных изменений, фокально-сегментарном гломерулосклерозе и мембранозном гломерулонефрите данный препарат чаще всего используется в комбинации с ГКС. [7][8]
У пациентов со стероидрезистентным фокально-сегментарным гломерулосклерозом и непереносимостью циклоспорина предлагается применение другого цитостатика — микофенолата мофетила в комбинации с высокими дозами дексаметазона. [2]
- Моноклональные антитела. Использование препаратов на этой основе является новым направлением лечения хронических гломерулонефритов. Например, ритуксимаб считается эффективным препаратом. Он имеет меньше токсичных побочных эффектов и при некоторых формах заболевания позволяет добиться ремиссии. [14]
Одна из методик лечения резистентных к стандартной терапии форм является пульс-терапия — высокодозное введение лекарств коротким курсом. [12] Такой способ эффективно купирует обострения гломерулонефритов и относительно хорошо переносится пациентами.
Как правило, пульс-терапия проводится с использованием метилпреднизолонома, циклофосфамида или обоих препаратов:
- пульс-терапия метилпреднизолоном проводится 2–3 дня, после чего курс повторяются ещё 3–4 раза с перерывом в 10 дней;
- пульс-терапия циклофосфамидом проводится раз в четыре недели с повторением от 6 до 12–14 раз.
В последние десятилетия для торможения прогрессирования хронического гломерулонефрита применяется нефропротективная стратегия лечения. Так как при стихании иммунно-воспалительного процесса на первый план выходят неиммунные факторы прогрессирования заболевания (прежде всего гемодинамические), а также обменные (гиперлипидемия, дислипидемия, гиперурикемия) и коагуляционные, применяются ингибиторы АПФ и блокаторы рецепторов ангиотензина. Эти препараты восстанавливают системную и внутриклубочковую микроциркуляцию, обладают противовоспалительным и цитопротективным действием (защита клеток от вредных факторов). Они применяются для лечения всех форм гломерулонефритов и замедляют прогрессирование болезни. При некоторых формах латентных и гематурических вариантов заболевания, когда не показано иммуносупрессивное лечение, они являются препаратами выбора.
Плазмаферез (способ очищения крови) применяется для лечения быстро прогрессирующего гломерулонефрита, а также нефритов, протекающих на фоне системных заболеваний.
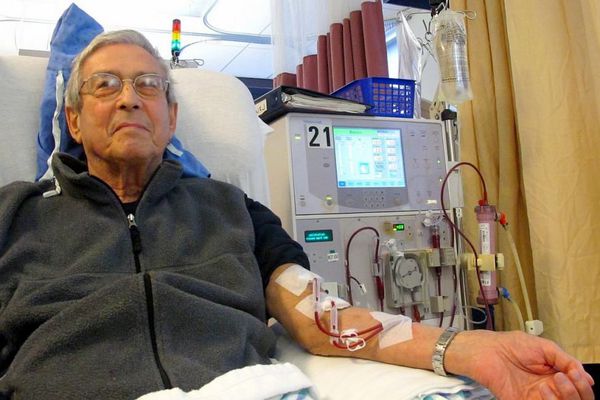
Гемосорбция и гемодиализ (способы внепочечного очищения крови) относятся к методам заместительной почечной терапии. К ним прибегают во время острого периода почечной недостаточности.
Посиндромная терапия диуретиками, антикоагулянтами, дезагрегантами, антигипертензивными препаратами, статинами, гиперлипидемическими и другими средствами проводится по показаниям. Также уделяется внимание устранению очагов хронической инфекции, лечению кариеса, профилактике вирусных инфекций, на фоне которых чаще всего возникают обострения заболевания.
При лечении нефротического синдрома у детей показана инициальная терапия в течение 4-6 недель, а также приём преднизолона, доза которого со временем снижается до поддерживающей. При благоприятном течении болезни преднизолон постепенно отменяют. В случае выявления стероидзависимости (когда на фоне снижения дозы преднизолона возникает рецидив заболевания) используются алкилирующие препараты — циклофосфамид или хлорамбуцил, а также применяется левамизол, микофенолат мофетил или такролимус.
Видео:Анализ мочи при гломерулонефритеСкачать

Прогноз. Профилактика
Течение хронического гломерулонефрита зависит от причины заболевания и морфологической формы. Наиболее неблагоприятным является подострый быстро прогрессирующий вариант.
Без лечения все формы гломерулонефрита заканчиваются хронической почечной недостаточностью, разница заключается лишь в срок её наступления. А осложенения ухудшают и без того тяжёлый прогноз заболевания.
Смерть при гломерулонефрите может наступить в результате развития отёка легких, нефротического синдрома, инсульта, острой почечной недостаточности, гиповолемического шока и венозных тромбозов. Летальность при хроническом гломерулонефрите на III-V стадиях хронической болезни почек связана с сердечно-сосудистыми патологиями. [17]
Всем пациентам с хроническим гломерулонефритом важно помнить о следующих мерах профилактики обострения заболевания:
- контролирование баланса жидкости;
- соблюдение режима питания;
- отказ от курения;
- регулярное измерение артериального давления;
- недопущение переохлаждений, стрессовых ситуаций, чрезмерных физических нагрузок. [17]
📸 Видео
ЦилиндрурияСкачать

Цилиндры обнаружены в анализе мочи? Стоит ли бить тревогу? 2023Скачать

Заболевания почек | Гломерулонефрит | Патологическая анатомия | МедвузаСкачать

Цилиндры в мочеСкачать

ЦИЛИНДРЫ гиалиновые в моче!Скачать

Острый гломерулонефрит. Почему почечные клубочки атакуются иммунитетом?Скачать

Гломерулонефриты, Швецов Михаил ЮрьевичСкачать

4 курс СФ. Лекция на тему: "Гломерулонефриты".Скачать

Хронический гломерулонефрит симптомыСкачать

Постстрептококковый гломерулонефрит - причины, симптомы, осложнения (лекция) OsmosisСкачать