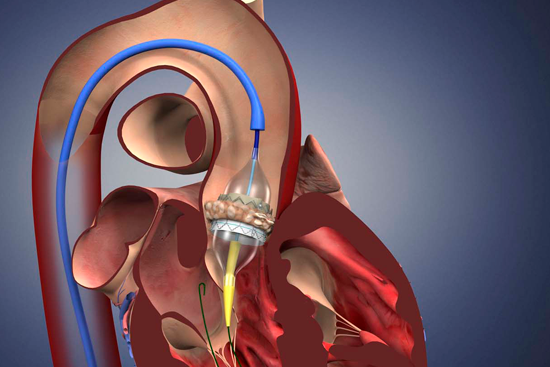
- Порок аортального клапана: особенности протекания и лечения
- Порок аортального клапана: особенности протекания и лечения
- Причины возникновения и симптомы
- Степени
- Симптоматика
- Диагностика
- Лечение на разных стадиях
- Хирургическое лечение
- Прогноз
- Факторы риска и профилактика заболевания
- Пороки аортального клапана у взрослых: современная патология и показания к операции
Порок аортального клапана: особенности протекания и лечения
Порок аортального клапана: особенности протекания и лечения
Согласно статистике, нарушения работы сердечнососудистой системы стали все чаще наблюдаться у людей старше 30 лет. Причин, провоцирующих патологии, множество. Если одни заболевания поддаются лечению и, убрав провоцирующие факторы можно добиться нормализации здоровья, то другие сопровождают больного на протяжении всей жизни и могут существенно сократить ее.
Порок аортального клапана относится к серьезным патологиям. Чаще требует хирургического вмешательства. Бывает врожденным и приобретенным. Появляется в результате сужения устья аорты или неполного смыкания ее клапана.
Причины возникновения и симптомы
Точной статистики по распространенности заболевания по возрастным группам и половой принадлежности не существует, однако кардиологи отмечают, что у женщин оно выявляется в несколько раз чаще, чем у мужчин. Пиковое количество пациентов наблюдается среди людей старшего пенсионного возраста. При этом основные причины могут быть:
- кальцификация створок;
- прогрессирование ревматизма;
- идиопатическое расширение аорты;
- артериальная гипертензия и эндокардит;
- аневризма;
- врожденный порок аортального клапана.
Дать толчок к появлению либо прогрессированию нарушения нормальной работы органа также может травма грудной клетки, артриты, сифилис и некоторые патологии, которые развиваются у человека на протяжении длительного времени.
Степени
Опасность для здоровья пациента и необходимость хирургического вмешательства зависит от степени аортальной недостаточности.
| Стадия | Количество забрасываемой крови, % | Протезирование |
|---|---|---|
| Первая, полная компенсация | не более 15 | Не требуется |
| Вторая, скрытая СН | от 15 до 30 | Требуется при определенных условиях |
| Третья, относительная коронарная недостаточность | до 50 | |
| Четвертая, выраженная левожелудочковая недостаточность | более 50 | |
| Вопрос решается индивидуально | Не требуется в связи с его бесполезностью. |
В зависимости от степени происходит деформирование створок и изменяется количественный объем попадающей по аорте в сердце крови. Начальную, первую стадию заболевания определить фактически невозможно. Признаки у больного полностью отсутствуют или ощущаются, как побочные явления других болезней. Это происходит из-за того, что сердце подстраивается под изменение объема и компенсирует его.
Симптоматика
С развитием патологии орган перестает справляться со своими функциями, появляется характерная при пороке аортального клапана симптоматика:
- шум в ушах и головокружение при движении или смене позы;
- усиленное сердцебиение, явно выраженная пульсация в кровеносных сосудах;
- отдышка, быстрая утомляемость, обморочные и предобморочные состояния, тошнота;
- давящее чувство тяжести в правом подреберье, а также отеки нижних конечностей;
- приступы кашля при нахождении в положении лежа, стоя ощущение постоянной слабости.
Из-за нехватки кислорода цвет лица у человека становится бледно-серым, наблюдается синеватый отлив губ, появляются типичные круги под глазами. Также при осмотре пациента кардиолог изучает наличие и выраженность симптомов:
- разницу между верхним и нижним показателями АД;
- пульсация на сонных артериях, язычке и миндалинах;
- реакцию зрачков на сокращения сердца, сердечные шумы;
- изменения размеров органа, выпячивание его в области груди.
Диагностика
Точное диагностирование заболевания можно произвести только на основании объективных данных, полного кардиологического обследования, биохимического исследования крови и ряда других анализов.
По наличию клинических симптомов, тяжести порока, выраженности аортальной недостаточности принимается решение об операции. У пациентов пожилого возраста за счет низкой сократимости органа функциональное нарушение практически незаметно. Определить тяжесть патологии можно после изучения площади отверстия по отношению к кровяному потоку. Артериальная недостаточность устанавливается по показателю обратного кровотока.
Кардиолог может при прослушивании определить начало развития порока двустворчатого аортального клапана:
- при стенозе характерен систолический шум с ослаблением 2 тона на аорте;
- на недостаточность указывает шум во время диастолы.
Обязательно изучение работы сердца путем проведения:
- ЭКГ;
- рентгенологического обследования;
- МРТ для исключения коронарной недостаточности и других патологий.
Однако основой для выбора лечения является ЭхоКГ.
Большое значение при диагностировании имеет точное описание больным своих ощущений, поэтому перед приемом можно записать все жалобы и дать врачу их прочитать.
Лечение на разных стадиях
В зависимости от причины, степени, стадии порока аортального клапана и других факторов могут использоваться разные методы лечения. Больному необходимо регулярно наблюдаться у специалиста и проходить назначенные им обследования. При отсутствии явно выраженных симптомов:
- мягко выраженный порок – раз в 3 года;
- умеренная форма – раз в 24 месяца;
- тяжелая степень – ежегодно, иногда чаще.
Из лекарственных средств назначаются препараты:
- ревматическая природа заболевания – антибиотики;
- артериальная гипертензия – для нормализации АД.
Оперативное вмешательство не требуется, необходим только постоянный контроль со стороны лечащего врача.
При появлении клинических жалоб для облегчения состояния больного в дооперационный период либо при невозможности операции назначают:
- ингибиторы, диуретики, нитраты;
- вазодилататоры и бета-блокаторы;
- препараты, улучшающие кровообращение.
Своевременно проведенная операция может помочь полностью избавиться от порока аортального клапана. При забросе крови в количестве, не превышающем 30%, и незначительной деформации створок, рекомендовано проведение внутриаортальной баллонной контрпульсации. При сильных изменениях строения, допускающих заброс крови более 30%, требуется имплантация.
Хирургическое лечение
У человека с пороком сердца двустворчатый аортальный клапан требует протезирования или замены в нескольких случаях.
| Диагноз | Причина |
|---|---|
| Тяжелая степень стеноза | Жалобы на сильные боли и ухудшение состояния. |
| Сопутствующая ишемия, требующая аортокоронарного шунтирования. | |
| Дополнительные патологические изменения органа, требующие оперативного вмешательства. | |
| Показатель фракции выброса при сократимости сердца ниже 50%. | |
| Тяжелая клапанная недостаточность | Клинические проявления картины заболевания. |
| Требуется хирургическое вмешательство по поводу других заболеваний органа. | |
| Понижение фракции выброса при отсутствии жалоб со стороны пациента. | |
| Слишком большое увеличение желудочков. |
Хирургическое вмешательство в основном проводится после 30-35 лет, но при ускоренном развитии болезни может состояться в любой период. Количество противопоказаний к протезированию минимально. Ими являются:
- декомпенсированный диабет;
- онкологические заболевания;
- послеинсультное состояние;
- истощение и анемия.
Для каждого больного прогнозируется его состояние в момент проведения операции и в реабилитационный период. В зависимости от этого дается вывод о возможности возвращения к привычной жизни.
Прогноз
Построение планов лечения болезни и выбор методов происходит после проведения диагностики и выявления тяжести порока аортального клапана.
Слабо выраженная гипертрофия с сильным препятствованием кровотоку приводит к уменьшению количества сокращений сердца и соответственно постепенно понижает лечебный эффект от хирургического вмешательства.
Процесс гипертрофии позволяет на определенном этапе болезни стабилизировать работу сердца, но при этом может стать причиной развития стенокардии и увеличить вероятность инфаркта.
Если порок аортального клапана сердца развивался бессимптомно, а затем началось быстрое его прогрессирование, то последующая продолжительность жизни человека составляет не более 3-х лет.
Факторы риска и профилактика заболевания
Пороки аортального клапана сердца можно разделить на 2 группы.
| Вид | Время проявления | Причина |
|---|---|---|
| Врожденный | При внутриутробном развитии плода на 2-8 неделях формирования. | Генетическая предрасположенность. Радиационное облучение, краснуха и другие вирусные инфекции. Курение, алкогольная и наркотическая зависимость матери. |
| Дефект становится заметным по мере роста ребенка. | Присутствие над АК мышечного валика. Конструкция клапана двух- или одно-, а не трехстворчатая. Под клапаном имеется мембрана с отверстием. | |
| Приобретенный | В любом возрасте | Инфекционные болезни, приводящие к попаданию микроорганизмов на орган. Последующее появление на месте локализации колонии соединительной ткани ведет к деформации клапанов. |
| Заболевания аутоиммунного вида становятся толчком к срастанию карманов и изменению аортного устья. | ||
| Нарушения возрастного типа, в основном кальцинирование краев створок и нарастание жировых бляшек, приводит к закрытию просвета. |
Мер профилактики гарантирующих полную защиту от заболевания не существует, но понижению риска способствуют:
- своевременное лечение стрептококковых инфекций;
- при имеющемся ревматизме постоянное наблюдение у специалиста;
- прием определенных групп антибиотиков и других препаратов, назначенных кардиологом;
- полное исключение алкоголя, наркотиков и курения;
- занятие допустимыми формами физических упражнений.
Порок аортального клапана нуждается в лечении с использованием научных методов терапии. Народные способы не оказывают нужного воздействия и могут привести к тому, что будут упущены сроки, когда болезнь можно вылечить. Поэтому при любых отклонениях нужна врачебная помощь.
Пороки аортального клапана у взрослых: современная патология и показания к операции
Докт. мед. наук, профессор, кардиохирург, отдел сердечно-сосудистой хирургии РКНПК
В развитых странах кальцинированный аортальный порок является третьей по частоте встречаемости нозологической формой после артериальной гипертонии и ишемической болезни сердца [1].
Знание этиологии процесса, приведшего к аортальному пороку, может в значительной степени влиять как на хирургическую тактику, так и на протокол послеоперационного лечения пациентов и, в итоге, на прогноз отдаленного периода. Поэтому на всех этапах лечения следует стремиться ответить на вопрос об этиологии первичного процесса, вызвавшего дисфункцию клапана. Иногда этот ответ может дать только хирург, визуально оценивающий характер поражения клапана уже во время операции. В любом случае выяснение этиологии, даже с предположительным заключением, чрезвычайно важно.
Оценивая собственный опыт и опубликованные данные коллег из других российских клиник, нужно подчеркнуть, что и сегодня в кардиохи-рургических стационарах доминируют аортальные пороки ревматической этиологии, хотя и не так отчетливо, как в статистике полувековой давности. Эта цифра не превышает 30-40%. Однако если принять во внимание, что только за период с 1993 по 1998 г. в России частота кардиальной формы ревматизма возросла в 7 раз [2], то в будущем следует вновь ожидать увеличения числа пациентов с ревматическими клапанными пороками.
Рост хирургических вмешательств на аортальном клапане в группе пациентов старше 60 лет значительно увеличил число атеросклеротических «дегенеративных» (возрастных) пороков аортального клапана. Если аортальный порок умеренно выражен и сочетается с распространенным атеросклерозом коронарных артерий, аорты и ее ветвей в сочетании с отчетливыми специфическими нарушениями в показателях липидного обмена (общий холестерин, липопротеиды низкой плотности, триглицериды), то атеросклеротическое происхождение процесса на клапане сомнений не вызывает. Это особая и прогностически наиболее тяжелая группа больных. Именно на эту категорию пациентов распространяется точка зрения некоторых авторов, что аортальный стеноз — это особая форма проявления атеросклероза с идентичными для данного системного заболевания факторами риска.
В реальной же клинической ситуации не более 50% пожилых пациентов с признаками аортального стеноза имеют изменения коронарных сосудов 3. У таких пациентов имеется другой дистрофический процесс в клапане со сниженным в силу возрастных изменений уровнем метаболических реакций: атеросклероз как таковой может лишь играть роль ускоряющего фактора, особенно если сопровождается специфическими для многих атером воспалительными изменениями створок аортального клапана за счет инвазии Chlamydia pneumoniae [6, 7]. Возрастная инволюционная кальциевая дегенерация — это, на наш взгляд, наиболее подходящее определение для такой патологии аортального клапана. Как особая форма она часто встречается у пожилых пациентов и, как правило, при анализе попадает в группу атеросклеротических пороков. Диагностическая грань между этими двумя группами пациентов (атеросклероз и возрастная дистрофия) очень тонкая, но провести ее при известном опыте вполне реально. Практическое значение такой диагностики может выразиться не только в различном прогнозе, но и в объеме медикаментозной терапии после операции(применение антиагрегантов, гиполипидемических средств).
К этому же типу «дегенеративных» пороков с выраженной кальцификацией примыкает группа пациентов с врожденной двухстворчатой конфигурацией аортального клапана. Для нас это оказалось неожиданным, но число таких пациентов возрастает по мере увеличения числа оперированных пожилых больных.
Собственно, уже отмеченные нами три основные причины аортальных пороков сердца вкупе составляют не менее 90% причин стеноза аортального клапана [5, 8-13]. Все эти причины приводят к различным патоморфологическим, но однотипным функциональным изменениям створок аортального клапана, ограничивая их подвижность. Этот процесс (фиброз, утолщение, образование спаек в области комиссур, кальцификация) всегда протекает длительно — годы, а то и десятилетия. Среди других, более редких причин аортального стеноза следует отметить перенесенный и активный инфекционный эндокардит, системную красную волчанку (бородавчатый асептический эндокардит Либмана-Сакса), такие наследственные нарушения метаболизма, как гомозиготная гиперлипопротеинемия II типа и алкаптонурия (ochronosis), метастатическая кальцификация аортального клапана у пациентов с хронической почечной недостаточностью 15.
Чистая или доминирующая аортальная недостаточность встречается значительно реже, чем стеноз. При комбинированном поражении наиболее частой причиной является ревматический вальвулит, приводящий к сморщиванию и укорочению створок аортального клапана. Значительную роль играет инфекционный эндокардит, формирующий аортальную недостаточность либо на нативном клапане, либо изменяя естественное течение таких аномалий, как двухстворчатый или пролабирующий аортальный клапан. И все-таки, несмотря на то, что ревматизм является наиболее частой причиной аортальной недостаточности и при данной нозологии не является абсолютно доминирующим процессом, другие причины аортальной недостаточности в совокупности значительно более разнообразны, чем при аортальном стенозе. Все это многообразие может быть разделено на три патоморфологичес-кие группы:
• аортальная недостаточность с изменением только полулунных створок (ревматизм, инфекционный эндокардит, двухстворчатый клапан, пролапс створок);
• аортальная недостаточность в результате патологии восходящей аорты при анатомически неизмененных створках (синдром Марфа-на, синдром Элерса-Данлоса, сифилитический аортит, анкилозирую-щий спондиллит, расслаивающая аневризма восходящей аорты);
• аортальная недостаточность при анатомически сохраненных аорте и аортальных створках (вторичный пролапс при дефекте межжелудочковой перегородки, гипертоническая болезнь).
Симптомокомплексы, характерные для того или иного клапанного порока, определяют современную лечебную тактику в значительно большей степени, чем собственно характер поражения аортальных створок. Поэтому любая попытка обозначить диагноз состояния, обосновать показания к хирургическому вмешательству и хирургическую тактику только на данных топической диагностики (диаметр отверстия, величина пролабиро-вания створок, величина перепада давления на клапане, наличие или отсутствие признаков кальциноза и т.п.) не свидетельствует в пользу всесторонне проведенного клинического анализа состояния конкретного пациента.
Кардиологи сегодня надежно диагностируют эту патологию и своевременно отправляют таких пациентов к кардиохирургам. И все-таки при решении вопроса об операции у пациентов старше 70 лет мы иногда встречаем определенное сопротивление наших коллег-кардиологов. В основе их сомнений лежат как объективный фактор — более высокий риск операции, так и субъективный — неизвестность индивидуально «запрограммированной» продолжительности жизни таких пожилых пациентов.
Поэтому в настоящей публикации мы специально приводим данные O’Keefe et al., [17], которым удалось проследить группу из 50 пациентов, ожидающих операцию баллонной дилатации стенозированного аортального клапана. Средний возраст пациентов превышал 70 лет, выживаемость без операции к 3-му году наблюдения составила лишь 25%. В то же время в рандомизированной группе больных без аортальной патологии показатель выживаемости составил 77%. Если учесть, что сегодня летальность при аортальном протезировании минимальна, то эти данные должны убедительно доказывать кардиологам необходимость оперативного пути лечения таких пациентов.
В классических ситуациях вопрос «когда оперировать?» не представляет затруднений: цифровая рентгенография с экрана электронно-оптического преобразователя, ЭКГ, ЭхоКГ, МРТ с контрастированием — достаточные методики для постановки топического диагноза и оценки состояния левого желудочка сердца. Выполнение зондирования полостей сердца у пациентов с аортальными пороками с целью определения перепада давления, объема регургитации, конечно-диастоли-ческого давления в левом желудочке или давления заклинивания легочных капилляров сегодня уже можно расценивать как диагностический анахронизм.
В своей практике мы, естественно, особенно настороженно относимся к выбору решения у пациентов с «малыми» симптомами и, тем более, у пациентов с бессимптомным течением. Известно, что клинические проявления и жалобы могут отсутствовать даже при выраженном тяжелом аортальном стенозе с площадью отверстия менее 0,8 см3 и со снижением фракции изгнания до 25-30% [18].
Увеличение левого желудочка сердца до 6 см и более (у пациентов с аортальной недостаточностью), равно как и гипертрофия с перегрузкой левого желудочка (у пациентов с аортальным стенозом), — достаточные инструментальные критерии необходимости операции при наличии топического диагноза.
Допплеровская ЭхоКГ позволяет практически с такой же точностью, как зондирование левого желудочка, установить величину перепада давления. Понимая условность и многофакторную зависимость этого показателя, мы считаем его величину в 40-50 мм рт. ст. достаточным основанием для более детального обследования пациента и поиска аргументов в пользу операции.
Расчет величины эффективного отверстия менее зависим от особенностей тока крови через участок «левый желудочек-аортальный клапан-восходящая аорта», но и этот показатель является достаточно условным и «полуколичественным». И все же указания специалистов по УЗ-диагностике на ограничение раскрытия створок клапана менее 1,5 см мы обязательно учитываем, а при размере отверстия менее 1 см показания к операции почти абсолютны. Еще более точным выражением степени стеноза является отношение размера стеноза к общей площади поверхности тела — величина менее 0,6 см/м2 является критической [19]. Если при этом есть информация о кальцинозе клапана, то откладывать с операцией не стоит, так как прогрес-сирование процесса неизбежно.
Если аргументы в пользу операции не абсолютны, то при аортальном стенозе делаем расчеты потери давления на клапане (мм рт. ст./мл ударного объема) — величина 1 мм рт. ст./мл и более значима и весома. При необходимости повторяем эти расчеты при нагрузке. При аортальной недостаточности уменьшение фракции изгнания менее 55% и ее дальнейшее снижение (или неизменность) в условиях нагрузочного теста также свидетельствуют о пределе компенсаторных резервов миокарда левого желудочка и служат более чем убедительным критерием в пользу операции.
При наличии сопутствующей коронарной патологии, требующей хирургической коррекции, или сопутствующих пороков митрального клапана критерии для ревизии и вмешательства на аортальном клапане могут быть значительно более либеральными и часто определяются индивидуальным решением оперирующего хирурга.
Следует помнить, что аортальный стеноз прогрессирует вне зависимости от каких-либо закономерностей. Однако при дегенеративных пороках этот процесс идет быстрее, чем при ревматических или при наличии двухстворчатого клапана. При медленном прогрессировании отверстие аортального клапана суживается по 0,02 см2 в год, а при быстром — более 0,3 см2 в год. При достижении пиковой скорости кровотока через клапан около 4 м/с двухлетняя выживаемость без хирургии составляет лишь 21%. Таким образом, кальцификация, быстрота прогрессирования стеноза в течение года и положительные нагрузочные тесты (незначительный подъем или даже снижение артериального давления при нагрузке) — реальные факторы для решения вопроса об операции при асимптомном течении аортального стеноза.
При асимптомной аортальной недостаточности прогноз строится на оценке функции левого желудочка и степени дилатации восходящей аорты. Угрожающими признаками является увеличение конечно-диастолического давления левого желудочка более 70 мм, конечно-систолического давления более 50 мм (индекс более 25 мм/м2 поверхности тела пациента), снижение фракции изгнания до 50%. При расширении восходящей аорты более 55 мм операцию следует предлагать независимо от степени аортальной недостаточности и функции левого желудочка. У пациентов с двухстворчатым клапаном или при синдроме Марфана показания к операции еще более жесткие — пороговый для принятия решения диаметр восходящей аорты составляет 50 мм.
Постоянный плановый контроль состояния необходим всем пациентам с симптомами аортального порока и обязателен каждые 12 мес, чтобы не упустить время возможного выполнения хирургических вмешательств.
1. Jund B. et al. // Eur. Heart J. 2002. V. 23. P. 1253.
2. Болезни сердца и сосудов // Патологическая анатомия / Под ред. Пальце-ваМ.А., Аничкова Н.М. Т. 2.Ч. 1. Гл. 11. М., 2001. C. 8.
3. Lindroos M. et al. //J. Amer. Coll. Cardiol. 1993. V. 21. P. 1220.
4. Iivanainen A.M. et al. // Amer. J. Cardiol. 1996. V. 78. P. 97.
5. Stewart B.F. et al. //J. Amer. Coll. Cardiol. 1997. V. 29. P. 630.
6. Nystrom-Rosander С et al. // Scand. J. Infect. Dis. 1997. V. 29. P. 361.
7. Juvonen J. et al. // J. Amer. Coll. Cardiol. 1997. V. 29. P. 1054.
8. Passik C.S. et al. // Mayo Clin. Proc. 1987. V. 62. P. 119.
9. Davies M.I. Butterworths. L., 1980.
10. Subramanian R. et al. // Mayo Clin. Proc. 1984. V. 59. P. 683.
11. Subramanian R. et al. // Mayo Clin. Proc. 1985. V. 60. P. 247.
12. Peterson M.D. et al. //Arch. Pathol. Lab. Med. 1985. V. 109. P. 829.
13. David T.E.//J. Heart Valve Dis. 1999. V. 8. P. 495.
14. Roberts W.C. et al. // Amer. J. Cardiol. 1973. V. 31. P. 557.
15. Roberts W.C. et al. // Circulation. 1967. V. 36. P. 449.
16. Pritzker M.R. et al. // Ann. Intern. Med. 1980. V. 93. P. 434.
17. O’Keefe J.H. et al. // Mayo Clin. Proc. 1987. V. 62. P. 986.
18. Corabello B. // J. Heart Valve Dis. 1995. V. 4. Suppl. 11. P. 132.
19. Rahimtoola S.H. //J. Amer. Coll. Cardiol. 1989. V. 14. P. 1.
Статья опубликована в журнале Атмосфера. Кардиология